Оглавление
- 1 Процедура амниоцентеза во время беременности: показания и возможные последствия
- 2 На сколько оправдано проведение амниоцентеза при беременности для выявления генетических отклонений у плода
- 3 Амниоцентез: для чего проводиться, действительно ли безопасен?
- 4 Последствия амниоцентеза
- 5 Можно ли избежать обследования?
- 6 Как проходит амниоцентез?
- 7 Амниоцентез: отзывы, форум
- 8 Предварительная подготовка
- 9 Что можно диагностировать?
- 10 Показания к прохождению исследования
Процедура амниоцентеза во время беременности: показания и возможные последствия
Врач может предложить будущей маме пройти данное исследование, если:
 она старше 35 лет
она старше 35 лет- члены ее семьи (дети, муж, родители) или другие родственники имеют генетические или передаваемые по наследству болезни
- по результатам очередного ультразвукового или биохимического скрининга плода возникли подозрения на наличие у него генетических нарушений
Анализ околоплодной жидкости позволяет обнаружить у ребенка:
- наличие синдромов Дауна, Эдвардса, Патау
- мышечную дистрофию
- фиброзно-кистозные врожденные пороки развития
- серповидно-клеточную болезнь
- болезнь Тея-Сакса
- дефекты нервной трубки
- гемофилию
- некоторые другие генетические патологии
https://www.youtube.com/watch?v=0vrt2ALgmjI
Однако с помощью данного метода невозможно выявить анатомические пороки развития органов и систем («заячья губа», «волчья пасть» и т.п.). Для их подтверждения применяются другие виды диагностики.
В некоторых случаях амниоцентез также проводится для:
- оценки зрелости плода
- определения состояния плода при гипоксии или резус-конфликте
- диагностики внутриутробных инфекций
- амниоредукции при многоводии
- проведения фетотерапии и фетохирургии (медицинских мероприятий, выполняемых ребенку до рождения)
Кроме того, с помощью амниоцентеза в матку вливают препараты для проведения искусственного аборта по медицинским показаниям.
Точность метода составляет около 99,4%, но в некоторых случаях он не дает ожидаемого результата. Причинами этого могут стать попадание крови матери в жидкость во время забора или недостаточное количество клеток плода для исследования.
Существуют и противопоказания к проведению исследования:
- обострение хронических заболеваний
- лихорадочное состояние
- острые инфекционные процессы
- угроза прерывания беременности
- кровянистые выделения из половых путей
- несостоятельность шейки матки
- расположение плаценты на передней маточной стенке
- аномалии развития матки
- наличие миоматозных узлов большого размера
- инфекционные поражения кожи живота
- плохая свертываемость крови
Амниоцентез это важное и очень информативное обследование, но используется он только при наличии серьезных показаний. Многие ошибочно полагают, что амниоцентез – метод рутинный, но это совершенно не так, и для его проведения обязательно нужны показания. Такими являются:
- Антенатальная диагностика различных заболеваний у плода
- Необходимость в проведении амниоредукции
- Необходимость введения лекарственных препаратов в амниотическую жидкость
- Оценка состояния внутриутробного плода при некоторых нозологиях
- Фетальная терапия и хирургия
Показания к амниоцентезу определяются только специалистом, а иногда требуется консультация не одного врача, чтобы принять такое решение. Разберемся подробнее с каждым из показаний.
Пренатальная диагностика заболеваний плода. Это наиболее частая причина, по которой приходится прибегнуть к такой процедуре, как амниоцентез. При этом, часто возникает вопрос, если назначается амниоцентез – на каком сроке делают исследование и почему. Обычно амниоцентез назначается при сомнительных результатах ультразвукового исследования или генетического биохимического скрининга, которые проводятся в определенные сроки беременности, при подозрении на какие-то врожденные или хромосомные патологии у плода.
Для этого аспирируется околоплодная жидкость, и исследуется цитогенетическим методом. Такая методика эффективна за счет того, что в амниотической жидкости есть слущенные клетки эпителия плода, которые и подлежат исследованию. Когда по таким показаниям проводится амниоцентез, сроки готовности результатов зависят от возможностей медицинского учреждения как можно скорее приступить к исследованию, и обычно предварительные результаты готовы уже в течение 3-7 дней, а окончательные – в течение 2 недель.
Амниоредукция – это удаление части объема околоплодной жидкости при необходимости. Такая ситуация может возникнуть при выраженном многоводии, возникающем по ряду причин, и является не очень частой процедурой в акушерско-гинекологической практике. Сроки беременности для амниоцентеза при таком показании отличаются от диагностических, и значительно варьируют в зависимости от состояния плода и матери.
Введение препаратов в околоплодную жидкость также проводится крайне редко, обычно с целью прерывания беременности во втором триместре, но это скорее частные случаи, поскольку в наши дни есть другие, более гуманные и щадящие способы проведения аборта в таких сроках.
При ряде некоторых заболеваний, например, при гемолитической болезни вследствие изоиммунизации, либо при необходимости точной диагностики внутриутробной инфекции, амниотическая жидкость также аспирируется для исследования, но не для определения кариотипа, а другими методами лабораторной диагностики.
Раньше такие операции казались чем-то из области фантастики, но сейчас это наша реальность, когда ребенок, находясь в утробе матери, может получить квалифицированную помощь.
Приходится прибегать к методам диагностики, позволяющим почти с полной уверенностью утверждать или отрицать наличие у плода неизлечимых нарушений в развитии. Одной из наиболее частых практикуемых процедур с этой целью является амниоцентез.

Десятилетием ранее в амниотической жидкости сумели определить клетки плода и его половую принадлежность.
До этого времени прокол плодного пузыря применялся еще в позапрошлом веке как метод лечения многоводия, а также с целью умертвления плода на позднем сроке.
Суть метода «Амниоцентез» состоит во взятии околоплодной жидкости (амниона) для определения кариотипа плода и подтверждения предполагаемых диагнозов, а именно:
- синдрома Дауна;
- синдрома Патау;
- синдрома Эдвардса;
- заболеваний, вызванных патологией развития нервной трубки плода;
- муковисцидоза;
- серповидно-клеточной анемии.
Также амниоцентез проводится для выявления осложнений текущей беременности, в том числе, внутриутробного инфицирования, гипоксии плода.
В некоторых случаях, когда необходимо досрочное родоразрешение, к амниоцентезу прибегают для оценки развитости легких малыша, а также для амниоредукции при многоводии, для проведения дородовых лечебных мероприятий для плода.
До этой поры проколы проводили вслепую, что, разумеется, не гарантировало безопасности манипуляций с иглой для будущей мамы и малыша.
Анализ амниоцентез технически можно проводить на любом сроке беременности, однако ранний амниоцентез (до 15-ой недели) проводят редко и по особым показаниям из-за малого количества околоплодных вод на тот момент.
Амниоцентез, с целью постановки диагноза по генетическим заболеваниям плода, проводят на 16 – 24-ой неделе беременности (оптимально на 16 – 20-ой неделе), для того, чтобы у родителей была возможность принять решение о судьбе беременности.
Рекомендовать женщине прохождение амниоцентеза с диагностической целью положено, если:
- есть возрастные риски возникновения патологий развития плода, то есть возраст будущей мамы более 35 лет;
- результаты проведенных скрининговых обследований показали неутешительный прогноз по развитию у плода неизлечимых врожденных заболеваний;
- родители будущего малыша могут являться носителями наследственных заболеваний или болезней, вызванных хромосомными аномалиями;
- женщина во время предыдущих беременностей вынашивала плод с пороками развития.

Кроме того, в течение беременности может возникнуть необходимость инвазивного вмешательства если:
- прокол необходим для проведения медицинских мероприятий (внутриутробной терапии, хирургии) при некоторых видах осложненной беременности (многоводие, внутриутробное инфицирование и т.п.);
- по медицинским показаниям необходимо прервать беременность на поздних сроках.
Даже если будущая мама попадает по каким-то критериям отбора в число тех, кому показано проведение амниоцентеза, ей вначале предстоит консультация врача-генетика, который в каждом индивидуальном случае оценивает необходимость прохождения процедуры, взвесив все возможные риски.
И, как перед любым операционным вмешательством, будущая мама должна будет предъявить по запросу мед. персонала результаты анализов «малого предоперационного сбора»:
- клинический анализ крови и мочи (давностью не более 1-го месяца);
- анализ группы крови с резус-принадлежностью;
- маркеры инфекционных заболеваний по крови: ВИЧ, сифилис, гепатиты B, С (давностью не более 3-х месяцев).
В некоторых учреждениях могут запросить также результаты УЗИ.
Самым сложным пунктом подготовки к прохождению амниоцентеза для женщины, по видимому, является моральная готовность. И это немаловажно. Часто от спокойствия женщины зависит благополучность прохождения процедуры и физическое состояние самой пациентки после нее.
Прочих приготовлений, как правило, не требуется. Возможно, при ранней диагностике, будущую маму попросят прийти с наполненным мочевым пузырем. При позднем амниоцентезе, напротив, перед процедурой пациентке следует опорожнить мочевой пузырь и кишечник.
Из гигиенических соображений, женщине стоит захватить с собой сменное нижнее белье, так как место прокола обильно обрабатывают антисептической жидкостью, которая, разумеется, пропитает одежду.
Мамочкам с отрицательным резус-фактором крови нужно позаботиться о том, чтобы после процедуры им была сделана инъекция антирезусного иммуноглобулина, во избежание последствий из-за резус-конфликта.
Непосредственно перед началом операции женщина должна будет письменно выразить свое согласие на проведение амниоцентеза, а также подтвердить то, что с возможными рисками она ознакомлена.
- наличие в матке доброкачественной опухоли;
- пороки развития матки;
- расположение плаценты на передней стенке матки;
- угроза прерывания беременности;
- инфекционные процессы или лихорадочные состояния.
Основная цель проведения данной процедуры – диагностическая. Амниоцентез показывает уже на ранних сроках внутриутробного развития малыша наличие у него различных генетических патологий. Такая интенатальная диагностика показана всем беременным, имеющим отягощенный семейный анамнез или предрасполагающие факторы риска.
Если после прохождения генетического скрининга у будущей мамочки были выявлены возможные признаки наличия хромосомных заболеваний, то врачи также порекомендуют ей пройти амниоцентез. Назначить данное исследование может также и врач-генетик после проведения консультации. Если во время скрининга у женщины по лабораторным анализам и по УЗИ были обнаружены признаки наличия генетических патологий у плода, то проведение амниоцентеза ей весьма показано.
Амниоцентез можно проводить только по строгим медицинским показаниям. Любые вмешательства в целостность околоплодных оболочек могут привести к довольно печальным последствиям как для будущей мамы, так и для ее малыша.
Для проведения данной процедуры врачи выделяют ряд противопоказаний. Так, амниоцентез нельзя выполнять во время острого периода инфекционного заболевания. Высокая температура тела и катаральные симптомы – относительное противопоказание для проведения исследования.
После выздоровления будущей мамы от вирусной или бактериальной инфекции данное исследование все-таки можно выполнить. Перед его проведением беременной женщине следует обязательно посетить терапевта, чтобы он дал ей заключение о возможности проведения данной процедуры после перенесенной инфекции.
Наличие у будущей мамы в полости матки больших миоматозных узлов или других новообразований – также противопоказание для проведения данного исследования. Риск травматизации таких структур очень высок. В этом случае амниоцентез, как правило, не проводится. Альтернативой исследования в такой ситуации выступают лабораторные тесты и анализы, позволяющие выявить различные признаки генетических и хромосомных патологий.
Высокий риск самопроизвольного аборта или выкидыша также является противопоказанием для проведения данного обследования во время беременности. Если у женщины по каким-то причинам уже началось отслоение плаценты, то проводить данную процедуру также нельзя. В этом случае риск внутриутробной смерти плода возрастает в несколько раз.
На сколько оправдано проведение амниоцентеза при беременности для выявления генетических отклонений у плода
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках.

Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье.
Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Техника выполнения амниоцентеза подразумевает под собой прокол живота.
Изначально женщине делается УЗИ с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами.
Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию.
Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию.
- После взятия пункции врач при помощи УЗИ оценивает состояние плода.
- Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина.
- Результаты анализа приходится ожидать от 2 до 3 недель.
Показаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями.
Также она рекомендована беременным после 35 лет. Но делать или нет амниоцентез по возрасту решает только женщина.
Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода.

Проведения амниоцентеза из-за возможного наличия лишней 21-й пары хромосом
Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) — это повод для проведения амниоцентеза.
Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна.
Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ.
Анализ амниоцентез при беременности принято делить на ранний и поздний. Это зависит от того, на каком сроке беременности проводится процедура – до 14 недель или после.
Ранний амниоцентез выполняется крайне редко, и поэтому такое разделение является в большей степени формальным. Гипотетически его возможно выполнить в сроке гестации с 8 до 14 недель. Поздний амниоцентез, который обычно и имеется в виду при упоминании этой процедуры, проводится с 15 недели беременности. Когда планируется амниоцентез, сроки проведения должны четко соответствовать диагностической информативности такого исследования.
Если говорить о технике выполнения процедуры, то тут варианта два – методом «свободной руки» и с использованием пункционного адаптера.
Амниоцентез: для чего проводиться, действительно ли безопасен?
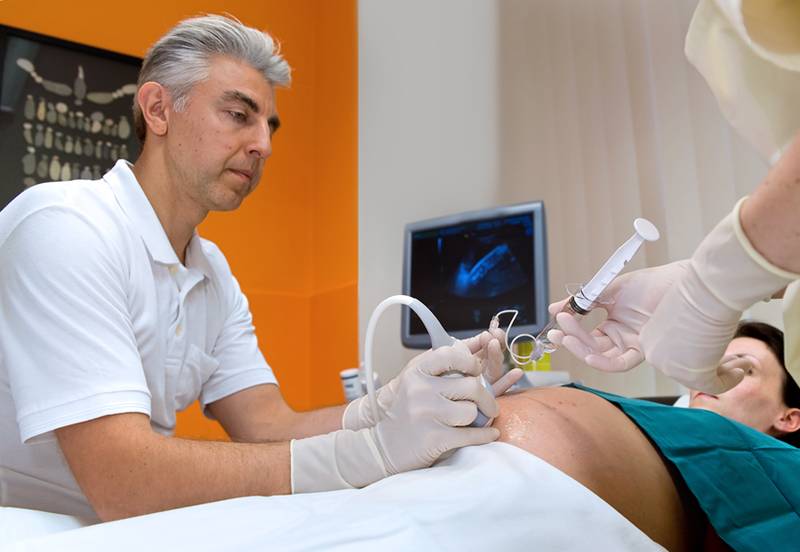 Процедура выполняется всего несколько минут. Сначала проводится ультразвуковое исследование для уточнения места расположения плаценты и ребенка в матке. Затем кожа живота обрабатывается антисептиками, через брюшную стенку в матку под контролем ультразвукового датчика вводится тонкая игла, через которую шприцом набирается около 20 мл околоплодной жидкости. В некоторых случаях забор вод может производиться и через цервикальный канал. Как правило, амниоцентез проходит без обезболивания, однако по желанию женщины ей могут сделать местную анестезию, чтобы полностью устранить чувство дискомфорта.
Процедура выполняется всего несколько минут. Сначала проводится ультразвуковое исследование для уточнения места расположения плаценты и ребенка в матке. Затем кожа живота обрабатывается антисептиками, через брюшную стенку в матку под контролем ультразвукового датчика вводится тонкая игла, через которую шприцом набирается около 20 мл околоплодной жидкости. В некоторых случаях забор вод может производиться и через цервикальный канал. Как правило, амниоцентез проходит без обезболивания, однако по желанию женщины ей могут сделать местную анестезию, чтобы полностью устранить чувство дискомфорта.- После исследования врачи оценивают состояние плода, а будущей маме рекомендуют в течение одного-двух дней больше отдыхать, исключить физические нагрузки и подъем тяжестей. Для устранения неприятных ощущений назначают прием анальгетиков, по показаниям проводят антибактериальную и сохраняющую терапию. Кроме того, женщинам с отрицательным резус-фактором для профилактики делают инъекцию антирезусного иммуноглобулина в течение 72 часов.
- Результаты проведенного исследования обычно появляются через 2-3 недели.
Врачи отмечают, что проводить данную процедуру можно в самые разные сроки беременности. Оптимально, если такое исследование проводится на 17-20 неделе внутриутробного развития плода.
Если обследование выполняется во время первого триместра беременности, то оно называется ранним. Поздний амниоцентез врачи делают уже после пятнадцатой недели внутриутробного развития малыша.
Амниоцентез – один из методов пренатальной (дородовой) диагностики заболеваний будущего ребенка. Этот термин образован от двух греческих слов – «amnion» (плодная оболочка) и «kentesis» (прокалывание).

Во время этой процедуры производится прокол брюшной стенки, матки, оболочек плода, и забор через полученное отверстие амниотической жидкости, то есть пункция полости плодного пузыря. В полученной жидкости содержатся клетки амниона (плодовых оболочек) и плода, слущившиеся в процессе их жизнедеятельности.
Этот метод используется в клинической практике начиная с 70-х годов прошлого века. Чаще всего он назначается после осмотра врачом-специалистом по медицинской генетике.
Последствия амниоцентеза
Конечно же, не всегда проведение амниоцентеза возможно. Как и любая операция, амниоцентез имеет и ряд противопоказаний:
- Любые воспалительные процессы в остром периоде или в периоде обострения
- Лихорадка любой этиологии
- Наличие у женщины такого заболевания, как миома матки с узлами больших размеров, поскольку может произойти травматизация этих образований при осуществлении прокола
- Существующая на момент исследования угроза прерывания беременности, отслойка участка плацентарной площадки, например, в виде ретрохориальной гематомы
Какая бы манипуляция не проводилась, даже если речь идет о простой внутримышечной инъекции, всегда могут быть осложнения. Амниоцентез – не исключение, и его проведение ассоциировано с определенными рисками тех или иных состояний, которые могут отразиться на здоровье беременной женщины или внутриутробного плода.
Некоторых состояний не избежать, даже если все сделать максимально правильно в идеальных условиях на новейшей аппаратуре.
Итак, что может произойти:
- Преждевременное отхождение околоплодных вод. Это не всегда является грозным последствием, и если излилось небольшое количество вод в течение первых суток после операции, это считается возможным вариантом, что бывает в 1-2% случаев. В любом случае, даже при подозрении на такое осложнение нужна немедленная консультация специалиста и мониторинг состояния беременной и плода.
- Ошибочный результат. Точность амниоцентеза довольно высокая, поэтому это считается достоверным методом диагностики многих генетических заболеваний, в частности. Но даже при исследовании кариотипа есть 1% вероятность выявления так называемого изолированного плацентарного мозаицизма. Это ситуация, когда какая-то часть плацентарной ткани обладает аномальным генетическим набором, и именно эти клетки попадают под исследование. Кариотип ребенка при этом в норме.
- Отслойка плодных оболочек. Опасность такого осложнения зависит от того, насколько обширна площадь отслойки и прогрессирует ли она. Также требуется мониторинг.
- Инфекционные осложнения. Инфицирование является довольно опасным, но редким последствием амниоцентеза, и считается, что именно во втором триместре есть наиболее высокий риск за счет низкой антибактериальной активности амниотической жидкости.
- Ранение плода, сосудов пуповины, плацентарной ткани. Это крайне редкие, скорее казуистические случаи, поскольку возможность осуществления ультразвукового контроля на каждом этапе процедуры сводит риск ранения к минимуму.
- Развитие аллоиммунной цитопении у плода. Это осложнение может возникнуть при резус-отрицательной группе крови беременной и резус-положительной группе плода. Чтобы исключить такую возможность, резус-отрицательным женщинам в течение 72 часов после процедуры вводится специальный антирезус-иммунноглобулин.
Методика проведения данной процедуры довольно сложная. Для его проведения используется специальный ультразвуковой прибор. Используя датчик, доктор находит лучшее место для осуществления забора околоплодной жидкости. Лучшая локализация – место, не контактирующее с петлями пуповины.
Вводиться медицинский инструмент будет трансплацентарным способом. Для этого врачи стараются определить самый тонкий участок, где толщина плаценты минимальна. Во время процедуры используются специальные пункционные иглы. В процессе проведения исследования доктор обязательно следит за совершением своих действий. Результат он видит на специальном экране – мониторе.
Для проведения процедуры, как правило, не требуется дополнительного обезболивания. В некоторых случаях доктор для уменьшения болевого компонента может использовать местную анестезию. Для этого используется 0,5% раствор новокаина. Перед введением иглы в живот врач обязательно обработает живот будущей мамы спиртовым дезинфицирующим раствором. Такая дезинфекция поможет снизить потенциальный риск инфицирования.
После того, как игла попала в необходимое для пункции место, доктор присоединяет шприц и проводит забор необходимого количества околоплодных вод. Обычно первые 0,6 мл полученного биоматериала выливаются. По отзывам врачей, он непригоден для проведения исследования.
В первом объеме околоплодных вод может содержаться множество материнских клеток. Они могут привести к тому, что результаты исследования окажутся недостоверными. Для проведения лабораторной диагностики требуется 18-20 мл околоплодной жидкости.
После всей процедуры доктор обязательно оценивает состояние плода. Для этого он подсчитывает его сердцебиение. Если данное исследование проводится в завершающем периоде беременности, то врачи будут проводить мониторинг состояния малыша в течение еще некоторого времени. В некоторых случаях может быть показана последующая антибактериальная профилактика, проводимая по определенным медицинским показаниям.
В течение пары дней после проведения процедуры у женщины может появиться ощущение болезненности в нижней половине живота. Для уменьшения болевого симптома врачи назначают в такой ситуации обезболивающие и симптоматические средства. Довольно часто боль исчезает самостоятельно, без применения каких-либо медикаментов.
В первые сутки после проведения амниоцентеза гинекологи рекомендуют больше находиться в постели. Физические нагрузки исключаются. Кушать следует легкую пищу, которая легко усваивается и не вызывает газообразования.
Если через несколько дней интенсивность болевого синдрома в животе не снижается, а у женщины появляются мажущие кровянистые выделения из половых путей или поднимается температура тела, то в этом случае ей следует сразу же обратиться к врачу. Вполне возможно, что у нее появились осложнения после проведенного исследования.
Все инъекционные процедуры являются довольно опасными. Риск развития неблагоприятных последствий после таких манипуляций все-таки существует. Врачи выделяют несколько клинических ситуаций, которые могут развиться после осложненного амниоцентеза. К ним относятся:
- несвоевременное отхождение околоплодной жидкости;
- выделение околоплодных вод (особенно в первые сутки после проведения процедуры);
- отслоение околоплодных оболочек;
- попадание в околоплодные воды различных патогенных микробов и развитие инфекции;
- травматическое повреждение питающих плод кровеносных сосудов;
- травмы маточных артерий с развитием массивного кровотечения;
- аллоиммунная цитопения у развивающегося в материнской утробе малыша.
Проведение данного исследования сопряжено с некоторыми рисками. Возможны такие последствия амниоцентеза:
- Развитие инфекции или других осложнений (у одной из 200 женщин);
- Кровотечение у женщины или плода;
- Ощущение схваток в течение нескольких часов после процедуры – самые частые последствия амниоцентеза;
- Выкидыш здорового ребенка (1 случай из 500);
- Спонтанный аборт. Матери, у которой отрицательный резус фактор, перед процедурой, с целью защитить малыша от ее антител, делают инъекцию Rho-гамма-глобулина. В 2 случаях из 100 именно этот укол провоцирует выкидыш;
- Травмирование плода (вероятность такого последствия амниоцентеза практически равна нулю, но, тем не менее, возможна, если врач иглой заденет жизненно важную зону ребенка);
- Повреждение плодного пузыря, что приводит к кровотечению и истечению амниотической жидкости (пациентка должна будет лечь на сохранение, лечение может затянуться до нескольких месяцев);
- Преждевременные роды.
Учитывая все вышесказанное, каждая женщина, прежде чем согласиться на проведение теста, должна учесть возможные последствия амниоцентеза и взвесить все «за» и «против». Кроме того, результат теста все равно не может гарантировать рождение абсолютно здорового ребенка, он лишь исключает некоторые патологии.
Каким бы безопасным ни считался амниоцентез, его выполнение сопряжено с определенным риском. Так, менее чем в 1% случаев эта процедура приводит к таким последствиям, как:
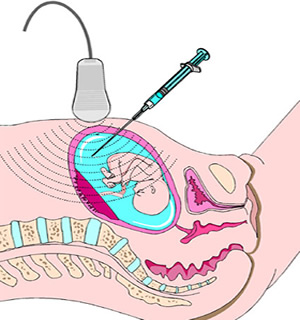 ранение плода
ранение плода- повреждение мочевого пузыря или кишечника женщины
- преждевременное излитие вод
- выкидыш
- преждевременные роды
- хориоамнионит
- повреждение пуповины
- отслойка плаценты
Поэтому после исследования следует внимательно отнестись к себе, и при появлении необычных вагинальных выделений, кровотечения, коликов, сильных болей в животе и при подъеме температуры тела нужно немедленно обратиться к врачу.
Можно ли избежать обследования?
Проведение процедуры невозможно без письменного согласия будущей мамы на вмешательство и разъяснения ей всех особенностей и рисков исследования. Однако она должна знать, что если доктор предлагает сделать амниоцентез, значит это действительно необходимо. Если результаты анализа подтвердят наличие генетического заболевания или другого врожденного дефекта у плода, врач поможет определиться с дальнейшим ведением беременности. Кроме того, он подскажет, какая помощь потребуется малышу после рождения и с какими трудностями семье придется столкнуться.
Поэтому даже если вы решили для себя не проходить амниоцентез и принять своего ребенка любым, учтите: заранее зная о проблемах, вы сможете спокойно подготовить все необходимое для встречи с ним.
Как проходит амниоцентез?
Техника проведения амниоцентеза довольно не сложная, но все же нельзя назвать эту процедуру простейшей манипуляцией. Может показаться, что это очень болезненная процедура, но, если опросить тех, кто проходил через амниоцентез, отзывы обычно положительные, и указывают на некоторый дискомфорт при проведении процедуры, но уж точно не на невыносимую боль.
Для начала проводится ультразвуковое исследование, чтобы правильно выбрать место пункции и оценить возможность проведения процедуры. Так, если состояние ребенка, матки, количество околоплодных вод позволяют провести амниоцентез, принимается решение о том, как его провести – внеплацентарно или трансплацентарно.
Лучше проводить исследование, не затрагивая плаценту, но не всегда это представляется возможным. При внеплацентарном доступе прокол выполняется в наибольшем амниотическом кармане, свободном от петель пуповины, что также важно. При необходимости провести прокол через плаценту, то есть трансплацентарно, то нужно выбрать при помощи ультразвука самый тонкий ее участок, в котором не будет расширенных МВП – межворсинчатых пространств.
Это позволит минимизировать риск осложнений, связанных с кровотечением. Сама пункция проводится довольно толстыми иглами, диаметром от 18 до 22. Если пункция проводится методикой «свободной руки», то никаких дополнительных приспособлений не требуется, но более доскональным является метод с использованием специального адаптера.
Зачем нужен такой адаптер? Он помещается на конвексный абдоминальный датчик, и с его помощью можно с высокой точностью контролировать глубину проникновения пункционной иглы, а также контролировать траекторию движения. Независимо от методики введения иглы, дальше действия врача-специалиста одинаковы.

Нужно убедиться (при помощи УЗИ), что игла находится точно в полости амниотического пузыря. Затем извлекается мандрен, подсоединяется специальный шприц к игле и аспирируется околоплодная жидкость в необходимом количестве, в зависимости от цели проведения манипуляции – лечебная она или диагностическая.
Затем в иглу снова вводится мандрен и она аккуратно извлекается из матки. Снова проводится оценка состояния ребенка, с помощью ультразвука оценивают, не возникли ли какие-то осложнения процедуры. Обычно дают рекомендации некоторое время отдохнуть, не вставая, под динамическим мониторингом сердцебиения плода и состояния будущей матери.
После амниоцентеза также нужно исключить поднятие тяжестей, резкие движения и прочие возможные провоцирующие для развития осложнений факторы.
Амниоцентез: отзывы, форум
Поскольку амниоцентез – не такая уж редкая процедура, многие женщины, прошедшие через это, делятся своим опытом с другими людьми. Это помогает многим беременным женщинам понять, что они не единственные, кто столкнулся с такой проблемой, и что есть реальный опыт от мам, которым проводился амниоцентез.
При поиске в сети о том, как проводится амниоцентез при беременности, отзывы, кто делал из врачей и в какой клинике, можно найти массу информации как на официальных сайтах учреждений, так и на общедоступных форумах, и в чатах.
Еще один важный вопрос, который нужно осветить, это стоимость исследования. Если необходим диагностический амниоцентез при беременности, цена за саму процедуру довольно доступная, в пределах 3-5 тысяч рублей, а вот стоимость проведения анализа амниотической жидкости зависит от того, на предмет чего проводится исследование. При кариотипировании цена одна, при определении, например, уровня билирубина – совершенно иная.
К сожалению, стоимость амниоцентеза не покрывается полисом ОМС, но можно выбрать клинику с оптимальной ценовой политикой.
Предварительная подготовка
До проведения исследования будущей маме необходимо будет сдать несколько лабораторных тестов. Они необходимы для того, чтобы врачи смогли выявить возможные противопоказания для проведения данного обследования. К таким тестам относятся общий анализ крови и мочи, а также биохимическое исследование (по показаниям).
Также гинеколог обычно делает мазок из влагалища на предмет обнаружения в нем различных инфекций. Обострение инфекционных заболеваний может стать относительным противопоказанием для проведения амниоцентеза.
Перед проведением данной диагностической процедуры врач обычно назначает будущей маме пройти УЗИ. Оно необходимо для установления патологий, а также для оценки состояния плода перед проведением процедуры. Некоторые специалисты предварительное ультразвуковое исследование не проводят, а выполняют его уже перед непосредственным проведением амниоцентеза.
Для того, чтобы не спровоцировать кровотечение во время проведения данной процедуры, врачи рекомендуют женщинам не употреблять в течение недели до проведения обследования никаких антиагрегантов и антикоагулянтов.
В том случае, если исследование проводится после 21 недели беременности, то доктор порекомендует будущей маме прийти на исследование с наполненным мочевым пузырем. Если диагностическая процедура выполняется на более ранних сроках, то делать этого не нужно.
Перед выполнением данного инвазивного обследования врач обязательно должен предупредить будущую маму о всевозможных осложнениях и последствиях данного теста. После такой беседы с доктором она подписывает добровольное информированное согласие. Этот медицинский документ обязательно прикрепляется в медицинскую карточку.
Что можно диагностировать?
Данное исследование позволяет выявлять наследственные и генетические заболевания у плода. Назначается это обследование всем будущим мамам, имеющим отягощенный семейный анамнез по развитию таких патологий.
При помощи проведения цитогенетического и молекулярного анализа амниоцитов можно эффективно провести пренатальную диагностику многих врожденных заболеваний генетического аппарата.
С помощью проведения биопсии ворсин хориона можно получить более точные результаты исследования на обнаружение некоторых хромосомных патологий. Оно является довольно точным и крайне инвазивным.
Показания к прохождению исследования
Специалисты отмечают, что точность проведенного обследования составляет 98,5-99%. Более точные результаты регистрируются в случае, если методика обследования не была нарушена.
Для того, чтобы провести исследование, полученный биоматериал засеивается на питательные среды. Это помогает активному росту плодовых клеток. После этого проводится цитогенетическое обследование.
В норме в генетическом материале должно быть 23 пары хромосом. При плохих результатах это количество может изменяться. Так проявляются многие генетические дефекты. Изменение количества хромосом встречается при болезни Дауна, а также при синдромах Патау и Эдвардса.
Также плохой результат проведенного амниоцентеза может свидетельствовать о наличии у малыша тяжелых пороков его внутриутробного развития – анэнцефалии или спинномозговой грыжи. После проведенного исследования специалисты могут исключить такие опасные состояния, как муковисцидоз и серповидно-клеточную анемию. Обе этих патологии являются крайне опасными для дальнейшей жизни плода и могут привести к формированию у него различных аномалий развития внутренних органов.
Лабораторный анализ околоплодной жидкости позволяет определять наличие в водах различных опасных патологий, таких как герпесная и краснушная инфекция. Данные заболевания могут привести к формированию у плода различных врожденных аномалий развития.
В некоторых случаях результаты проведенного обследования могут определить наличие у развивающегося в материнском животике малыша различных наследственных заболеваний, сцепленных с половыми Х и Y хромосомами. Примером такой болезни является гемофилия. Это заболевание проявляется у мальчиков и существенно ухудшает их качество жизни.
Когда результаты биохимического исследования околоплодных вод готовы, то можно выявить и степень зрелости легких плода. Для этого специалисты оценивают два показателя – лецитин и сфингомиелин. Для составления прогноза используется их соотношение.
В случае, если полученное значение находится в пределах 2/1, то это свидетельствует о полной зрелости легочной ткани малыша. Смещение показателя от 1,5 до 1,9/1 – возможный признак развивающегося дистресс-синдрома.
И так как амниоцентез представляет некоторую угрозу здоровью матери и ее ребенка, этот тест предлагают делать только женщинам, которые имеют весомые предпосылки к развитию у плода генетических заболеваний, в том числе в случаях, когда:
- Ультразвуковое исследование выявило серьезную проблему, например, дефект сердца, что может свидетельствовать о хромосомной аномалии;
- Согласно результатам скрининговых тестов есть риск рождения младенца с хромосомными аномалиями;
- Один или несколько родственников женщины и/или отца ребенка имеют некоторые генетические отклонения;
- Беременной женщине более 35 лет, поскольку с этого возраста увеличивается риск рождения больного ребенка – 1 случай примерно на 300 (для сравнения, в возрасте матери 20 лет это соотношение 1 к 2000).
- У женщины уже была беременность с генетическими аномалиями у плода.
