Оглавление
- 1 Процедура амниоцентеза во время беременности: показания и возможные последствия
- 2 Показания и противопоказания к амниоцентезу
- 3 Амниоцентез: для чего проводиться, действительно ли безопасен?
- 4 Амниоцентез – стоит ли делать при осложнениях гестации?
- 5 Как проходит амниоцентез?
- 6 Можно ли избежать обследования?
- 7 Амниоцентез: отзывы, форум
Процедура амниоцентеза во время беременности: показания и возможные последствия
Приходится прибегать к методам диагностики, позволяющим почти с полной уверенностью утверждать или отрицать наличие у плода неизлечимых нарушений в развитии. Одной из наиболее частых практикуемых процедур с этой целью является амниоцентез.
Десятилетием ранее в амниотической жидкости сумели определить клетки плода и его половую принадлежность.
До этого времени прокол плодного пузыря применялся еще в позапрошлом веке как метод лечения многоводия, а также с целью умертвления плода на позднем сроке.
Суть метода «Амниоцентез» состоит во взятии околоплодной жидкости (амниона) для определения кариотипа плода и подтверждения предполагаемых диагнозов, а именно:
- синдрома Дауна;
- синдрома Патау;
- синдрома Эдвардса;
- заболеваний, вызванных патологией развития нервной трубки плода;
- муковисцидоза;
- серповидно-клеточной анемии.
Также амниоцентез проводится для выявления осложнений текущей беременности, в том числе, внутриутробного инфицирования, гипоксии плода.
В некоторых случаях, когда необходимо досрочное родоразрешение, к амниоцентезу прибегают для оценки развитости легких малыша, а также для амниоредукции при многоводии, для проведения дородовых лечебных мероприятий для плода.
До этой поры проколы проводили вслепую, что, разумеется, не гарантировало безопасности манипуляций с иглой для будущей мамы и малыша.
Анализ амниоцентез технически можно проводить на любом сроке беременности, однако ранний амниоцентез (до 15-ой недели) проводят редко и по особым показаниям из-за малого количества околоплодных вод на тот момент.
Амниоцентез, с целью постановки диагноза по генетическим заболеваниям плода, проводят на 16 – 24-ой неделе беременности (оптимально на 16 – 20-ой неделе), для того, чтобы у родителей была возможность принять решение о судьбе беременности.
Рекомендовать женщине прохождение амниоцентеза с диагностической целью положено, если:
- есть возрастные риски возникновения патологий развития плода, то есть возраст будущей мамы более 35 лет;
- результаты проведенных скрининговых обследований показали неутешительный прогноз по развитию у плода неизлечимых врожденных заболеваний;
- родители будущего малыша могут являться носителями наследственных заболеваний или болезней, вызванных хромосомными аномалиями;
- женщина во время предыдущих беременностей вынашивала плод с пороками развития.
Кроме того, в течение беременности может возникнуть необходимость инвазивного вмешательства если:
- прокол необходим для проведения медицинских мероприятий (внутриутробной терапии, хирургии) при некоторых видах осложненной беременности (многоводие, внутриутробное инфицирование и т.п.);
- по медицинским показаниям необходимо прервать беременность на поздних сроках.
Даже если будущая мама попадает по каким-то критериям отбора в число тех, кому показано проведение амниоцентеза, ей вначале предстоит консультация врача-генетика, который в каждом индивидуальном случае оценивает необходимость прохождения процедуры, взвесив все возможные риски.
И, как перед любым операционным вмешательством, будущая мама должна будет предъявить по запросу мед. персонала результаты анализов «малого предоперационного сбора»:
- клинический анализ крови и мочи (давностью не более 1-го месяца);
- анализ группы крови с резус-принадлежностью;
- маркеры инфекционных заболеваний по крови: ВИЧ, сифилис, гепатиты B, С (давностью не более 3-х месяцев).
В некоторых учреждениях могут запросить также результаты УЗИ.
Самым сложным пунктом подготовки к прохождению амниоцентеза для женщины, по видимому, является моральная готовность. И это немаловажно. Часто от спокойствия женщины зависит благополучность прохождения процедуры и физическое состояние самой пациентки после нее.
Прочих приготовлений, как правило, не требуется. Возможно, при ранней диагностике, будущую маму попросят прийти с наполненным мочевым пузырем. При позднем амниоцентезе, напротив, перед процедурой пациентке следует опорожнить мочевой пузырь и кишечник.
Из гигиенических соображений, женщине стоит захватить с собой сменное нижнее белье, так как место прокола обильно обрабатывают антисептической жидкостью, которая, разумеется, пропитает одежду.
Мамочкам с отрицательным резус-фактором крови нужно позаботиться о том, чтобы после процедуры им была сделана инъекция антирезусного иммуноглобулина, во избежание последствий из-за резус-конфликта.
Непосредственно перед началом операции женщина должна будет письменно выразить свое согласие на проведение амниоцентеза, а также подтвердить то, что с возможными рисками она ознакомлена.
Под строгим контролем ультразвукового датчика выбирают место прокола: в максимальном удалении от плода и артерий пуповины, предпочтительно, не затрагивая плаценту.
Если же внеплацентарно добыть необходимое количество материала для анализа невозможно (как в случае локализации плаценты по передней стенке матки), то для прокола плаценты выбирают участок наименьшей ее толщины.
Место предполагаемого прокола обрабатывают антисептическим средством, иногда дополнительно анестетиком местного действия. Вообще, операция считается безболезненной.
Прокол производят достаточно тонкой пункционной иглой, в большинстве случаев, проникая в плодный пузырь через брюшину и стенки миометрия.
Трансвагинально или трансцервикально амниоцентез, как правило, во втором триместре не проводят из-за большего процента вероятности развития послеоперационных осложнений для течения беременности.
После того, как игла попала в амниотический мешок, через ее отверстие производят забор около 20 мл. околоплодных вод, в которых содержатся клетки эмбриона. Причем, первыми 1 – 2 мл. жидкости пренебрегают, т. к. она может содержать клетки матери.
Полученный материал отправляют в лабораторию для исследования, в зависимости от целей амниоцентеза.
Если с первого раза получить нужное количество жидкости не удалось, то прокол выполняют повторно.
После изъятия иглы медики некоторое время контролируют изменения самочувствия беременной женщины и плода с помощью УЗИ. Возможно даже помещение пациентки в стационар.

В течение нескольких дней после амниоцентеза будущей маме предписан щадящий режим. В случае появления любых тревожных симптомов: подтекания околоплодных вод, неприятных ощущений в месте прокола, болей в животе, повышения температуры тела и т.п., необходимо обратиться к доктору незамедлительно.
Для случая с многоплодной беременностью может потребоваться как однократное, так и двукратное введение иглы через 1 прокол.
В первом случае, игла попадает в одну из амниотических полостей и, после забора жидкости из нее, иглу продвигают для прокола перегородки между полостями и забора жидкости из второго пузыря. Во втором случае доступ к плодным пузырям происходит разными иглами через многократный прокол брюшной полости женщины.
Для того, чтобы избежать повторного забора амниотической жидкости из одного и того же плодного пузыря, околоплодные воды одного из близнецов подкрашивают безопасным красителем.
Сроки готовности зависят от метода проведения тестов и от скорости деления клеток плода.
Дело в том, что в амниотической жидкости, полученной при заборе, содержится весьма малое количество клеток плода, недостаточное для проведения полного тестирования.
Поэтому, для развернутого анализа на наличие возможных аномалий у плода требуется предварительная культивация его клеток, отобранных из околоплодной жидкости, в течение 2 – 4-х недель, чтобы получить необходимое их количество.
Если мед. учреждение, в котором женщина проходит амниоцентез, располагает лабораторией, технически оснащенной для проведения FISH-тестов, то результаты по некоторым хромосомным патологиям – трисомиям – можно получить уже через сутки.
Проведение ускоренного исследования является более сложным, а потому и более дорогим. Его, как правило, проводят за дополнительную плату.
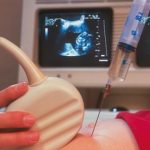
Если у будущей мамы есть возможность выбора мед. учреждения для прохождения процедуры, пусть даже за счет собственных средств, то ориентироваться следует прежде всего на отзывы своих предшественниц о профессионализме медиков, проводящих операционное вмешательство, на статистику негативных последствий, вызванных проколом и манипуляциями с иглой в этой клинике и т.д.
| Наименование мед. учреждения | Стоимость процедуры (руб) |
| Перинатальный медицинский центр (на Севастопольской) | 14850 |
| КБ МГМУ им. Сеченова | 5000 |
| НЦАГиП им. В. И. Кулакова (на Опарина, 4) | 6000 |
| Клиника «Мать и Дитя» (Диламед) (м. Сокол) | 6800 |
| Центр медицины плода (Пренатальный генетический центр на Чистых прудах) | 8000 |
В цену процедуры может входить помимо внеоперационных услуг, предоставляемых клиникой своим пациенткам, также проведение ускоренного анализа клеток «прямым» методом (FISH-тест) с выдачей предварительных результатов.
Достоверность амниоцентеза, по утверждениям медиков, приближается к 100 %, а точнее 99,5%. Это касается тестов на те генетические отклонения, которые поставлена задача выявить.
В оставшиеся для ошибок 0,5 % входят случаи при которых происходит:
- смешение материнских клеток с клетками плода при заборе амниотической жидкости;
- имеет место мозаицизм;
- при мутации клеток в период их культивации;
- при утере клеточного материала плода после забора;
- ошибки вследствие «человеческого фактора».
Показания и противопоказания к амниоцентезу
- Антенатальная диагностика различных заболеваний у плода
- Необходимость в проведении амниоредукции
- Необходимость введения лекарственных препаратов в амниотическую жидкость
- Оценка состояния внутриутробного плода при некоторых нозологиях
- Фетальная терапия и хирургия
Показания к амниоцентезу определяются только специалистом, а иногда требуется консультация не одного врача, чтобы принять такое решение. Разберемся подробнее с каждым из показаний.
Пренатальная диагностика заболеваний плода. Это наиболее частая причина, по которой приходится прибегнуть к такой процедуре, как амниоцентез. При этом, часто возникает вопрос, если назначается амниоцентез – на каком сроке делают исследование и почему. Обычно амниоцентез назначается при сомнительных результатах ультразвукового исследования или генетического биохимического скрининга, которые проводятся в определенные сроки беременности, при подозрении на какие-то врожденные или хромосомные патологии у плода.
Для этого аспирируется околоплодная жидкость, и исследуется цитогенетическим методом. Такая методика эффективна за счет того, что в амниотической жидкости есть слущенные клетки эпителия плода, которые и подлежат исследованию. Когда по таким показаниям проводится амниоцентез, сроки готовности результатов зависят от возможностей медицинского учреждения как можно скорее приступить к исследованию, и обычно предварительные результаты готовы уже в течение 3-7 дней, а окончательные – в течение 2 недель.
Амниоредукция – это удаление части объема околоплодной жидкости при необходимости. Такая ситуация может возникнуть при выраженном многоводии, возникающем по ряду причин, и является не очень частой процедурой в акушерско-гинекологической практике. Сроки беременности для амниоцентеза при таком показании отличаются от диагностических, и значительно варьируют в зависимости от состояния плода и матери.
Введение препаратов в околоплодную жидкость также проводится крайне редко, обычно с целью прерывания беременности во втором триместре, но это скорее частные случаи, поскольку в наши дни есть другие, более гуманные и щадящие способы проведения аборта в таких сроках.
При ряде некоторых заболеваний, например, при гемолитической болезни вследствие изоиммунизации, либо при необходимости точной диагностики внутриутробной инфекции, амниотическая жидкость также аспирируется для исследования, но не для определения кариотипа, а другими методами лабораторной диагностики.
Раньше такие операции казались чем-то из области фантастики, но сейчас это наша реальность, когда ребенок, находясь в утробе матери, может получить квалифицированную помощь.
 она старше 35 лет
она старше 35 лет- члены ее семьи (дети, муж, родители) или другие родственники имеют генетические или передаваемые по наследству болезни
- по результатам очередного ультразвукового или биохимического скрининга плода возникли подозрения на наличие у него генетических нарушений
Анализ околоплодной жидкости позволяет обнаружить у ребенка:
- наличие синдромов Дауна, Эдвардса, Патау
- мышечную дистрофию
- фиброзно-кистозные врожденные пороки развития
- серповидно-клеточную болезнь
- болезнь Тея-Сакса
- дефекты нервной трубки
- гемофилию
- некоторые другие генетические патологии
Однако с помощью данного метода невозможно выявить анатомические пороки развития органов и систем («заячья губа», «волчья пасть» и т.п.). Для их подтверждения применяются другие виды диагностики.

В некоторых случаях амниоцентез также проводится для:
- оценки зрелости плода
- определения состояния плода при гипоксии или резус-конфликте
- диагностики внутриутробных инфекций
- амниоредукции при многоводии
- проведения фетотерапии и фетохирургии (медицинских мероприятий, выполняемых ребенку до рождения)
Кроме того, с помощью амниоцентеза в матку вливают препараты для проведения искусственного аборта по медицинским показаниям.
Точность метода составляет около 99,4%, но в некоторых случаях он не дает ожидаемого результата. Причинами этого могут стать попадание крови матери в жидкость во время забора или недостаточное количество клеток плода для исследования.
Существуют и противопоказания к проведению исследования:
- обострение хронических заболеваний
- лихорадочное состояние
- острые инфекционные процессы
- угроза прерывания беременности
- кровянистые выделения из половых путей
- несостоятельность шейки матки
- расположение плаценты на передней маточной стенке
- аномалии развития матки
- наличие миоматозных узлов большого размера
- инфекционные поражения кожи живота
- плохая свертываемость крови
Многих беременных пугает эта манипуляция. Чтобы развеять часть страхов, опишем суть процедуры.
- В назначенный день пациентка приходит в кабинет доктора. Ей предлагают прилечь на спину и оголить живот.
- Врач ставит датчик УЗИ и оценивает положение ребенка, расположение плаценты и выбирает наиболее безопасный участок в полости матки, куда в дальнейшем будет направлять иглу.
- Кожа живота обрабатывается антисептиком. Под контролем ультразвука врач прокалывает кожу и далее последовательно все слои брюшной стенки, пока игла не окажется в полости матки. Многие пациентки ждут боли, однако эта манипуляция сравнима по болевым ощущениям с обычной внутримышечной инъекцией.
- Шприцем, присоединенным к проводнику, врач аспирирует около 10 мл амниотической жидкости. У опытного врача вся манипуляция от начала до конца занимает не более 10 минут.
- Иглу удаляют, место укола вновь обрабатывают антисептиком и заклеивают. Женщине на экране монитора демонстрируют, что малыш жив и здоров. Будущей маме предлагают полежать 30-40 минут, а далее она свободна.
Показания:
- Диагностика генетических заболеваний плода. Это наиболее часто применение амниоцентеза. Чаще всего эта процедура назначается пациенткам, чей тест на «генетическую тройку» или результаты УЗИ в 12 недель вызывает у генетика сомнения. Рутинно эта процедура рекомендуется беременным старше 35 лет или женщинам, у которых есть риски генетических заболеваний. Сюда относится семейная история, большое количество выкидышей, мертворождения или рождение детей с генетическими болезнями в анамнезе. Оптимальные сроки для генетического теста – 16-20 недель.
- В более поздних сроках процедура пункции околоплодных вод может проводиться для удаления избытка околоплодных вод у беременных с острым многоводием. Эта процедура более правильно называется амниоредукция.
- В сроках после 22 недель, но оптимально в 32-34 недели, можно проводить амниоцентез, чтобы определить степень зрелость легких плода. Это бывает необходимо, если остро стоит вопрос о преждевременном родоразрешении. По соотношению определенных веществ в околоплодных водах можно точно сказать, насколько легкие ребенка готовы к рождению.
- В некоторых случаях можно исследовать околоплодные воды для диагностики тяжести гемолитической болезни плода при резус-конфликте.
Противопоказания:
- Любые воспалительные состояния матери: ОРВИ, почечная инфекция, вагинит, фурункулез и т.д. Именно поэтому накануне процедуры беременная сдает анализы крови, мочи и мазок из влагалища.
- Расположение плаценты по передней стенке. Это не абсолютное противопоказание, однако оно требует высокого профессионализма у врача и сопряжено с большими рисками кровотечения.
- Гепатиты В и С, TORCH-инфекция, ВИЧ. Эти инфекции в хроническом течении также не являются абсолютным противопоказанием, но необходимо очень тщательно взвесить решение об амниоцентезе.
- У женщин с отрицательным резус-фактором после процедуры обязательно введение антирезусного иммуноглобулина для предупреждения резус-конфликта.
Полученную при пункции жидкость отправляют в лабораторию, где специалист-цитолог выделяет клетки плода и изучает их хромосомный набор. Это достаточно длительный анализ, он занимает около 7-14 дней. В иных случаях околоплодные воды изучают на биохимический состав, определяют уровни антител, делают бактериальные посевы на интересующие инфекции.
Это очень сложный анализ и трактовкой его должен заниматься только врач-генетик или эмбриолог.
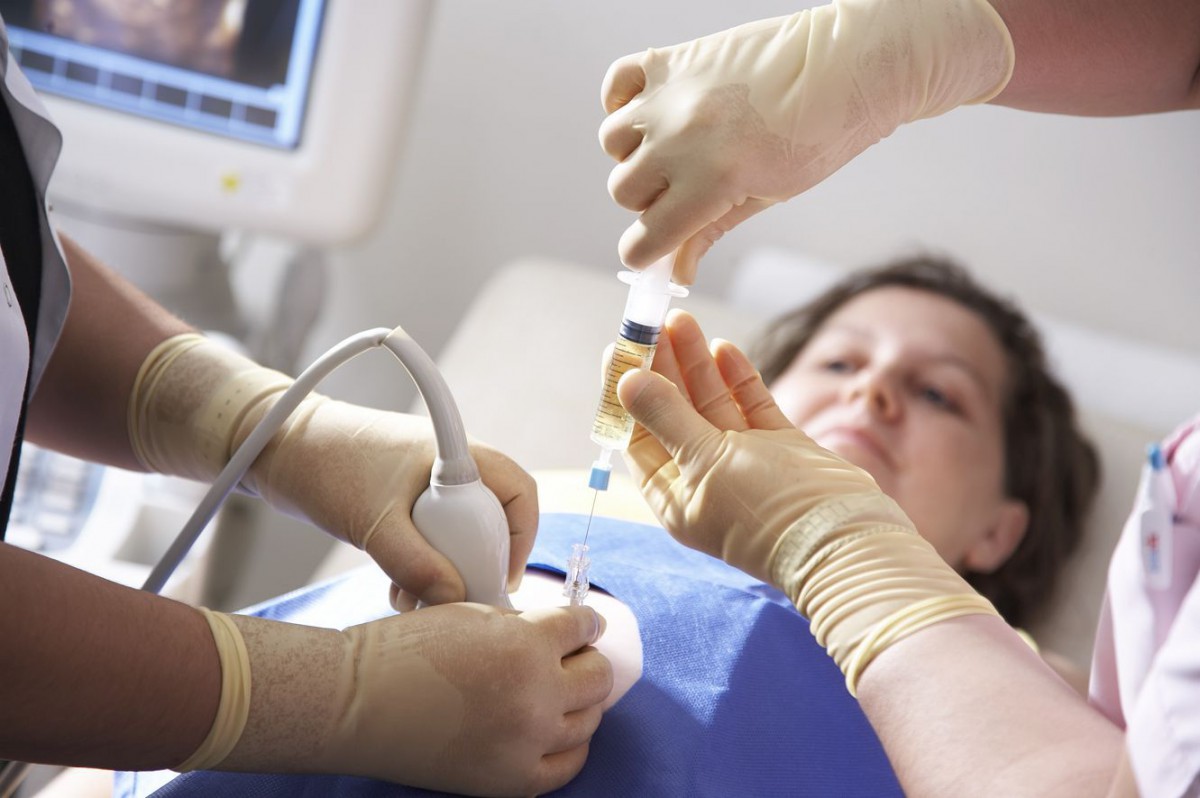
В целом, процедура наносит больше психологического, чем физического вреда. Количество взятых вод никак не влияет на здоровье ребенка.
- Самопроизвольный выкидыш или преждевременные роды. Официальная статистика убедительно показывает, что процедура амниоцентеза в сроках более 16 недель приводит к прерыванию беременности примерно в 1% случаев.
- Кратковременное подтекание околоплодных вод.
- Травма плаценты, сосудов пуповины или плода с развитием кровотечения случается крайне редко и чаще всего происходит при неадекватном поведении беременной при проведении процедуры.
Режим будущей мамы в день процедуры должен быть крайне щадящим. От работы беременная освобождается. Лучше придти на манипуляцию с мужем, который может поддержать и сопроводить беременную домой. Рекомендуется прием спазмолитиков и препаратов магния за два-три дня до процедуры и несколько дней после.
В случае многоплодной беременности прокол полости делается аналогично. Если речь идет о диамниотической двойне, то есть каждый ребенок имеет свой околоплодный мешок, то прокол делается дважды.
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
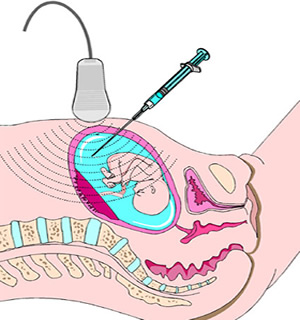
Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Амниоцентез: для чего проводиться, действительно ли безопасен?
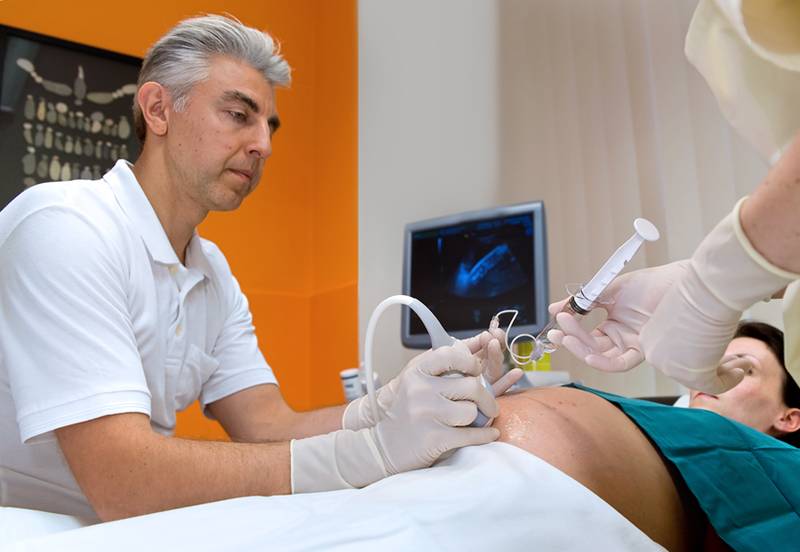 Процедура выполняется всего несколько минут. Сначала проводится ультразвуковое исследование для уточнения места расположения плаценты и ребенка в матке. Затем кожа живота обрабатывается антисептиками, через брюшную стенку в матку под контролем ультразвукового датчика вводится тонкая игла, через которую шприцом набирается около 20 мл околоплодной жидкости. В некоторых случаях забор вод может производиться и через цервикальный канал. Как правило, амниоцентез проходит без обезболивания, однако по желанию женщины ей могут сделать местную анестезию, чтобы полностью устранить чувство дискомфорта.
Процедура выполняется всего несколько минут. Сначала проводится ультразвуковое исследование для уточнения места расположения плаценты и ребенка в матке. Затем кожа живота обрабатывается антисептиками, через брюшную стенку в матку под контролем ультразвукового датчика вводится тонкая игла, через которую шприцом набирается около 20 мл околоплодной жидкости. В некоторых случаях забор вод может производиться и через цервикальный канал. Как правило, амниоцентез проходит без обезболивания, однако по желанию женщины ей могут сделать местную анестезию, чтобы полностью устранить чувство дискомфорта.- После исследования врачи оценивают состояние плода, а будущей маме рекомендуют в течение одного-двух дней больше отдыхать, исключить физические нагрузки и подъем тяжестей. Для устранения неприятных ощущений назначают прием анальгетиков, по показаниям проводят антибактериальную и сохраняющую терапию. Кроме того, женщинам с отрицательным резус-фактором для профилактики делают инъекцию антирезусного иммуноглобулина в течение 72 часов.
- Результаты проведенного исследования обычно появляются через 2-3 недели.
Амниоцентез – один из методов пренатальной (дородовой) диагностики заболеваний будущего ребенка. Этот термин образован от двух греческих слов – «amnion» (плодная оболочка) и «kentesis» (прокалывание).
Во время этой процедуры производится прокол брюшной стенки, матки, оболочек плода, и забор через полученное отверстие амниотической жидкости, то есть пункция полости плодного пузыря. В полученной жидкости содержатся клетки амниона (плодовых оболочек) и плода, слущившиеся в процессе их жизнедеятельности.
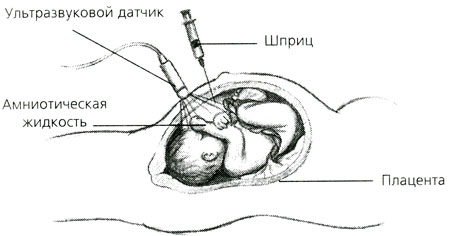
Этот метод используется в клинической практике начиная с 70-х годов прошлого века. Чаще всего он назначается после осмотра врачом-специалистом по медицинской генетике.
Амниоцентез – стоит ли делать при осложнениях гестации?
Каким бы безопасным ни считался амниоцентез, его выполнение сопряжено с определенным риском. Так, менее чем в 1% случаев эта процедура приводит к таким последствиям, как:
 ранение плода
ранение плода- повреждение мочевого пузыря или кишечника женщины
- преждевременное излитие вод
- выкидыш
- преждевременные роды
- хориоамнионит
- повреждение пуповины
- отслойка плаценты
Поэтому после исследования следует внимательно отнестись к себе, и при появлении необычных вагинальных выделений, кровотечения, коликов, сильных болей в животе и при подъеме температуры тела нужно немедленно обратиться к врачу.
Конечно же, не всегда проведение амниоцентеза возможно. Как и любая операция, амниоцентез имеет и ряд противопоказаний:
- Любые воспалительные процессы в остром периоде или в периоде обострения
- Лихорадка любой этиологии
- Наличие у женщины такого заболевания, как миома матки с узлами больших размеров, поскольку может произойти травматизация этих образований при осуществлении прокола
- Существующая на момент исследования угроза прерывания беременности, отслойка участка плацентарной площадки, например, в виде ретрохориальной гематомы
Какая бы манипуляция не проводилась, даже если речь идет о простой внутримышечной инъекции, всегда могут быть осложнения. Амниоцентез – не исключение, и его проведение ассоциировано с определенными рисками тех или иных состояний, которые могут отразиться на здоровье беременной женщины или внутриутробного плода.
Некоторых состояний не избежать, даже если все сделать максимально правильно в идеальных условиях на новейшей аппаратуре.
Итак, что может произойти:
- Преждевременное отхождение околоплодных вод. Это не всегда является грозным последствием, и если излилось небольшое количество вод в течение первых суток после операции, это считается возможным вариантом, что бывает в 1-2% случаев. В любом случае, даже при подозрении на такое осложнение нужна немедленная консультация специалиста и мониторинг состояния беременной и плода.
- Ошибочный результат. Точность амниоцентеза довольно высокая, поэтому это считается достоверным методом диагностики многих генетических заболеваний, в частности. Но даже при исследовании кариотипа есть 1% вероятность выявления так называемого изолированного плацентарного мозаицизма. Это ситуация, когда какая-то часть плацентарной ткани обладает аномальным генетическим набором, и именно эти клетки попадают под исследование. Кариотип ребенка при этом в норме.
- Отслойка плодных оболочек. Опасность такого осложнения зависит от того, насколько обширна площадь отслойки и прогрессирует ли она. Также требуется мониторинг.
- Инфекционные осложнения. Инфицирование является довольно опасным, но редким последствием амниоцентеза, и считается, что именно во втором триместре есть наиболее высокий риск за счет низкой антибактериальной активности амниотической жидкости.
- Ранение плода, сосудов пуповины, плацентарной ткани. Это крайне редкие, скорее казуистические случаи, поскольку возможность осуществления ультразвукового контроля на каждом этапе процедуры сводит риск ранения к минимуму.
- Развитие аллоиммунной цитопении у плода. Это осложнение может возникнуть при резус-отрицательной группе крови беременной и резус-положительной группе плода. Чтобы исключить такую возможность, резус-отрицательным женщинам в течение 72 часов после процедуры вводится специальный антирезус-иммунноглобулин.
Как проходит амниоцентез?
Техника проведения амниоцентеза довольно не сложная, но все же нельзя назвать эту процедуру простейшей манипуляцией. Может показаться, что это очень болезненная процедура, но, если опросить тех, кто проходил через амниоцентез, отзывы обычно положительные, и указывают на некоторый дискомфорт при проведении процедуры, но уж точно не на невыносимую боль.
Для начала проводится ультразвуковое исследование, чтобы правильно выбрать место пункции и оценить возможность проведения процедуры. Так, если состояние ребенка, матки, количество околоплодных вод позволяют провести амниоцентез, принимается решение о том, как его провести – внеплацентарно или трансплацентарно.
Лучше проводить исследование, не затрагивая плаценту, но не всегда это представляется возможным. При внеплацентарном доступе прокол выполняется в наибольшем амниотическом кармане, свободном от петель пуповины, что также важно. При необходимости провести прокол через плаценту, то есть трансплацентарно, то нужно выбрать при помощи ультразвука самый тонкий ее участок, в котором не будет расширенных МВП – межворсинчатых пространств.
Это позволит минимизировать риск осложнений, связанных с кровотечением. Сама пункция проводится довольно толстыми иглами, диаметром от 18 до 22. Если пункция проводится методикой «свободной руки», то никаких дополнительных приспособлений не требуется, но более доскональным является метод с использованием специального адаптера.
Зачем нужен такой адаптер? Он помещается на конвексный абдоминальный датчик, и с его помощью можно с высокой точностью контролировать глубину проникновения пункционной иглы, а также контролировать траекторию движения. Независимо от методики введения иглы, дальше действия врача-специалиста одинаковы.
Нужно убедиться (при помощи УЗИ), что игла находится точно в полости амниотического пузыря. Затем извлекается мандрен, подсоединяется специальный шприц к игле и аспирируется околоплодная жидкость в необходимом количестве, в зависимости от цели проведения манипуляции – лечебная она или диагностическая.
Затем в иглу снова вводится мандрен и она аккуратно извлекается из матки. Снова проводится оценка состояния ребенка, с помощью ультразвука оценивают, не возникли ли какие-то осложнения процедуры. Обычно дают рекомендации некоторое время отдохнуть, не вставая, под динамическим мониторингом сердцебиения плода и состояния будущей матери.
После амниоцентеза также нужно исключить поднятие тяжестей, резкие движения и прочие возможные провоцирующие для развития осложнений факторы.
Можно ли избежать обследования?
Проведение процедуры невозможно без письменного согласия будущей мамы на вмешательство и разъяснения ей всех особенностей и рисков исследования. Однако она должна знать, что если доктор предлагает сделать амниоцентез, значит это действительно необходимо. Если результаты анализа подтвердят наличие генетического заболевания или другого врожденного дефекта у плода, врач поможет определиться с дальнейшим ведением беременности. Кроме того, он подскажет, какая помощь потребуется малышу после рождения и с какими трудностями семье придется столкнуться.
Поэтому даже если вы решили для себя не проходить амниоцентез и принять своего ребенка любым, учтите: заранее зная о проблемах, вы сможете спокойно подготовить все необходимое для встречи с ним.
Амниоцентез: отзывы, форум
Поскольку амниоцентез – не такая уж редкая процедура, многие женщины, прошедшие через это, делятся своим опытом с другими людьми. Это помогает многим беременным женщинам понять, что они не единственные, кто столкнулся с такой проблемой, и что есть реальный опыт от мам, которым проводился амниоцентез.
При поиске в сети о том, как проводится амниоцентез при беременности, отзывы, кто делал из врачей и в какой клинике, можно найти массу информации как на официальных сайтах учреждений, так и на общедоступных форумах, и в чатах.
Еще один важный вопрос, который нужно осветить, это стоимость исследования. Если необходим диагностический амниоцентез при беременности, цена за саму процедуру довольно доступная, в пределах 3-5 тысяч рублей, а вот стоимость проведения анализа амниотической жидкости зависит от того, на предмет чего проводится исследование. При кариотипировании цена одна, при определении, например, уровня билирубина – совершенно иная.
К сожалению, стоимость амниоцентеза не покрывается полисом ОМС, но можно выбрать клинику с оптимальной ценовой политикой.
