Оглавление
- 1 Что означает термин «бронхопневмония»
- 2 Причины, которые приводят к возникновению этого заболевания.
- 3 Симптоматика заболевания
- 4 Диагностика бронхопневмонии
- 5 Возможные осложнения
- 6 Симптоматика
- 7 Бронхопневмония — лечение народными средствами – Методы и средства лечения болезней
- 8 Терапия в домашних условиях
- 9 Нетрадиционная медицина
- 10 Режим и диета
Что означает термин «бронхопневмония»
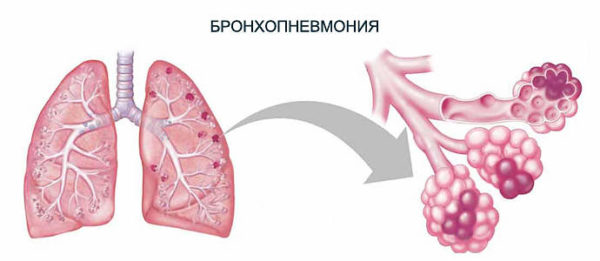
Это воспалительное заболевание дыхательной системы ребёнка, при котором поражается локальный участок легкого/обоих лёгких и конечные участки бронхов. Синонимом термина является очаговая пневмония.
Воспалительный процесс чаще всего переходит с бронхов в лёгочную ткань, где локализуется в пределах дольки или группы долек одного сегмента.
Если представить бронх в виде полой трубки, то при бронхопневмонии воспалительный процесс будет охватывать не только саму трубку (бронх), а и прилегающую лёгочную ткань.
Данная патология без своевременной диагностики и лечения у детей может приводить к тяжёлым осложнениям и даже летальному исходу, поэтому следует быть на страже любых изменений в состоянии здоровья ребёнка и вовремя обращаться к врачу.
Учащается заболеваемость бронхопневмонией в поздние осенние и зимние месяцы, в период роста респираторных инфекций.
Причины, которые приводят к возникновению этого заболевания.
Заболевание может развиваться как самостоятельная патология, но чаще всего возникает на фоне имеющейся респираторно-вирусной инфекции.
Вирус, попадая в детский организм и встречая на своём пути благодатную почву в виде сниженного иммунитета, ослабленной реактивности и защитных сил организма, буквально открывает ворота бактериальной инфекции, которая проникает в лёгочную ткань и вызывает воспаление.
Наиболее частые возбудители бронхопневмонии у детей:
- бактериальные (стрепто-, стафиллококки, кишечная палочка, пневмококки);
- вирусные;
- грибковые;
- атипичные (микоплазмы, хламидии).
Развиваться патология может на фоне ангины, других воспалительных процессов в ЛОР-органах, но наиболее часто болезнь «запускает» ОРВИ.
Вначале респираторная инфекция протекает типично: на фоне высокой температуры (более 38,5⁰С) появляются катаральные явления: насморк, боль и покраснение в горле, слезотечение. Обычно у ребёнка с хорошей иммунной системой ОРВИ разрешается в течение 5-7 дней, защитные силы побеждают вирус. Но в ряде случаев к вирусной инфекции присоединяется ещё и бактериальная: патогенные микроорганизмы беспрепятственно проникают в мелкие бронхиолы и поражают окружающую их лёгочную ткань — развивается бронхопневмония.
Родителям малыша стоит насторожиться, если на 4-5 день от момента возникновения ОРВИ на фоне лечения у ребёнка сохраняются высокая температура, кашель, имеются явления интоксикации (слабость, вялость, повышенная потливость, отсутствие аппетита). Эти симптомы могут свидетельствовать о развитии очаговой пневмонии.
В группе риска по развитию бронхопневмонии находятся дети до двух лет, в том числе грудного возраста, имеющие
- перинатальную патологию;
- ослабленный иммунитет;
- рахит;
- хронические расстройства питания;
- часто болеющие ОРВИ;
- имеющие хронические заболевания органов дыхания;
- плохие социально-бытовые условия.
Дети могут заболевать бронхопневмонией в любом возрасте, но среди более старшей возрастной группы данная патология встречается реже.
Этиология у этого типа воспаления легких самая обыкновенная – пневмококки, стрептококки, стафилококки, очень редко – гемофильная палочка. Как правило, бронхопневмония (особенно бронхиальная) не является самостоятельной инфекцией, а возникает как осложнение уже протекающего острого респираторного вирусного процесса (как правило, острого бронхита).
Множество микроорганизмов могут привести к тому, что возникнет левосторонняя бронхопневмония у детей, симптомы же этого заболевания будут основным моментом, по которому и будет выставлен предварительный диагноз, а затем начато эмпирическое лечение.
Безусловно, бронхопневмония у детей может быть спровоцирована многими факторами. Однако основную роль здесь играет попадание в организм и развитие в нем инфекции различной природы. Чаще всего проявления воспалительных патологий возникают на фоне других заболеваний бронхолегочной системы малыша. Сюда, в первую очередь, следует отнести:
- заболевания, вызванные вирусами гриппа, кори и даже ветрянки;
- патологии, вызванные стрептококком, пневмококком, золотистым стафилококком, клебсиеллой, гемофильной инфекцией и даже кишечной палочкой;
- воспаления слизистой ротовой полости, вызванные грибками рода кандида.
После попадания патогенного микроба в дыхательную систему и его внедрения в слизистую оболочку организм отвечает воспалением стенок бронхиол. При общем снижении иммунитета патологический воспалительный процесс постепенно переходит на паренхиму легких. При этом выделяется большой объем мокроты, заполняющей просвет легких, что вызывает рефлекторный кашель.
Самой опасной бактерией, из-за которой чаще всего может возникнуть бронхопневмония, считается пневмококк. Именно его обычно высеивают при исследовании мокроты больных. Не менее опасны (как для бронхолегочной системы маленького пациента, так и для его организма в целом) такие микроорганизмы как стафилококк и стрептококк. Эти микробы тоже часто обнаруживаются в исследуемых анализах пациентов при очаговых заболеваниях легких.

Очаговое воспаление в легких может быть спровоцировано и химическим ожогом при вдыхании паров агрессивных веществ. Попадание инородных веществ, пыли или жидкости в просвет воздухоносных путей бронхиального дерева тоже может быть причиной развития патологии.
Известно, что бронхопневмония у детей встречается гораздо чаще, чем у взрослых. Это связано прежде всего с физиологическими особенностями дыхательной системы малышей. Поэтому именно вследствие неполного раскрытия легких при первом крике, а также поверхностного дыхания может начать развиваться легочный застой. Подобные явления способствуют возникновению частых воспалительных процессов, в том числе и пневмонии.
Бронхопневмония, или очаговая пневмония, у детей развивается при воздействии различных бактерий и вирусов. Чаще всего предшествуют такому недугу инфекции верхних дыхательных путей. Например, спровоцировать болезнь может бронхит или ОРВИ. Наиболее распространенными возбудителями являются стрептококки, пневмококки и множество вирусов.
Также пневмония может развиться при попадании пищи в дыхательные пути, сдавливании легких опухолью, вдыхании ядовитых газов, а также вследствие хирургического вмешательства.
Развитие болезненного воспаления легочной ткани происходит при определенных условиях. Это заболевание, возникает как продолжающееся ухудшение ранее возникшей респираторной инфекции. В большинстве случаев предшествуют подобному состоянию, острое развитие инфекции миндалин и мягкого неба ротовой полости.
Причиной возникновения заболевания легких оказываются патогенные микроорганизмы: пневмококки, стрептококки, стафилококки, синегнойная палочка и их токсины. Возможно влияние разных вирусов, представителей грибковых инфекций. В развитии острых пневмоний провоцирующим фактором становиться возникновение вирусно-бактериальных ассоциаций.
- Присутствие в воздухе жилых помещений химических веществ;
- Большое количество домашней пыли;
- При проникновении частиц продуктов питания в трахеи и бронхи;
- Последствия переохлаждения организма;
- Как осложнение после проведенных хирургических операций.
Симптоматика заболевания
Виды пневмонии
05.10.2017
5 мин.
Бронхопневмония – распространенное заболевание дыхательной системы среди детей раннего, дошкольного и школьного возрастов. Причин возникновения этой патологии может быть много: недолеченный грипп, корь, коклюш и друие.
Чтобы предотвратить появление очаговой пневмонии, необходимо правильно ухаживать за больным ребенком. Лечение осуществляется при помощи антибиотиков и других препаратов, устраняющих сопутствующие симптомы.
Можно использовать народные средства для улучшения эффекта от терапии.
Бронхопневмония (очаговая пневмония ) – наиболее распространенная патология дыхательной системы, которая характеризуется появлением воспаления в легких. Это заболевание имеет некоторые различия в проявлениях у детей раннего и школьного возраста, а также у дошкольников. Существует ряд причин, которые влияют на развитие болезни:
- сниженный иммунитет;
- грипп;
- корь;
- коклюш;
- рахит.
Чаще всего бронхопневмонией страдают дети до года. Это связано с недостаточно сильной вентиляцией легких, а альвеолы у новорожденных имеют слишком широкие входы. В связи с этим инфекция без труда попадает в легкие.
У школьников и дошкольников начало бронхиальной пневмонии может быть постепенным, с неспешным развитием симптомов в конце 1-й и 2-й недели болезни, так и внезапным. При медленном развитии патологии у детей наблюдаются:
- повышение температуры тела;
- головная боль;
- недомогание;
- снижение аппетита;
- астения;
- снижение интереса к окружающему.
У пациентов отмечается повышенное беспокойство, нарушение сна и тахикардия. Очаговая пневмония, как правило, возникает на 5-7 день ОРВИ и протекает в трех формах:
- 1. левосторонняя;
- 2. правосторонняя;
- 3. двусторонняя.
Это заболевание характеризуется появлением одышки как при физических нагрузках, так и в состоянии покоя. Отмечается бледность кожных покровов. Окраска слизистых оболочек нормальная. С помощью рентгена можно выявить очаговые тени в одном из легких.
Симптоматика у детей раннего возраста отличается от проявлений заболевания у детей старших возрастов. На первый план у больных выступает недостаточность дыхания, интоксикация. Иногда процесс носит двусторонний характер
У детей раннего возраста в начале заболевания отмечается:
- насморк;
- чихание;
- сухой кашель ;
- температура тела от 37 до 39 °C;
- общее недомогание;
- нарушение сна;
- снижение аппетита.
Несмотря на проведение терапии, кашель усиливается, появляется неустойчивый стул, срыгивания, рвота, масса тела перестает увеличиваться. У некоторых детей очаговая пневмония начинается с возникновения кашля, одышки и повышения температуры.
Течение заболевания благоприятное. Выздоровление наступает через 3-4 недели. Под влиянием лечения состояние пациентов улучшается: происходит повышение аппетита, а кашель становится менее тяжелым.
Очаговые пневмонии, которые занимают один или несколько сегментов легкого – сегментарные пневмонии. Существует три варианта течения этого заболевания:
- 1. Самый благоприятный, так как иногда у пациентов отсутствует кашель и симптомы интоксикации. Диагноз в этом случае может быть поставлен при рентгенологическом исследовании.
- 2. Характеризуется внезапным началом патологии и лихорадкой. Течение болезни – циклическое. Признаком могут быть боли в животе и в области грудной клетки.
- 3. Характеризуется симптоматикой, которая наблюдается при очаговой пневмонии у детей школьного и дошкольного возраста.
Лечение пациента с этим заболеванием должно осуществляться в стационаре или на дому при условии ежедневного посещения врача или медицинской сестры. В случае возникновения болезни в первый год жизни ребенка, осложненного течения и невозможности организации правильного ухода необходима госпитализация.
Ребенку назначают постельный режим, ему необходимо часто менять положение и регулярно брать на руки.
Нужно ограничить физические нагрузки на время острого периода болезни и постепенно увеличивать по мере улучшения состояния.
Учебные и дошкольные учреждения ребенок должен посещать не ранее, чем через 3-4 недели после полного выздоровления. Физические нагрузки противопоказаны после тяжелого протекания бронхопневмонии в течение 6-12 недель
Рекомендуется ограничить количество углеводов. Питье необходимо потреблять с учетом суточной нормы организма. Объем жидкость можно корректировать в соответствии с состоянием больного.
В зависимости от тяжести терапию можно проводить одним антибиотиком или сочетанием нескольких препаратов.
При лечении бронхопневмонии необходимо корректировать осложнения и осуществлять симптоматическую терапию (применение жаропонижающих, отхаркивающих и противокашлевых лекарственных средств ).
| Название препарата | Дозировка | Противопоказания и побочные эффекты |
| Тетрациклин | 4 раза в сутки по 1 таблетке; принимать нужно за 30-60 мин до приема еды | Дети в возрасте до 8 лет, повышенная чувствительность к компонентам лекарства; возможно развитие аллергических реакций |
| Метронидазол | Не более двух таблеток в сутки | Повышенная чувствительность к веществам препарата; общее недомогание, металлический привкус во рту |
| Низорал | Один раз в сутки | Заболевания печени и почек |
| Мезлоциллин | 75 мг/1 кг веса тела пациента | Повышенная чувствительность к компонентам лекарства; возможно развитие аллергических реакций на препарат |
| Цефамандол | 50-100 мг/1 кг веса | Новорожденные дети; тошнота, рвота, сыпь на кожных покровах |
Лечение бронхопневмонии можно осуществлять в домашних условиях при помощи народных средств. Рекомендуется сочетать медикаментозное лечение и традиционную медицину с целью повышения эффективности проводимой терапии.

Детям рекомендуется принимать настой из травы фиалки. Можно пить настойку лимонника (2 раза в день по 30 капель). Также детям дают овсяную кашу с медом и маслом, но она должна быть обязательно жидкой.
Рекомендуется принимать несколько раз в сутки отвар из листьев алоэ и меда. Можно готовить настой из медуницы, золототысячника, шалфея, полыни и подорожника. Для этого необходимо все ингредиенты измельчить и залить большим количеством кипятка. Эту массу настаивают в течение 12 часов, а утром процеживают. Готовый настой нужно пить 2-3 раза в день до полного выздоровления
Рекомендуется принимать настой из:
- березовых листьев (почек);
- зверобоя;
- эвкалипта;
- череды;
- пустырника и донника.
Можно добавить цветки коровяка. Все компоненты нужно измельчить, залить кипятком и настаивать в течение 12 часов. Готовое средство принимают по 3 раза в день.
Профилактика бронхиальной пневмонии заключается в закаливании ребенка. Для этого необходимо осуществлять влажные обтирания и принимать воздушные ванны. Важно постоянно укреплять иммунитет и своевременно лечить грипп и простуду.
Дети зимой и осенью не должны вдыхать воздух ртом. Нужно дышать носом. Необходимо ограничивать общение ребенка с другими детьми во время эпидемий респираторных заболеваний. Рекомендуется проводить вакцинацию от гриппа и осуществлять немедленную изоляцию заболевших.
Очаговая пневмония, или бронхопневмония, является воспалительным заболеванием, которое поражает небольшие участки легкого. Чаще всего развивается бронхопневмония у детей младшего возраста (до 2-3 лет).
В сегодняшней статье поговорим подробнее о данном недуге, рассмотрим симптомы, причины и методы терапии патологии.

Бронхопневмония у детей требует адекватного и своевременного лечения, иначе исход болезни может быть печальным. Поэтому родители должны со всей серьезностью отнестись к данному заболеванию и принимать меры при первых симптомах недуга.
Причины патологии
Очаги воспаления, как правило, сосредоточены на бронхиолах и присутствуют либо в обоих легких (чаще всего), либо в одном из них.
Исходя из этого диагностируется у ребенка правосторонняя бронхопневмония, левосторонняя или двухсторонняя. Обнаружить очаги воспаления можно исключительно при помощи рентгенографии.
Чаще всего в педиатрии встречается двухсторонняя бронхопневмония у ребенка. При своевременном лечении такая патология успешно лечится.
По причине отсутствия адекватного лечения процесс затягивается и усугубляется. Родителей должны насторожить любые отклонения в поведении и самочувствии ребенка.
Только таким способом можно обнаружить заболевание и вовремя начать лечение, таким образом обезопасив малыша от тяжелых последствий.
При условии своевременной и качественной терапии ребенок выздоровеет уже спустя 2-3 недели. Если же с лечением затягивать или проводить его неправильно, бронхопневмония может спровоцировать серьезные осложнения, а именно:
- гнойный отит;
- серозный, или гнойный, плеврит;
- перикардит;
- миокардиодистрофию;
- нефрит.
В такой сложный период малыш нуждается в особом внимании и правильном уходе. Данное заболевание является очень серьезным, поэтому родители должны обязательно знать, как лечить бронхопневмонию у детей.
На основе результатов анализов крови и рентгена врач сможет поставить точный диагноз и назначить соответствующее лечение. Терапия направлена прежде всего на рассасывание воспалительных очагов. Антибиотики следует назначать только в тяжелых случаях — именно на этом настаивает известный детский врач Е. О.
Комаровский. Бронхопневмония у детей, если она спровоцирована вирусными заболеваниями, должна лечиться с помощью противовирусных препаратов. Антибиотики в этом случае будут не только неэффективны, но и могут спровоцировать серьезные осложнения.
Диагностика бронхопневмонии
К быстрому проникновению инфекции в лёгкие предрасполагают анатомо-физиологические особенности у грудничков и детей раннего возраста. К таким особенностям относят:
- Слаборазвитое лимфоглоточное кольцо: из-за него вирусы и бактерии, попадая в носоглотку, беспрепятственно опускаются в нижележащие дыхательные пути;
- недоразвитие иммунной системы;
- обильное кровоснабжение лёгочной ткани и неполное раскрытие ацинусов нижних долей в период новорождённости;
- недостаточное развитие эластической лёгочной ткани.
Эти особенности строения дыхательной системы у малышей предрасполагают к быстрому проникновению микроорганизмов в лёгкие и развитию в них застойных явлений.
Диагностика начинается с подробного анамнеза жизни ребёнка, опроса родителей, сбора сведений о том, как давно началось заболевание, что ему предшествовало (ОРВИ, переохлаждение, другой, провоцирующий болезнь фактор).
Проводится осмотр кожных покровов ребёнка, а также перкуссия и аускультация. При физикальном обследовании можно обнаружить бледность кожи, её синюшность в области носогубного треугольника. Перкуторно выявляется укорочение лёгочного звука над участками поражения легких, через стетоскоп врач может слышать жёсткое или ослабленное дыхание, мелкопузырчатые хрипы или крепитацию.

Помощниками врачу в установлении верного диагноза становятся лабораторные и инструментальные методы обследования, к которым относят:
- ОАК (наблюдается увеличение лейкоцитов, со сдвигом лейкоцитарной формулы влево — увеличивается количество нейтрофилов, ускорение СОЭ);
- рентген ОГК (визуализируются очаговые тени различной интенсивности, усиление сосудистого рисунка лёгких, локальная инфильтрация лёгочной ткани);
- исследование мокроты (позволяет точно установить возбудителя бронхопневмонии);
- бронхоскопия (эндоскопическое исследование, проходящее под наркозом, назначается в случаях затруднительной постановки диагноза или при подозрении на наличие инородного тела в бронхах).
Обследования проводятся по назначению врача.
Дать точную оценку состояния больного, диагностировать воспаление в левой или правой доле легких, а также назначить адекватное лечение патологического процесса, может только врач. При клиническом осмотре доктор фиксирует анамнез течения болезни, прослушивает дыхание пациента с помощью стетоскопа и простукивает грудную клетку. Подобная диагностика позволяет определить патологию.
При наличии подтверждающих симптомов врач рекомендует проведение необходимых исследований и назначает соответствующее лечение. В случае, если при осмотре доктор не слышит характерных для данного заболевания звуков и хрипов, но подозрение на опасное состояние остается, необходимо провести исследование общего анализа крови.
Чтобы поставить точный диагноз, выявить воспаление бронхов и определить область локализации очагов в легких, пациенту в обязательном порядке проводят рентгенографию. Патологии, выявленные при изучении рентгенологического снимка, подтверждают наличие заболевания. Присутствие той или иной формы пневмонии определяется:
- усилением рисунка легочной ткани и оценкой корней легких;
- присутствием ателектаза;
- наличием затемнений на паренхиме легких.
В качестве дополнительного метода диагностики заболевания обычно проводят анализ мокроты, с помощью которого определяется истинный возбудитель пневмонии. При тяжелых формах течения патологии может быть проведена бронхоскопия. Только на основании проявления клинической симптоматики и результатов проведенных исследований врач может определить тип и форму заболевания и рекомендовать соответствующее лечение.
Весь диагностический алгоритм очаговой пневмонии не представляет из себя ничего особо сложного. Он состоит из четких, общепринятых пунктов, а именно:
- Осмотр больного. Можно отметить общеклинические симптомы, свойственные любому воспалительному (интоксикационному) процессу – бледность кожных покровов, повышение температуры тела, слабость. Кожные покровы и видимые слизистые оболочки будут чистыми. Гиперемия ротоглотки. Характерный признак – увеличение сразу нескольких групп лимфоузлов.
- Оценка объективного статуса, тяжести симптомов. Со стороны внутренних органов и систем также будет наблюдаться классическая картина воспаления легких – обилие хрипов (влажных, мелкопузырчатых) над всей поверхностью легких, но преимущественно – в области поражения. Перкуторно – характерно притупление звука над областью пораженного участка легкого (строго в проекции). У детей бронхопневмония будет характеризоваться более интенсивным интоксикационным симптомом.
- Анализ данных лабораторных и инструментальных методов исследования. В общем анализе крови и общем анализе мочи – характерные для воспалительного процесса бактериальной природы симптомы (выраженный лейкоцитоз, нейтрофилез, повышение СОЭ), наличие гиалиновых цилиндров в моче (может и не быть), характерные для бронхопневмонии у ребенка рентгенологические симптомы: гомогенное затемнение, расположенное вблизи корня легкого.
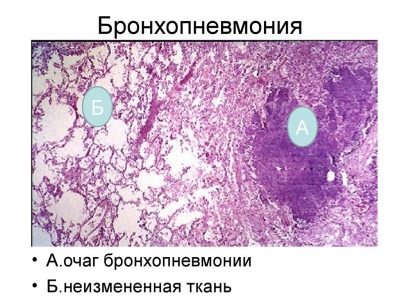
Очаги бронхопневмонии.
Возможные осложнения
Отсутствие лечения или нарушения предписаний лечащего врача могут вызвать осложнения бронхопневмонии. В некоторых случаях подобные явления становятся опасными для жизни детей. Здесь возможен переход к развитию острой дыхательной недостаточности, абсцесса легкого, проявлениям плеврита или перикардита (вплоть до поражения мозговых оболочек).
Двухсторонняя бронхопневмония у ребенка иногда провоцирует сепсис и инфекционно-токсический шок. Организму ребенка очень сложно справиться с заболеванием, поэтому при отсутствии лечения подобная патология приводит к смерти.
При отсутствии адекватного лечения, своевременной диагностики, при молниеносном, стремительном развитии патологического процесса, могут возникать следующие осложнения бронхопневмонии:
- бронхоэктазы;
- плевриты;
- абсцессы лёгкого;
- перикардиты;
и еще — инфекционно-токсический шок.
Симптоматика
Обычно в дебюте регистрируется респираторное заболевание, а на 5-7 день наблюдается ухудшение самочувствия ребенка: опять повышается температура до высоких или субфебрильных цифр, нарастают симптомы интоксикации: слабость, вялость, повышенная утомляемость. Возникают признаки дыхательной недостаточности:
- увеличивается частота дыхания у старших детей – до 40, у детей раннего возраста – до 60 и более в минуту.
- Маленьких пациентов беспокоит кашель, причём характер кашля может быть разным: покашливание, либо частый, изнурительный, с трудно отделяемой мокротой.
- Может наблюдаться усиление частоты сердечных сокращений – тахикардия.
Если очаг поражения мал, общее состояние ребёнка страдает незначительно: температура повышается до субфебрильных цифр – 37-37,4⁰С, симптомы интоксикации не выражены, единственное, что может насторожить родителей — частые покашливания, причем преимущественно по ночам.
При сливных, массивных очагах бронхопневмонии состояние ребёнка тяжёлое. Выражены симптомы токсикоза: головная боль, рвота, сильная слабость, апатия, беспокойство либо сонливость, апатия, бред. Наблюдается кашель, одышка, посинение носогубного треугольника. Может наблюдаться реакция сердечно-сосудистой системы: понижение давления, тахикардия, нарушение проводимости.
- Признаки повышения температуры тела до фебрильных значений (выше 38,0 по Цельсию) – интоксикационный симптом.
- Кашель с выделением большого количества мокроты.
- Иногда может быть боль в грудной клетке (неблагоприятный прогностический признак).
- Признаки слабости, вялость, апатия – астеновегетативный синдром.
Очаги инфекции под микроскопом.
Как уже было упомянуто выше, бронхопневмония редко возникает и развивается как отдельное заболевание. Из анамнеза можно будет выяснить то, что в детском коллективе уже не один ребенок заболел. Вначале отмечаются проявления самой обычной простуды (слабовыраженные катаральный и интоксикационный синдромы), а затем наступает ухудшение общего состояния больного.
Бронхопневмония — лечение народными средствами – Методы и средства лечения болезней
Показаниями к госпитализации являются:
- Тяжёлое, осложнённое течение заболевания.
- Пневмония у детей раннего возраста.
- Неэффективность амбулаторного лечения в течение 2 суток.
- Неблагоприятные социальные и жилищные условия.
- Постоянный контакт с инфекционными больными в домашних условиях.
Если бронхопневмония протекает без осложнений у детей школьного возраста, условия быта и уход за ребёнком хорошие, по усмотрению врача (при ежедневном наблюдении) допускается лечение пациента в амбулаторных условиях.
Организация режима и питания.
Назначается постельный режим в остром периоде, по мере улучшения состояния ребёнка— щадящий режим, дневной сон. При благоприятном течении пневмонии с 7-9-го дня болезни можно практиковать прогулки на свежем воздухе в безветренную погоду.
Количество выпиваемой жидкости должно быть увеличено у детей старшего возраста (морсы, соки, чай с лимоном), а у грудных детей необходимо наладить более частое кормление (через 2,5 часа) с уменьшением на 1/3 порции от возрастной нормы. Питание должно быть полноценным, содержать достаточное количество белков, жиров, углеводов.
Антибактериальная терапия.
Назначаются, когда имеются диагностические данные на бактериальную природу бронхопневмонии.
Первоначально выбор антибиотика производят эмпирически, начинают терапию с защищённых в-лактамов (амоксиклав), цефалоспоринов, при атипичных возбудителях — с макролидов. Новорождённым детям антибиотики вводятся парентерально. У детей более старшего возраста предпочтительно введение препарата внутрь, в виде суспензии (при условии отсутствия рвоты).
Жаропонижающие препараты при повышении температуры выше 38,5⁰С либо 38⁰С, если в анамнезе ребёнка были судороги на фоне высокой температуры или заболевания нервной системы.
Назначают парацетамол, ибупрофен. Аспирин и анальгин не рекомендуют ввиду побочных реакций и возможности развития осложнений в детском возрасте.
Отхаркивающие или муколитические средства.
При сухом кашле показаны щелочные ингаляции, при отсутствии аллергии — ингаляции с отварами чабреца, душицы, девясила.
Когда кашель становится влажным, назначают мукалтин, бромгексин, грудные сборы, микстуры на основе корней алтея, калия йодида, нашатырно-анисовых капель.
Физиотерапевтическое лечение и ЛФК.
В остром периоде показаны лишь щелочные ингаляции.
При разрешении воспалительного процесса и нормализации температуры — парафин на область грудной клетки, массаж, лечебная физкультура, дыхательная гимнастика.
На основе результатов анализов крови и рентгена врач сможет поставить точный диагноз и назначить соответствующее лечение. Терапия направлена прежде всего на рассасывание воспалительных очагов. Антибиотики следует назначать только в тяжелых случаях — именно на этом настаивает известный детский врач Е. О. Комаровский.
Бронхопневмония у детей, если она спровоцирована вирусными заболеваниями, должна лечиться с помощью противовирусных препаратов. Антибиотики в этом случае будут не только неэффективны, но и могут спровоцировать серьезные осложнения. Но в некоторых ситуациях без таких сильнодействующих медикаментов все же не обойтись.
В случае если температура у ребенка сильно повышена, наблюдаются признаки интоксикации организма, ребенок ослаблен, применение антибиотиков оправдано. Однако назначать необходимую дозу лекарства должен исключительно специалист. Самолечение может угрожать не только здоровью, но и жизни ребенка. Также доктор Комаровский указывает на целесообразность проведения физиотерапевтических процедур и соблюдения режима питания.
Итак, с чего начинается лечение? Любую терапию данного воспалительного заболевания можно проводить только после предварительного врачебного осмотра больного и сбора анамнеза. В зависимости от клинической симптоматики и тяжести течения патологии врачи рекомендуют соответствующие антибиотики. Это позволяет минимизировать риск стихийного развития болезни и возможного развития осложнений. Параллельно с назначением лекарств рекомендуют сдать общий анализ крови и пройти флюорографию.
Наряду с антибактериальными препаратами врачом назначаются средства, стимулирующие разжижение и выведение мокроты из бронхов. При наличии астматического компонента или приступов удушья врач выписывает средства, способствующие расширению бронхов и трахеи. Параллельно с приемом медикаментозных препаратов лечебного действия назначаются витамины и минералы в комплексе, а также добавки.
При подтверждении диагноза “бронхопневмония” у детей (особенно если она протекает в тяжелой форме) необходима срочная их госпитализация. Терапия применяется (равно как и само обследование) непосредственно в стационаре под круглосуточным наблюдением врачей. В больничных условиях бронхопневмония излечивается в течение 1-2 недель.
Однако в некоторых несложных случаях данную патологию можно лечить и дома. Иногда родители сами отказываются от госпитализации, но в этом случае необходимо учитывать все риски развития патологии и отдавать себе полный отчет в принятии подобного решения.
Лечение бронхопневмонии у детей подразумевает не только использование адекватной антибактериальной терапии, но и организацию полноценного ухода за маленьким больным. Сюда следует отнести:
- регулярное проветривание помещения;
- обеспечение малыша полноценным и сбалансированным питанием (суммарная калорийность суточного рациона ребенка зависит от его возраста и колеблется в минимальных границах от 600 до 1000 Ккал, но при этом диета должна быть щадящей и содержать максимальное количество свежих фруктов и овощей);
- обильное питье (употребление большого количества теплых морсов, соков и чая обеспечивает пероральную детоксикацию детского организма).
При диагностике и лечении подобной патологии дома зачастую применяются средства народной медицины. Разумеется, это не отменяет использование медикаментозных препаратов. Напротив, прежде чем начать лечить бронхопневмонию у детей подобными методиками, необходимо проконсультироваться у педиатра.

Современная медицина допускает использование некоторых народных средств. Иногда доктор может порекомендовать некоторые из них, но только в качестве дополнения к назначенному антибактериальному лечению. Перечислим некоторые действенные средства нетрадиционной медицины.
Чтобы приготовить этот противокашлевый напиток, потребуется смешать в равных количествах подогретое натуральное молоко и теплую минералку без газа. Полученную смесь нужно давать малышу трижды в день по ½ стакана.
Для его приготовления понадобится залить стаканом кипятка неполную горсть высушенных ягод шиповника (настоять 15-20 минут). Приготовленный чай дают ребенку в течение дня.
Если заболевание находится в неострой стадии, врачи рекомендуют проводить сеансы медового массажа или делать теплые компрессы на грудную клетку. Но при этом нельзя забывать, что при проведении подобных манипуляций на область сердца стараются не воздействовать. Здесь важно знать определенные массажные техники.
Потребуется засыпать 50 граммов березовых почек в 500 мл хорошо растопленного на водяной бане меда (это примерно баночка объемом 450 граммов). Одну чайную ложку полученной смеси растворяют в стакане теплой кипяченой воды и дают малышу перед сном.

Однако мед – крайне аллергенный продукт, поэтому его применение разрешается только при отсутствии любых аллергических реакций. Более того, даже если признаки аллергии ранее не проявлялись, этот продукт пчеловодства дают понемногу, а при появлении покраснений, высыпаний или зуда мед полностью убирают из рациона ребенка.
Виды пневмонии
05.10.2017
5 мин.
Лечение пневмонии у детей народными средствами должно осуществляться только под строгим контролем лечащего врача. Стационарное лечение проводится чаще всего только при определенных обстоятельствах. При этом следует учитывать возраст пациента, осложнения при заболевании и сложности с домашним уходом.
Чтобы обеспечить максимально быстрое лечение пациента, следует правильно ухаживать за ним. Особенно важен уход для малышей. При лечении пациента не предполагается полная неподвижность, необходимо двигаться, вставать время от времени. При перенесенной пневмонии следует оградить человека на 2-3 месяца от тяжелого физического труда и нагрузок, чтобы не вызвать осложнений.
При лечении пневмонии в домашних условиях необходимо соблюдать правила личной гигиены. Питание пациента должна быть скорректировано специалистом и содержать в себе максимум питательных веществ, которые способны восстановить силы, потраченные организмом на борьбу с болезнью.
Рацион должен состоять из продуктов, в которых преобладают различные витамины и достаточное количество калорий. Рекомендуется употреблять в пищу больше натурального. Кроме того, важно обеспечить больного достаточным количеством жидкости. Рекомендуется давать как можно больше морса, малинового чая в теплом виде, а также минеральной воды.
Хорошо помогает теплое молоко с добавлением меда и соды. Острая лихорадка у пациента предполагает употребление около 3 литром жидкости в день.
Чтобы предотвратить брожение продуктов в ЖКТ, необходимо выбирать пищу, содержащую в своем составе минимальное количество углеводов. Правильно подобранное питание является один из главных факторов при выздоровлении ребенка.
Причины патологии
Терапия в домашних условиях
Терапию типичной формы бронхопневмонии можно осуществлять в домашних условиях, лечение более сложных случаев должно проводиться в стационаре. Связано это с тем, что исход некоторых форм недуга может быть летальным, поэтому постоянный контроль специалиста очень важен. Если диагностирована бронхопневмония у детей, лечение необходимо начинать с обращения к пульмонологу (специалист, занимающийся болезнями легких). После консультации с врачом для лечения недуга можно будет использовать и народные средства.
В лечении пневмонии у детей, как собственно и в лечении ряда других патологических состояний органов системы дыхания, ведущее значение имеет антибиотикотерапия. Естественно, сразу же становится вопрос, какой антибиотик выбрать? К какой группе должен принадлежать антибиотик, который можно назначать детям до года.
Согласно всем общепринятым нормам, лечение бронхопневмонии необходимо начинать с защищенных пенициллинов – это антибиотики аугментин или амоксиклав по одной таблетке (500мг) или (если в суспензии) по 1-2 чайной ложки 3 раза в день (курс лечения – 10 дней). Возможно и внутримышечное, внутривенное введение препаратов этой группы — антибиотиков ампиокса или амписульбина по 3 инъекции за сутки, в дозировке с перерасчетом на массу тела (курс лечения – 7 дней).
В том случае, если лечение пневмонии этими антибиотиками (защищенными пенициллинами) оказалось недостаточно эффективным, то необходимо включать в схемы лечения цефалоспориновый ряд антибиотиков – цефтриаксон или цефуроксим, инъекции производить два раза в сутки, предварительно рассчитав дозу, исходя из массы тела и возраста ребенка (курс лечения – 7 дней).
Можно здесь использовать и антибиотик группы макролидов (по одной таблетке один раз в день, курс лечения – 5 дней), так как эффективность антибиотиков бета–лактамного ряда уже под большим сомнением у многих практикующих докторов, таких, как Комаровский. Антибиотик – препарат выбора №1 в этом случае.
Обязательно надо больному ребенку, проходящему курс терапии антибиотиками против пневмонии, назначить поддерживающее лечение пробиотиками (йогуртом, линексом или лактовитом) и пребиотиками (энтерожермина), курс лечения – 15 дней. Суть их различия заключается в том, что при употреблении капсул пробиотика, ребенок получает готовую микрофлору, при использовании пребиотика происходит стимуляция собственной микрофлоры кишечника.
Касательно того, сколько дней ребенок будет болеть, получая антибиотик – не более 7-10 дней, притом, что улучшение в симптоматике наступят на 2 сутки при рациональной антибиотикотерапии. Необходимо, кроме всего прочего, назначение отхаркивающих и противокашлевых средств – флавамед и эреспал по 1 таблетке 3 раза в сутки каждый препарат, курс на 10 дней.
Как важное дополнение к основному курсу лечения рекомендована небулайзерная терапия: ингаляции с минеральной водой «Боржоми» в течении 5 минут по 3 раза в день (потенцируют отхаркивающий эффект применяемой терапии), ингаляции с диоксидином по 5 минут 3 раза в день (обеззараживающее действие на дыхательные пути), ингаляции с амбробене (раствором) по 5 минут 3 раза в день.
Подобная схема эффективна для лечения воспаления легких любой классификационной категории, за исключением тяжелых госпитальных инфекций и атипичных форм — в этих случаях упомянутые выше антибиотики эффективны не будут.
Нетрадиционная медицина
Улучшить самочувствие ребенка и ускорить процесс выздоровления помогут рецепты народной медицины.
Мед и березовые почки
750 г гречишного меда (если такого нет – можно использовать обычный) нагреть на медленном огне, довести его до кипения. Добавить к меду 100 г березовых почек. Смесь тщательно размешать и 7-8 минут подержать на слабом огне. После массу процедить и остудить. В стакане кипяченой воды развести чайную ложку полученного состава и дать ребенку за 30 минут до сна.
Подорожник
Насобирать листьев подорожника, тщательно их помыть, отжать и просушить в течение некоторого времени. Затем на кровати расстелить большое полотенце или простыню и сверху равномерным слоем разложить листья подорожника. Сверху на них спинкой положить малыша, оставшиеся листочки приложить к его груди. Затем ребенка хорошо укутать шерстяным одеялом и оставить так на всю ночь. Проводить данную процедуру следует столько раз, сколько это будет необходимо.
Дегтярная вода
В стерильную 3-литровую банку налить 500 мл медицинского дегтя, до верха долить кипятком, плотно закрыть и оставить на 9 суток в теплом месте. Чайную ложку полученного состава давать ребенку перед сном. Вкус средства не очень приятный, поэтому малыш может съесть после него что-нибудь сладкое, главное, не запивать лекарство водой.
Чеснок
В чистом пластиковом стаканчике следует шилом проделать несколько дырочек. Головку чеснока очистить и мелко нарезать. Положить массу в стакан и дать ребенку подышать над ним в течение 15 минут. Проводить такую процедуру рекомендуется как можно чаще.
Медовый компресс
Кожу ребенка в области легких следует хорошо намазать медом. В растворе воды и водки (в соотношении 1:3) пропитать чистую ткань и приложить сверху. Затем обработанный участок обернуть пищевой пленкой и укутать шерстяной тканью. Дважды в день компресс следует менять на новый.
Режим и диета
На начальном этапе заболевания рекомендуется соблюдать постельный режим. Обязательно ежедневно проветривать и делать влажную уборку в помещении, где находится ребенок. После того как температура тела нормализуется, разрешается гулять на свежем воздухе. Однако важно соблюдать осторожность и не допустить переохлаждения малыша. Спустя 2-3 недели после выздоровления можно возобновлять процедуры закаливания, физические нагрузки – не ранее чем через 5-6 недель.
Каких-либо ограничений в еде нет. Важно, чтобы рацион был сбалансированным, с повышенным содержанием витаминов и белков. Необходимо следить за тем, чтобы питание было частым и дробным. Следует знать, что малыши более подвержены обезвоживанию организма, чем взрослые. Такая угроза особенно высока на фоне повышенной температуры тела.
Физиотерапевтическое лечение рекомендуется начинать после того, как будет нормализована температура тела. Полезными окажутся ингаляции с медикаментами, которые облегчают дыхание и способствуют отхождению мокроты, а также массажи грудной клетки.
