Оглавление
Разновидности катаракты
Особенно в первые дни жизни младенца заметить заболевание, не будучи специалистом-офтальмологом, довольно сложно. Тем не менее, существуют признаки, благодаря которым катаракту можно распознать.
- Замутнение зрачка или обоих, имеющее форму диска или крупной точки.
- Диффузность зрачка.
- Подрагивание глазных яблок, называемое нистагм.
- Выраженное косоглазие.
- Невозможность фиксации взгляда, которая должна в норме выработаться к двум месяцам.
- Нет слежения взглядом.
- При односторонней форме малыш поворачивается к игрушке одной стороной и смотрит на нее одним глазом.

Симптомы врожденной катаракты
Даже при несильном падении зрения катаракта становится вероятной причиной амблиопии и родственных патологий, поэтому диагностика должна осуществляться в течение нескольких дней после рождения.
- Основным симптомом считается помутнение хрусталика, выраженное пятном.
- Второй диагностический признак – сходящееся косоглазие.
- Третий – импульсное подергивание глазного яблока.

Катаракта
Врожденная форма — особый тип катаракты у ребенка. Причина заболевания в 30% случаев обусловлена воздействием какого-либо токсина или инфекции на плод в ранние сроки беременности.
Врожденная катаракта у детей также возникает при синдроме Дауна. Ученые выявили наследственную предрасположенность к такому нарушению зрения.
После родов в больнице каждого новорожденного исследуют, чтобы исключить катаракту.
Помутнение в области зрачка — один из основных признаков катаракты. Патология бывает односторонней и двусторонней. Кроме того, происходит изменение формы и размеров хрусталика. Часто вместе с катарактой у детей врачи диагностируют еще несколько аномалий органа зрения. Это могут быть косоглазие, нистагм, микроофтальм.
Помутнение хрусталика выглядит как точка, диск или приобретает диффузную форму. При ядерной катаракте патологический участок расположен по центру глаза. В случае полярной разновидности заболевания поражается в основном капсула хрусталика. Могут возникать очаги помутнения вещества у его полюсов. Если хрусталик полностью мутный, то ребенок рождается слепым.
Выбор метода лечения зависит от формы и размеров катаракты. Терапия может быть медикаментозной или в виде оперативного вмешательства. Изредка происходит самостоятельное рассасывание врожденной катаракты с образованием пленки.
Проблемы со здоровьем у детей и взрослых обусловлены большой группой причин. Эксперты называют среди негативных факторов, влияющих на орган зрения, плохую экологию, загрязнение воды, инфекции, погрешности в питании. Кроме того, беременные женщины беспечно относятся к своему здоровью и еще не родившегося малыша.
- обменные нарушения в организме;
- инфекции в период внутриутробного развития;
- хромосомные заболевания (синдром Дауна и другие);
- врожденная предрасположенность к патологии хрусталика;
- употребление беременной женщиной лекарств или продуктов с токсичными веществами.
Врожденная катаракта выявляется у младенца сразу после появления на свет или в течение первых дней жизни. Приобретенной считается такая форма этого заболевания, при которой помутнение хрусталика возникает в возрасте старше двух месяцев. На развитие врожденной катаракты влияют облучения, перенесенные беременной женщиной заболевания. Особенно опасны в ранние сроки вынашивания плода инфекции — краснуха, токсоплазмоз, ветряная оспа, цитомегаловирус, герпес.
- Атопическая экзема.
- Чрезмерная инсоляция.
- Инфекционные заболевания.
- Длительное лечение стероидными препаратами.
- Серьезные внутренние заболевания, например, диабет.
- Травмы глаз, повреждения после хирургической операции.
- Медикаментозная терапия кортикостероидами, сульфаниламидами.
- Галактоземия (неспособность организма ребенка расщепить галактозу).
В роддоме проводится ранняя диагностика врожденной катаракты.
Затем на первом году жизни проверяет зрение ребенка врач офтальмолог во время профилактического осмотра. При подозрении на катаракту глаза у ребенка проводится закапывание жидкости, расширяющей зрачок. Затем врач изучает глаз с помощью офтальмоскопа.
Отсутствие красного рефлекса, а также помутнение хрусталика позволяет диагностировать катаракту.
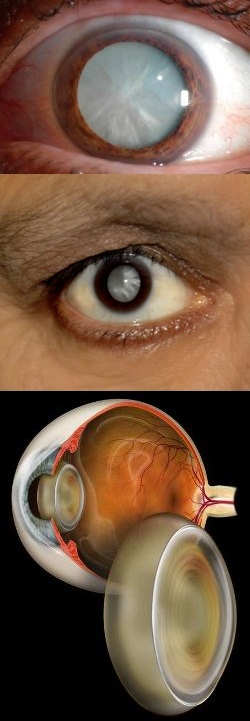
При катаракте становится мутным или белым зрачок, лучи света почти не проникают сквозь хрусталик. Значительно ухудшается зрение, ребенок видит предметы неясно, цвета для него тускнеют. Катаракта — серьезная патология глаза, требующая незамедлительного лечения. На выбор терапевтического метода влияет поражение одного или обоих зрачков, локализация и степень помутнения хрусталика.
Как распознать у ребенка катаракту:
- зрачок одного или обоих глаз приобретает серый оттенок или белеет;
- младенец не в состоянии сфокусировать взгляд на игрушке;
- малыш не проявляет интереса к двигающимся предметам;
- глаз совершают неконтролируемые движения.
Можно заподозрить катаракту у младенца, если грудничок в кроватке или коляске всегда следит за яркими погремушками, склонив голову набок. Помутнение хрусталика у детей старше 6 лет приводит к проблемам с обучением.
Зрительная система до 18 лет продолжает развиваться, поэтому лечение катаракты у детей до совершеннолетия в большинстве случаев проводят медикаментозными средствами.
Применяют глазные капли «Тауфон», «Таурин» или «Квинакс».
Офтальмолог назначает ребенку препарат «Тауфон», хотя в инструкции указано о его применении с 18 лет.
Дело в том, что не проводились исследования капель под этим торговым названием, хотя активное вещество таурин хорошо изучено. Это аминокислота, оказывающая антикатарактное и метаболическое действие.
Соединение нормализует функции мембран клеток, останавливает дистрофические изменения в тканях глаза.
Народные средства
Рецепты альтернативной медицины также используются для лечения после согласования с врачом. Наиболее эффективными народными средствами считаются настои семян укропа, цветков календулы.
Готовят раствор стандартным способом, затем смачивают ватные диски и прикладывают в виде компресса либо промывают глаза.
Также рекомендуется пить чай с цветками календулы — противовоспалительное и антиоксидантное средство.
Улучшают работу зрительной системы овощные соки — из моркови, петрушки и шпината. Овощи красного и зеленого цвета богаты витаминами А, В1, В2, В12, Е, С, флавоноидами. Еще в 1998 году были опубликованы в англоязычном издании журнала «Офтальмология» данные о благотворном влиянии поливитаминов на снижение заболеваемости катарактой.
Если врожденная катаракта мешает развитию органа зрения, то ее удаляют в возрасте 3–17 недель. Проведение операции до достижения ребенком 2 месяцев, позволит избежать дальнейшего ухудшения и потери зрения. Хирургическое вмешательство проводится под общим наркозом. Удаляют пораженные хрусталиковые массы с помощью устройство для ирригации-аспирации через крохотный разрез.
После операции на хрусталике врач назначает ребенку очки, но не сразу. Возможны различные осложнения — повышение внутриглазного давления, вторичная катаракта. Возникшие воспалительные изменения и внутриглазное давление лечат медикаментозно. Вторичную катаракту удаляют лазером. Малышам старше 1–4 года могут быть имплантированы линзы, искусственные хрусталики.
Если врождённая катаракта у младенца полная, её можно обнаружить невооружённым взглядом. Самым первым проявлением является странный оттенок зрачков (серый или молочно-белый вместо чёрного), а также отсутствие реакции на движущиеся объекты.
При одностороннем поражении у больного развивается сходящееся косоглазие, нистагм (непроизвольное колебание глаз). Данные отклонения также выявляются у детей, имеющих двусторонний тип заболевания.
Кроме того, малыш:
- не способен следить за игрушками и людьми;
- не умеет удерживать взгляд на предметах и лицах близких;
- поворачивается за объектом одним и тем же глазом.
Труднее всего выявить частичную катаракту: цвет зрачков у ребёнка не изменяется, однако имеются проблемы со зрением, о чём родители узнают, когда приходит время отдавать малыша в школу.
Если на фоне катаракты у ребёнка сильно упало зрение, а также если отсутствует эффект от консервативного лечения, используют оперативное вмешательство. Необходимость применения операции возникает также при полном отсутствии способности видеть.
Проводить лечение целесообразно после 2 лет жизни малыша: на данном этапе глаза завершают своё развитие.
Среди используемых методов можно отметить:
- Оптическая иридэктомия. Поражённую массу извлекают с помощью пинцета. Данный способ применяют, если помутнение локализуется в центре ядра.
- Аспирация. Используется для извлечения патологических масс из мягкого хрусталика у пациентов от 3 месяцев до полугода.
- Экстракапсулярная экстракция. Частичное удаление передней камеры. Проводится на твёрдом хрусталике.
- Лазерная капсулофакопунктура. Разрушение передней камеры капсулы с помощью лазера. Показана пациентам до 8 лет.
- Факоэмульсификация. Извлечение помутневшего хрусталика лазером и замена его линзой. Один из самых безопасных способов терапии.

Операция проводится вначале на один глаз, через 60-90 дней – на другой.
Катаракта – офтальмологическое заболевание, при котором происходит помутнение хрусталика. Чаще всего катаракту диагностируют у лиц пожилого возраста, хотя помутнение может возникать и у детей. В раннем возрасте заболевание чаще всего обусловлено врожденными факторами.
Статистика показывает, что у 5 детей из 100 тысяч выявляют катаракту. Дети постарше страдают от болезни чаще: три случая на 10 тысяч. Катаракта у детей постоянно прогрессирует и может закончиться полной слепотой. Только своевременная диагностика и правильное лечение позволяют сохранить зрительную функцию.
Виды катаракты по степени проявления разделяют на односторонние и двухсторонние. По степени зрелости разделяют начальное, незрелое, зрелое и перезрелое помутнение.
Типы детской катаракты:
- врожденная (проявляется сразу после рождения или в короткий срок после родов);
- приобретенная (проявляется через несколько месяцев или лет после рождения малыша).
Имплантация искусственного хрусталика

Наиболее часто диагноз врождённая катаракта ставят детям в возрасте от 2 месяцев до полугода. Обычно патология имеет двусторонний характер, при этом примерно у 25% детей она возникает по генетическим причинам.
Хрусталик, располагающийся сзади радужной оболочки, выполняет функцию преломления световых лучей, создавая фокус на сетчатке. При появлении пелены на глазу фокус становится расплывчатым, что провоцирует нечёткое изображение объектов. Степень воздействия катаракты на способность видеть зависит от степени помутнения прозрачного тела.
Зрительный аппарат у детей формируется до 7 лет. Пелена, закрывающая хрусталик, мешает ребёнку полноценно видеть окружающие предметы. При одностороннем поражении чаще всего у детей развивается синдром «ленивого глаза» или амблиопия. Двусторонняя врождённая катаракта нередко провоцирует неправильное формирование зрительного аппарата, что заканчивается пожизненными проблемами с чётким восприятием предметов.
Если не лечить заболевание, в дальнейшем оно может негативно повлиять на созревание зрительной системы, вызвать ослабление зрения, а также привести к абсолютной слепоте.
Заболевание часто имеет наследственный характер, если передаётся малышу от родителей или другого близкого родственника. Кроме того, болезнь способна развиться у плода внутриутробно, в период беременности матери.
Катаракта может иметь одностороннюю или двустороннюю форму, а также классифицируется по интенсивности ухудшения зрительных способностей (1-3 степень).
Выделяют следующие виды патологии, в зависимости от места расположения пелены и степени её обширности:
- Капсулярная катаракта. Расстройство зрения обычно незначительное, пелена наблюдается на передней или задней капсуле хрусталического тела. Иногда помутнение имеется на обеих капсулах.
- Полярный тип патологии. Пелена располагается на передней или задней области хрусталика, при этом основная его часть имеет прозрачность. Наиболее часто имеет двустороннюю локализацию, сопровождается незначительным ухудшением остроты зрения.
- При слоистом типе патологии пелена затрагивает один или несколько слоёв хрусталика, поражает сразу два глаза, значительно воздействует на способность чётко видеть.
- Ядерная катаракта имеет генетические причины происхождения. Помутнение локализовано в центре глаза – ядре. Болезнь способна полностью лишить малыша зрения.
- Полная врождённая катаракта сопровождается помутнением всего прозрачного тела, имеет двустороннюю локализацию. При отсутствии своевременной терапии может закончиться слепотой.

О сложном типе врождённой катаракты говорят, если пелена на глазах сопровождается болезнями других органов.

Частым провокатором врождённой катаракты является наследственность от близких родственников.
Помутнение хрусталика может развиться как последствие болезней, перенесённых беременной женщиной, особенно на начальном этапе вынашивания (токсоплазмоз, грипп, герпетическая инфекция, цитомегаловирус, краснуха и пр.).
Среди других факторов:
- сахарный диабет;
- травмы;
- обменные расстройства;
- низкий уровень содержания кальция;
- болезнь Вильсона-Коновалова;
- бесконтрольное употребление медикаментов;
- галактоземия и пр.
Реже патология возникает из-за хромосомных аномалий, например, синдрома Дауна.
Если на ранних стадиях беременности плод подвергся тератогенному воздействию, или мать перенесла внутриутробную инфекцию, у эмбриона происходит неправильная закладка зрительной системы, что и является причиной возникновения катаракты. В некоторых ситуациях, например, под влиянием обменных расстройств, уже сформировавшийся хрусталик способен утратить свою прозрачность, что в дальнейшем провоцирует развитие заболевания.
Если не лечить катаракту, она способна привести к полной слепоте. Из вероятных послеоперационных последствий можно отметить:
- глаукома;
- инфекции и воспаление глазных яблок со скоплением гноя;
- отслоение сетчатки;
- отёк и покраснение роговицы;
- кровотечения;
- синдром «ленивого глаза».

После проведения хирургической операции по удалению катаракты рекомендуется придерживаться следующих правил:
- не давить и не тереть глаза;
- не напрягать органы зрения;
- избегать попадания мыла и воды;
- избегать резких перепадов температур;
- оберегать орган от воздействия ультрафиолета.
Для полной реабилитации маленькому пациенту следует носить очки с выпуклыми линзами, компенсирующие отсутствие органа, а также заниматься специальной глазной гимнастикой.
Если операция проведена на одном глазу, может потребоваться ношение повязки на другом глазу, до тех пор, пока поражённый орган не начнёт правильно функционировать. Кроме того, маленькому пациенту требуется продолжительное врачебное наблюдение.
Врождённая катаракта – серьёзное офтальмологическое заболевание, требующее неотложного лечения и постоянного контроля.
Младенческая (врожденная) катаракта составляет более 90% случаев данного заболевания среди детей. При обнаружении признаков патологий хрусталика у младенцев помимо тщательного сбора анамнеза матери и течения беременности проводят также вирусологические и иммунологические исследования для выявления этиологической природы заболевания.
Одной из причин врожденной катаракты у детей является наследственная предрасположенность (мутация генов). Заболевание чаще всего передается от кровных родственников по аутосомно-доминантному (реже – аутосомно-рецессивному) типу наследования. Возможны внутриутробные патологии развития хрусталика при недостаточном поступлении необходимых элементов, воздействии токсичных веществ (этанол, табачный дым, соли тяжелых металлов и др.), лекарственных препаратов и ионизирующего излучения в критический период – до 12 недель гестации.

Помутнение и афакия хрусталика у детей могут быть признаками или следствием сопутствующих соматических заболеваний, эндокринных и метаболических расстройств, в список которых входят:
- нарушение эпифизарного роста длинных костей (хондродистрофия);
- мутации структурных генов, отвечающих за синтез фермента галактозо-1-фосфатуридилтрансферазы и преобразование галактозы в органический моносахарид – глюкозу (галактоземия);
- нарушение минерального обмена (помутнение хрусталика начинается примерно в возрасте 4-6 лет и может сопровождаться пигментарной дегенерацией сетчатой оболочки глаза);
- нарушение фосфорно-кальциевого обмена;
- крипторхизм;
- сахарный диабет;
- врожденные заболевания соединительной ткани.
В некоторых случаях катаракта входит в состав клинических признаков синдромов, не связанных с функционированием органов зрения (например, инфантильного пигментного дерматоза).
Чтобы период восстановления прошел максимально комфортно для пациента, а также для снижения риска возможных осложнений, необходимо соблюдать рекомендации специалистов по режиму и уходу в раннем постоперационном периоде. Обязательно ограничиваются физические нагрузки, контакт глаз с химическими средствами (шампуни, гели и т.д.) и любыми внешними раздражителями. Для более быстрого восстановления и профилактики инфекций используются антибактериальные и увлажняющие капли.
Катаракта – редкое в детском возрасте офтальмологическое заболевание. Для благоприятного прогноза дальнейшей жизни важна ранняя диагностика ВК – регулярный осмотр офтальмолога с момента рождения ребенка. Эффективное лечение проводится только хирургическими методами. Зрение восстанавливается на 4-5 день после имплантации интраокулярной линзы.
Видео — катаракта у детей
Слабовидение или детская слепота возникает ввиду того, что из-за патологии происходят различные деформации и сдвиги хрусталика по форме, величине, местоположению. Это первая распространенная причина. Второй считается катаракта, влекущая замутнение сегмента хрусталика или его тела полностью.

Катаракта у новорожденного
Если у младенца обнаружена данная патология, значит, степень прозрачности хрусталика патологически нарушена. Заболевание нельзя назвать часто встречающимся – оно поражает до четырех процентов детей, но важность проблемы заставляет относиться к патологии серьезно, поскольку во многих случаях для сохранения зрения требуется ранняя хирургическая операция.

Заболевание встречается достаточно редко

Катаракта — что это
Встречается патология в равной степени у младенцев мужского и женского пола, но одно различие наблюдается. У мужского чаще констатируются генетические мутации, в то время как девочки могут являться носителями гена без возникновения патологических симптомов.

Врожденная катаракта
Причины
Прежде всего, среди причин возникновения стоит назвать инфекции, такие как цитомегаловирусная, токсоплазмоз, герпесный вирус и краснуха. Катарактное замутнение – не единственный, а лишь один из множественных инфекционных симптомов, имеющих для каждой патологии персональные признаки. Второе место занимают обменные деструкции. Причинами их вызвавшими могут стать:
- болезнь Вильсона-Коновалова;
- диабетическая болезнь;
- заболевание галактоземия;
- заболевание гипокальциемия.

Болезнь Вильсона-Коновалова

Изредка патология является результатом хромосомных нарушений из-за мутирующих генов. Сопутствуют ей умственные пороки и проблемы физического развития (синдром Дауна и точечная хондродисплазия). Экзогенными причинами болезни становятся:
- терапия антибиотиками, некорректно проведенная во время беременности (тетрациклиновая группа);
- гормональная терапия;
- облучение;
- влияние на беременную тератогенных факторов (вирусных, химических, физических, лекарств).

Синдром Дауна
Катаракта может преследовать ребенка:
- если беременная перенесла корь или краснуху;
- переболела в период вынашивания ветряной оспой, цитомегавирусом;
- имеет в организме вирус герпеса, как простого, так и опоясывающего;
- была больна полиомиелитом;
- болела токсоплазмозом или сифилисом;
- имеет в организме вирус Эпштейн-Барр.

Здоровый глаз и катаракта
Среди врождённых катаракт наиболее часто встречаются:
- КАПСУЛЯРНАЯ. Изолированное помутнение передней или задней сумки (капсулы) хрусталика. Степень снижения зрения зависит от размеров помутнения капсулы. Развитие капсулярной катаракты может быть вызвано заболеваниями матери во время беременности или внутриутробными воспалительными процессами.
- ПОЛЯРНАЯ. Поражение распространяется как на капсулу, так и на вещество хрусталика у переднего или заднего полюсов. В большинстве случаев встречается двусторонняя катаракта. Размеры и форма значительно варьируются, от чего зависит ее влияние на зрение.
- СЛОИСТАЯ (зонулярная). Самая часто встречающаяся форма врожденной катаракты. В подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного (или слегка мутноватого) ядра. Зрение снижается всегда, чаще всего очень значительно, до 0,1 и ниже.
- ЯДЕРНАЯ. Развивается на обоих глазах, имеет выраженный семейно-наследственный характер, чаще всего снижается зрение до очень низкого уровня – 0,1 и ниже. В случаях, когда помутнение ограничивается эмбриональным ядром, зрение может снижаться незначительно или не падать вовсе.
- ПОЛНАЯ. Заболевание, как правило, двустороннее. Клиническая картина разнообразна и зависит от степени помутнения хрусталика. При полном развитии катаракты весь хрусталик мутный. Ребенок слеп, имеет только светоощущение. Может развиться еще до рождения или созреть в первые месяцы жизни. Полная катаракта сочетается с другими дефектами развития глаз (микрофтальмом, колобомой сосудистой оболочки, гипоплазией желтого пятна, нистагмом, косоглазием и т. д.). Полная катаракта иногда может иметь тенденцию к рассасыванию, и тогда в области зрачка остается пленка — пленчатая катаракта.
- ОСЛОЖНЕННАЯ. Причиной ее развития может быть галактоземия, диабет, вирусная краснуха и другие тяжелые заболевания. Часто сопровождается другими врожденными дефектами (пороки сердца, глухота).
Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения. Если же помутнение препятствует поступлению световых лучей к сетчатке, развитию центрального зрения у младенца, то необходимо как можно раньше удалить это препятствие для того, чтобы правильно развивалась зрительная система ребёнка. Лечение врождённой катаракты в клинике «Эксимер» проводится даже у самых маленьких детей, начиная с трёх месяцев.
Симптомы у ребёнка
Симптоматика катаракты может быть различной, в зависимости от того, какую стадию проходит патологический процесс – начальную, незрелую, зрелую или перезрелую. Причем для приобретенных катаракт характерно постепенное прохождение всех стадий развития с поочередным появлением присущей определенной стадии симптоматики.
А для врожденных катаракт характерно отсутствие прогрессии, вследствие чего симптоматика остается постоянной в течение длительного промежутка времени, причем клинические проявления в общем соответствуют стадиям начальной, незрелой или перезрелой приобретенных катаракт. Например, если врожденная катаракта изначально была небольшой, помутнения располагались на периферической зоне хрусталика, то это соответствует начальной стадии приобретенной катаракты.
Естественно, и симптоматика данного типа патологии также будет соответствовать начальной стадии приобретенной катаракты. Если же врожденная катаракта располагается в зрительной области хрусталика, то это соответствует незрелой катаракте с соответствующей симптоматикой. А врожденная катаракта, полностью покрывающая хрусталик ребенка, соответствует стадии зрелой приобретенной катаракты с соответствующими клиническими проявлениями.
Мы рассмотрим клинические проявления каждой стадии приобретенных катаракт и отличительные особенности симптоматики врожденных катаракт по-отдельности во избежание путаницы.
Симптомы приобретенных катаракт. На начальной стадии катаракты у человека появляются следующие клинические симптомы:
- Диплопия (двоение) в глазу, пораженном катарактой. Для выявления данного симптома нужно поочередно закрывать глаза и фиксировать, имеется ли двоение в каком-то из них. По мере прогрессирования катаракты и ее перехода в стадию незрелой двоение в глазу исчезает.
- Нечеткость видимой картинки окружающего мира (см. рисунок 3). При взгляде как на близко, так и далеко расположенные объекты человек видит их как бы расплывчато, словно смотрит через туман, слой воды или запотевшее стекло. Очки и контактные линзы не корректируют данный дефект расплывчатого видения.
- Ощущение бегания или мелькания “мушек”, пятен, полосок и шариков перед глазами.
- Блики, вспышки и всполохи света перед глазами в темном помещении.
- Ухудшение зрения в темноте, полутьме, сумерках и т.д.
- Светочувствительность, при которой любые источники света кажутся слишком яркими, режущими глаза и т.д.
- При взгляде на источник света вокруг него видится ореол.
- Трудности в различении мелких деталей, таких, как черты лиц людей, буквы и т.д. Вследствие этого человеку становится трудно писать, читать, а также выполнять любые виды деятельности, связанные с необходимостью хорошо различать мелкие детали (например, шитье, вышивание и т.д.).
- Утрата способности различать цвета, поскольку, во-первых, они становятся очень бледными, а во-вторых, приобретают желтоватый оттенок. Особенно трудно человеку различать голубой и фиолетовый цвета.
- Необходимость частой замены очков или линз, т.к. очень быстро снижается острота зрения.
- Временное улучшение зрения, особенно если до развития катаракты у человека была дальнозоркость. В этом случае он замечает, что внезапно смог хорошо видеть вблизи без очков. Но такое улучшение кратковременно, оно быстро проходит, после чего наступает резкое ухудшение остроты зрения.
- Беловатые или сероватые пятна по периметру зрачка.

– Видение окружающих объектов при катаракте. Слева – картинка, которую видит человек, страдающий катарактой, а справа – объекты, как их видит нормальный глаз.
При переходе катаракты из начальной в стадию незрелой у человека резко усиливается близорукость. Кроме того, он очень плохо видит любые объекты, расположенные вдали (на расстоянии 3 метра и дальше от глаза). Туманность и размытость видимой картинки окружающего мира, светочувствительность, трудность в различении мелких деталей и неспособность различать цвета усиливаются, но исчезает двоение в глазах, мелькание “мушек”, пятен, всполохов, а также ореол вокруг источника света.
Светочувствительность становится настолько сильной, что человек лучше видит в пасмурную погоду или в сумерках, чем при свете дня или при хорошем искусственном освещении. При этом в глубине зрачка хорошо видны крупные очаги молочно-белых пятен катаракты (см. рисунок 4). В течение всей стадии незрелой катаракты ухудшается зрение, человек видит все хуже и хуже, теряется способность различать все больше деталей и остается только видение размытых очертаний окружающих объектов.
Рисунок 4 – Зрачок при незрелой катаракте.
При переходе катаракты в стадию зрелой человек теряет предметное видение, и у него остается лишь светоощущение. То есть человек не видит даже очертания окружающих предметов, его глаз способен различить только светло или темно в настоящий момент времени в помещении или на улице. Зрачок в центре становится беловато-серым, а по его краям видны черно-фиолетовые участки.
При переходе катаракты в стадию перезрелой человек полностью слепнет и теряет даже светоощущение. На этой стадии лечение абсолютно бесполезно, поскольку зрение уже не восстановится. Операцию при перезрелой катаракте проводят только для спасения глаза, т.к. распадающиеся хрусталиковые массы токсичны для всех остальных глазных тканей, что может привести к глаукоме или другим тяжелым осложнениям.
Симптомы врожденных катаракт. При врожденных катарактах ребенок еще слишком мал, чтобы сказать, что он плохо видит, поэтому их симптомы косвенные, выявляемые врачом или родителями. Итак, симптомы врожденной катаракты у детей следующие:
- Ребенок не смотрит точно на лица людей;
- Ребенок не реагирует на появление лиц людей, а также больших или красочных предметов в поле его зрения;
- Ребенок не может найти мелкие предметы, хотя они находятся в поле его зрения;
- При ярком солнечном или искусственном свете ребенок смотрит исподлобья, искоса или прикрывает глаза;
- Косоглазие;
- Нистагм (повторные блуждающие движения глазами);
- На фотографиях ребенка у него отсутствует “красный глаз”.
Как правило, самостоятельно заметить признаки врожденной катаракты родители могут только в том случае, если она имеется на обоих глазах. Если же катаракта затрагивает только один глаз, то это заметить очень сложно, поскольку ребенок будет смотреть одним глазом, который до определенного возраста сможет компенсировать отсутствие второго.
При катаракте происходит постепенное разрушение хрусталика, проявляющееся формированием в нем помутнений и протекающее в несколько стадий.
хрусталик оводняется, то есть в нем появляется избыточное количество жидкости. Эта жидкость расслаивает волокна хрусталика, образуя между ними щели, заполненные водой. Данные щели и есть первичные очаги помутнений.
Далее, на второй, незрелой стадии из-за расслоения волокон в них не проникает достаточное количество питательных веществ, вследствие чего происходит распад белков структурных компонентов хрусталика. Распавшиеся белки никуда не могут быть удалены, поскольку хрусталик покрыт капсулой, в результате чего они откладываются в ранее сформированные щели между волокнами.
На третьей стадии зрелой катаракты постепенно распадаются все белки хрусталика, и он оказывается весь занят мутными массами.
На четвертой стадии перезрелой катаракты распадается корковое вещество хрусталика, вследствие чего его плотное ядро отделяется от капсулы и падает к задней стенке. Весь хрусталик сморщивается. Процесс распада коркового вещества сопровождается воспалением, в результате которого возможен разрыв оболочки хрусталика и выход некротических масс в камеры глаза.
при катаракте весьма специфично и характерно. Во-первых, человек видит окружающие объекты как в тумане, ему кажется, что перед глазами дымка, запотевшее стекло или слой воды, мешающие хорошо рассмотреть все детали. Все очертания объектов размытые, с нечеткими контурами и без мелких деталей. Из-за такой размытости человек не различает мелкие детали объектов (буквы, лица и др.), вследствие чего ему трудно читать, писать, шить и выполнять другие виды деятельности, связанные с необходимостью видеть мелкие предметы.
Предметы, расположенные вдали (в 3 метрах и дальше от глаза), человек видит плохо, а те объекты, которые находятся вблизи, не может рассмотреть из-за размытости картинки. Нечеткость зрения не корректируется очками или линзами.
Кроме того, при взгляде на источники света человек видит вокруг них ореол, поэтому ему трудно водить машину в темноте или идти по улице, освещенной фонарями, так как блики от лам его сбивают с пути. Помимо специфического видения источников света, при катаракте появляется светобоязнь, когда человеку любое нормальное освещение (солнечное или искусственное) кажется слишком ярким и раздражающим глаза. Из-за светобоязни, как это ни парадоксально, человек лучше видит в пасмурные дни или в сумерках, а не в солнечную ясную погоду.
При катаракте человеку очень трудно различать цвета, поскольку они становятся бледными, особенно голубой, синий и фиолетовый. Кроме того, все цвета приобретают некий желтоватый оттенок. Цветной мир становится как бы бледным, нечетким.
Также при катаракте человека беспокоит двоение в глазах, постоянно мелькающие всполохи и вспышки света перед глазами в темное время суток.

Катаракта
Катаракта у пожилых людей
Чаще всего встречается возрастная катаракта. По статистике Всемирной организации здравоохранения, в 70-80% случаев катаракта развивается у людей после 70 лет. Однако возрастная катаракта может развиться и раньше, в возрасте 45 – 50 лет. Нередко возрастную катаракту называют старческой, но такое название нельзя считать корректным.
Основная причина развития возрастной катаракты – изменение биохимического состава хрусталика, обусловленное возрастными процессами в организме. Помутнение хрусталика с точки зрения функционирования организма человека – вполне естественное явление, поэтому от катаракты никто не застрахован.
Катаракта глаза: определение, причины, признаки и симптомы, диагностика и лечение, операция (мнение врача-офтальмолога) – видео
Чаще всего обнаружить патологию можно еще когда ребенок находится в утробе с помощью планового ультразвукового исследования. УЗИ-скрининг, проводимый во втором триместре, позволяет увидеть сформировавшийся хрусталик, который при отсутствии патологии представляет собой темное пятно, без светлых вкраплений.

УЗИ-скрининг
Разумеется, невозможно таким образом поставить стопроцентный диагноз, имеет место лишь подозрение на врожденную катаракту. Педиатр при осмотре новорожденного ребенка может заметить изменение хрусталика, только если оно локализовано в центре и имеет интенсивность выше средней. Но детский офтальмолог заметит даже начальное помутнение, и проведет дальнейшее обследование на выявление глазных дефектов.

На приеме у офтальмолога
Следующий этап – инструментальный. Существуют следующие методы.
- Офтальмоскопия – анализ состояния глазного дна с помощью офтальмоскопа.
- Биомикроскопия – анализ состояния оболочек и прозрачных структур органа зрения с применением щелевой лампы.
- УЗИ – делается ультразвуковое исследование глазного яблока.

Биомикроскопия глаза
Все эти методы позволят не только обнаружить даже незначительное снижение прозрачности, но и исключить патологии с аналогичной клиникой.
Катаракту у детей выявляют во время планового офтальмологического осмотра, поэтому нельзя игнорировать консультации врача. Правильно диагностировать катаракту может только опытный офтальмолог. Выявить помутнение в домашних условиях практически не представляется возможным. Поэтому важно соблюдать режим посещения детского окулиста.
Врожденную катаракту могут выявить еще в родительном доме. Однако если патология не была выявлена врачами, это не значит, что помутнение не возникнет в будущем.
Для проведения точной диагностики младенцев вводят в медикаментозный сон. Невозможность ребенка находиться в состоянии покоя во время осмотра нередко приводит к ошибкам при обследовании. По этой причине офтальмологи часто пропускают другие глазные патологии у детей, которых обследуют в сознании.
Осмотр детей, находящихся в медикаментозном сне, позволяет тщательно провести те обследования, которые нужны для индивидуального подбора интраокулярных линз. Их вживляют в глаз на место удаленного хрусталика при лечении катаракты.
У детей от двух лет выявить врожденную и приобретенную катаракту легче. Проанализировать изменения можно при помощи щелевой лампы. При подозрении врач назначает капли для расширения зрачка. Для визуального осмотра используют инструменты, снабженные увеличительным стеклом и освещением. С их помощью врач видит состояние глазного яблока и его структур, а также выявляет первые признаки катаракты (помутнение хрусталиковых масс и отсутствие красного рефлекса).
Современные диагностические приборы и методики в клинике «Эксимер» позволяют выявить катаракту даже на ранних стадиях. На начальной стадии развития катаракты человек может и не подозревать о наличии заболевания, однако биохимический процесс уже запущен, хрусталик постепенно потеряет прозрачность, а человек – зрение.
Многие путают катаракту с другим схожим по симптомам, но иным по своей природе возрастным изменением – возрастной дальнозоркостью. Точный диагноз поставит только врач-офтальмолог при помощи специальных приборов. Основным в диагностике катаракты является осмотр с помощью световой (щелевой) лампы – биомикроскопия глаза.
Важны также такие исследования как определение остроты зрения, осмотр глазного дна, исследование полей зрения, измерение внутриглазного давления. На этапе расчёта параметров искусственного хрусталика в клинике «Эксимер» применяется уникальный прибор – оптический когерентный биометр ИОЛ-мастер Zeiss.
Единственный эффективный способ избавиться от катаракты – хирургическое лечение, в ходе которого помутневший хрусталик заменяется на прозрачный искусственный, по своим свойствам максимально приближенный к природному. В клинике «Эксимер» лечение катаракты проводится по самой передовой методике – ультразвуковой факоэмульсификации катаракты, в том числе и с фемтолазерным сопровождением.
Впервые катаракту у плода можно обнаружить с помощью УЗИ-скрининга во 2 триместре беременности: в норме хрусталик на экране будет отображаться тёмным пятном.
Сразу после появления на свет новорожденного должен осмотреть педиатр, который может заметить незначительное помутнение прозрачного тела в центре, нарушение проходимости световых лучей, косоглазие или нистагм.

Для постановки диагноза применяют:
- офтальмоскопию;

- биомикроскопию глаза при помощи щелевого аппарата;
- ультразвуковое обследование глазного яблока.
Данные методы инструментальной диагностики помогут выявить изменение прозрачности хрусталика, а также исключить иные отклонения, в частности ретинопатию и опухоли.
Полноценное развитие зрительного органа у детей завершается к 2-3 годам. До этого срока глаза ребенка еще только формируются и обладают хорошей пластичностью и огромным потенциалом к восстановлению. Некоторые формы катаракт имеют необратимый процесс, и оптимальным решением является только хирургическое лечение.
Плановый комплекс ранних диагностических мер назначается лечащим врачом, ведущим беременность будущей матери. Комплекс дородовых обследований состоит из трех этапов ультразвукового исследования (УЗИ-скрининга) плода.
Каждый этап проводится в разные триместры беременности. Скрининг является базовой процедурой, позволяющей выявить будущих матерей с повышенным фактором риска врожденных внутриутробных патологий плода.
Однако ранняя диагностика не дает 100% подтверждения возможному диагнозу. Для получения более точной клинической картины врожденного заболевания у новорожденных ведущий специалист должен произвести тщательный сбор анамнеза в период беременности.
Во время первого профилактического осмотра младенца врач-педиатр может выявить некоторые характерные признаки: потемнение хрусталика, появление обесцвеченных точек на зрачке, косоглазие и нистагм.
В случае обнаружения каких-либо подозрений у ребенка должен обследовать врач-офтальмолог при помощи инструментального оборудования. На помощь придут эффективные методы диагностики (офтальмоскопия, биомикроскопия и методы рентген-диагностики). По результатам обследования специалист составляет клиническую картину и производит исключение похожих по клинике заболеваний.
катаракты производится на основании осмотра врача-офтальмолога и данных инструментальных обследований. Осмотр заключается в рассматривании радужки и зрачка глаза, в ходе которого врач видит очаги помутнений бело-серого цвета, расположенные в различных частях хрусталика. При этом если свет направлен в глаза пациента, то помутнения видны в виде хлопьев серого или серо-белого цветов.
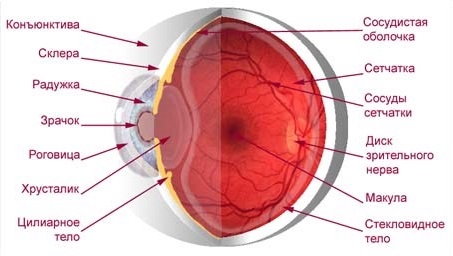
Далее для подтверждения диагноза и выяснения вида катаракты врач производит ряд инструментальных исследований:
- Визометрия – определение остроты зрения.
- Периметрия – определение полей зрения.
- Офтальмоскопия – осмотр глазного дна.
- Тонометрия – измерение внутриглазного давления.
- Биомикроскопия – осмотр глаза при помощи щелевой лампы (именно этот метод является решающим для подтверждения катаракты, поскольку в ходе такого осмотра врач точно может увидеть количество и форму помутнений в хрусталике).
- Цветовое тестирование (направлено на выяснение того, насколько хорошо человек различает цвета – очень важно для выявления катаракты, поскольку при данном заболевании способность различать цвета резко ухудшается).
- Рефрактометрия и офтальмометрия производятся для определения линейных параметров глаза – длины глазного яблока, толщины хрусталика и роговицы, радиуса кривизны роговицы, степени астигматизма и т.д. Измеренные параметры позволяют врачу рассчитать характеристики искусственного хрусталика, который оптимально подойдет человеку и может быть вставлен в глаз в ходе операции.
- Ультразвуковое сканирование глаза – проводится для исключения других заболеваний глаза, таких, как отслойка сетчатки, кровоизлияния, деструкция стекловидного тела.
- Обследование на ОКТ (оптическом когерентном томографе) – позволяет определить все параметры глаза, выявить вид катаракты и оптимальный вариант операционного лечения; кроме того, обследования на ОКТ можно использовать для динамического наблюдения за состоянием глаза и зрением как после операции, так и на этапе подготовки к ней или в ходе проводимого консервативного лечения.
Если помутнение хрусталика очень сильное, вследствие чего невозможно осмотреть глазное дно, то проводят исследование механофосфена и феномена аутоофтальмоскопии, которые позволяют определить состояние сетчатки.
Кроме того, в некоторых случаях дополнительно для оценки состояния сетчатки, зрительного нерва и зрительной коры полушарий мозга проводят функциональную диагностику методами электроокулографии (ЭОГ), электроретинографии (ЭРГ) и регистрации зрительных вызванных потенциалов (ЗВП).
Лечение
Для удаления катаракты используются микрохирургические методы, в частности, фрагментация (разрушение) вещества хрусталика при помощи ультразвукового или лазерного излучения с дальнейшей экстракцией. Такой метод является ирригационно-аппаратной операцией и называется факоэмульсификация.
Факоэмульсификация имеет множество преимуществ по сравнению с применявшейся ранее экстракапсулярной экстракцией, для которой необходимо выполнение больших разрезов с дальнейшим наложением швов. Данный вид вмешательства относится к методам бесшовной микрохирургии, не травмирует окружающие ткани глаза, сокращает длительность реабилитационного периода.
Подготовка
Подготовка ребенка к операции начинается за 5 суток до назначенной даты. Из рациона следует исключить жирную, жареную, копченую, маринованную пищу и другие продукты, которые тяжело усваиваются. Прекращается также применение антикоагулянтов, ограничиваются физические нагрузки, максимально исключаются источники стрессов, физического и умственного переутомления.
Школьникам необходимо прекратить занятия не позднее, чем за 3 дня до назначенной операции.
Микрохирургия глаз требует обязательно медикаментозной подготовки, которая проводится за сутки и непосредственно в день операции.
- За день до операции начинается антибактериальная обработка глаза препаратами, содержащими фторхинолоны последнего поколения («Моксифлоксацин», «Левофлоксацин»). Закапывать данные лекарства нужно 4-6 раз в день в оба глаза.
- На операционном столе глаза промываются растворами антибиотиков или антисептиками (чаще всего используют раствор бетадина). Это необходимо для профилактики вторичного инфицирования и связанных с этим осложнений.
- За час до операции производится премедикация препаратами из группы НПВС (например, «Диклофенак 0,05%»). Инстилляции следует проводить каждые 10 минут в дозировке 1-2 капли в каждый глаз.
- Для расширения зрачков закапываются мидриатики и симпатомиметики.
При проведении факоэмульсификации у взрослых пациентов используется местная инстилляционная или проводниковая анестезия. Детям в подавляющем большинстве случаев выполняют общий наркоз, что связано с невозможностью обеспечения необходимого взаимодействия между врачом и пациентами такого возраста.
Операция
Алгоритм действия при хирургическом лечении детской катаракты в большинстве случаев одинаковый.
- Сначала врач выполняет один основной разрез размером 2-2,2 мм возле сочленения роговицы со склерой, после чего делается еще 1-2 дополнительных парацентеза (не более 1-1,2 мм).
- При помощи игольчатого наконечника удаляется передняя капсула хрусталика, после чего проводится фрагментация ядра (разделение на отдельные фрагменты).
- Одновременно выполняется аспирация вещества хрусталика и промывание стерильным изотоническим раствором, что необходимо для нормализации показателей внутриглазного давления.
- Через дополнительные размеры удаляются наиболее плотные кортикальные слои оптической линзы, после чего проводится имплантация искусственного хрусталика – интраокулярной линзы.
Интраокулярная линза состоит из оптической части и фиксирующих элементов, обеспечивающих ее фиксацию. В детской офтальмологии используют мягкие линзы, которые изготавливаются эластичных синтетических материалов и имплантируются внутрь глаза в сложенном состоянии, после чего самостоятельно разворачиваются и принимают необходимую форму.
Этапы факоэмульсификации катаракты
Катаракта — это глазное заболевание, при котором развивается помутнение хрусталика глаза, изменение его прозрачности препятствует проникновению лучей света внутрь глаза, и зрение человека ухудшается.

Статистика показывает, что катаракта является самым распространённым глазным заболеванием среди пожилых людей.
Каждый год от катаракты снижается зрение у миллионов людей, и риск ее развития существенно увеличивается с возрастом.
По статистике Всемирной организации здравоохранения, в 70-80% случаев катаракта развивается у людей после 70 лет. Считается, что катаракта – болезнь пожилых людей. Это не совсем верное утверждение.
Возрастная катаракта развивается вследствие возрастных изменений в организме, они наступают у каждого в своё время, поэтому с катарактой сталкиваются люди не только в пожилом, но и во вполне работоспособном возрасте – после 45 – 50 лет.
Нередко возрастную катаракту называют старческой, но такое название уже нельзя считать корректным.
Катаракта может развиться и в детском возрасте, в этом случае ее называют врожденной.
Заболевание может возникнуть на одном или обоих глазах, но не переходит с одного глаза на другой. В зависимости от размера и расположения области помутнения в хрусталике вы можете заметить или, наоборот, не подозревать, что у вас развивается катаракта. Если катаракта находится на периферии хрусталика, то субъективно вы не ощутите никаких изменений в зрении.
При чтении книг буквы расплываются, вынуждая вас всё чаще менять очки на более сильные.
Статистика показывает, что катаракта является самым распространённым глазным заболеванием среди пожилых людей.
Такие жалобы могут возникнуть и при других глазных заболеваниях. При обнаружении любого из симптомов рекомендуется обратиться к офтальмологу для тщательного обследования. Только офтальмолог после осмотра на специальном оборудовании может определить, есть ли у вас катаракта.
Прогрессирование катаракты невозможно точно спрогнозировать. Начальная стадия может протекать несколько лет. Но по мере развития катаракты цвет зрачка вместо чёрного постепенно становится сероватым, серовато-белым, молочно-белым. Предметное зрение исчезает.
В этих случаях катаракту можно заметить даже без специального оборудования.
Такая стадия катаракты увеличивает риск грозного осложнения – вторичной глаукомы, при которой мутный хрусталик приводит к повышению внутриглазного давления и функциональной гибели зрительного нерва, что может привести к абслоютной и необратимой слепоте. Поэтому необходимо оперировать катаракту на ранних стадиях, не дожидаясь, когда хрусталик полностью помутнеет.
- генетическая предрасположенность,
- нарушение обмена веществ, сахарный диабет,
- авитаминоз,
- ультрафиолетовое облучение,
- повышенная радиация,
- неблагоприятная экологическая обстановка,
- прием ряда лекарственных препаратов по поводу сопутствующих заболеваний,
- травмы и некоторые заболевания глаза (например, глаукома, миопия).
В настоящее время, операция — единственный эффективный метод лечения припотере зрения, которое вызвано катарактой.
Операция по поводу катаракты — обычная процедура, в основе которой лежит удаление помутневшего хрусталика глаза (катаракта). Хрусталик позволяет глазу сосредоточиться.
Хрусталик может быть заменен искусственной линзой, названным — искусственным хрусталиком (IOL), или могут быть прописаны очки, или контактные линзы, которые могут компенсировать плохое зрение.
Во многих случаях операция не нужна, или может быть отсрочена на многие месяцы или даже годы. Многие пациенты с катарактой живут нормально, обходясь при помощи очков, контактных линз, и других способах улучшения зрения.
- Выбор лечения катаракты у детей зависит от того, с какими вероятными проблемами при развитии нормального зрения, они могут столкнуться в будущем.
- Необходимость операции взрослому с заболеванием катарактой зависит от степени потери зрения, и затрагивает ли это качество жизни больного и его способность функционировать.
- Решение: стоит ли мне делать операцию?
- О чем следует подумать
Иногда катаракта должна быть удалена из-за другой глазной болезни, такой как диабетическая ретинопатия или дегенерация макулы. В некоторых случаях катаракта должна быть удалена, чтобы врач — окулист мог рассмотреть сетчатку и зрительный нерв в задней части глаза.
Неправильные представления о катаракте стали очень распространенными. В последние годы, увеличивается число медицинских услуг, связанных с операцией по поводу катаракты. Стратегия некоторых маркетинговых компаний направлена на поощрении людей пожилого возраста, которые приняли решение об оперировании катаракты, хотя, на самом деле, они действительно не нуждаются в этом.
Из-за страха слепоты или утраты независимости, люди пожилого возраста могут подумать, что им действительно нужна операция, даже когда их катаракта не затрагивают качество их жизни.
Только вы сами можете решить, влияет ли катаракта на ваше зрение и вашу жизнь в такой степени, чтобы соглашаться на операцию. Если операция не сможет улучшить ваше зрение, вы сможете принять правильное решение — не соглашаться на операцию.
Катаракта – лечение в домашних условиях
Если у вас есть катаракта, эти подсказки и советы помогут вам справляться с вашими проблемами зрения и при этом избежать хирургического вмешательства:
- Советы по улучшению зрения включают правильное расположение света и своевременное предписание ношения очков или контактных линз.
- Использование достаточного и правильного освещения в вашем доме и правильное расположение ковров и мебели помогут вам избежать потенциальной опасности исделают ваше проживание легче и более безопасным для вашего зрения.
- Пособия для улучшения зрения, а также видео системы и программное обеспечение для компьютерных систем могут помочь людям с ослабленным зрением, чтобы максимально использовать их оставшееся зрение.
Очевиден тот факт, что при изменениях определенного образа жизни, таких как – отказ от курения и защита глаз от яркого солнечного света может помочь замедлить процесс развития катаракты.
После операции катаракты
Ваш доктор подробно вас проинструктирует по поводу того, как себя вести и что делать после операции катаракты. Главная забота о глазах после операции катаракты включает – правильное использование глазных капель, защита вашего прооперированного глаза от возможного попадания инфекции.
Профилактика катаракты
К сожалению, от этого заболевания не застрахован никто, и можно условно сказать, что если бы люди жили до 120 – 150 лет, то катаракта была бы у всех.
Однако надо заметить, что катаракта не всегда является частью естественного процесса старения.
Факторами, провоцирующими развитие катаракты, могут стать эндокринные расстройства, нарушение обмена веществ, травмы глаз, пребывание в неблагоприятной экологической обстановке, длительный прием некоторых лекарственных препаратов, ряд общих заболеваний – и это еще не весь список. Профилактика катаракты может включать в себя соблюдение следующих пунктов:
- оберегайте глаза от вредного воздействия ультрафиолета, не пренебрегайте ношением солнцезащитных очков, особенно в ситуациях, когда глаза находятся под ударом прямого и отраженного солнечного излучения – от воды, снега и т. д.;
- включайте в меню продукты, богатые витаминами и микроэлементами, полезными для зрения;
- откажитесь от курения;
- контролируйте состояние своего организма, в том числе обязательно уделяя внимание профилактике эндокринных расстройств.
И главное правило: проходите ежегодный профилактический осмотр у офтальмолога. Современная высокоточная диагностическая аппаратура позволяет обнаружить развитие болезни уже на ранних стадиях – и максимально оперативно принять необходимые лечебные меры, не допуская развития опасных осложнений.
Катаракта успешно лечится!Узнайте, как быстро избавиться от катаракты и вернуть зрение.
Профилактика всех врожденных заболеваний состоит из целого комплекса мероприятий и может проводиться различными методами:
- Ранняя квалифицированная диагностика плода во время беременности направлена на предупреждение заболевания. Цель диагностики – в максимально ранние сроки установить и выявить у плода врожденные болезни и патологии развития.
- Защита среды обитания будущей матери от мутагенов и тератогенов (алкоголя, курения, лекарств). Минимизировать все факторы риска передачи бактерий и инфекций.
- Будущим мамам рекомендуется исключить контакт с домашними животными. Кошки (особенно котята) являются биологическими разносчиками токсоплазмоза.
- Строго соблюдать правила гигиены при приготовлении пищи. Тщательно мыть или ошпаривать кипятком сырые овощи и фрукты. Не пробовать сырой рыбный и мясной фарш.
- Профилактическая витаминизация беременной женщины направлена на включение в рацион питания суточной нормы незаменимых микроэлементов и витаминов.
- Обязательный прием поливитаминных препаратов с предписания специалиста, ведущего беременность.
Стоит отметить, что врожденная катаракта у детей – это не приговор на всю жизнь. Современные технологические методы профилактики и лечения в большинстве случаев дают позитивный прогноз.
Наиболее эффективным средством профилактики осложнений болезни является ранняя медикаментозная терапия. Врач-офтальмолог назначает закапывание в пораженный глаз раствор мидриатиков (2 раза в неделю в продолжение первых 6 жизни младенца).
Однако если болезнь развивается на обоих глазах, рекомендуется хирургическое удаление, которое желательно произвести в первые недели жизни младенца. Дальнейшее динамическое восстановление и коррекция зрения происходит под наблюдением офтальмолога.
Актуальные вопросы
Ë
È
Мужу нужно делать операцию по поводу катаракты. Моей маме удаляли катаракту в 1990 году, и она до сих пор вспоминает об этом с ужасом. Отличаются ли современные методы от тех, что применялись лет 20 назад? Муж на операцию идти категорически отказывается.
Конечно отличаются, и очень сильно. Хотя, как и раньше, помутневший хрусталик заменяется искусственной линзой. Но если раньше для удаления хрусталика требовался разрез около 9-10 мм, наложение швов, госпитализация и длительная реабилитация, то сегодня пациентам доступен метод ультразвуковой факоэмульсификации катаракты. Эта операция выполняется под местной анестезией, через маленький разрез до 1,8 мм и не требует наложения швов. Помутневший хрусталик при помощи ультразвука превращается в эмульсию и выводится из глаза, а на его место помещается складная интраокулярная линза. При факоэмульсификации применяются высокоточное ультразвуковое оборудование и инжекторы – специальные приспособления для введения линзы в глаз (они позволяют ввести искусственный хрусталик в свернутом состоянии). Операция проходит быстро, безболезненно и, что важно, амбулаторно – пациенту нет необходимости оставаться в клинике. Восстановление зрения происходит в максимально короткие сроки, а ограничения на любые нагрузки – физические или зрительные – минимальны. Важно знать, что единственный, признанный во всем мире способ лечения катаракты – хирургический. Вернуть хрусталику прозрачность при помощи лекарств и биодобавок невозможно. В клиниках “Эксимер” используются различные виды внутриглазных интраокулярных линз, которые позволяют учесть в ходе операции пожелания пациента по качеству зрительной жизни, требованиям в профессиональной деятельности или личных предпочтениях.
Ë
È
Не вреден ли лазер, использующийся для удаления катаракты, тем более для глаз пожилых людей?
Современные хирургические лазерные системы, применяющиеся в офтальмохирургии, абсолютно безопасны для здоровья человека, это подтверждено многолетними исследованиями и соответствующими сертификатами. Используемый в клиниках «Эксимер» лазер LenSx – первая в своём роде фемтолазерная хирургическая система, специально разработанная для хирургии катаракты, она получила одобрение FDA и прошла регистрацию и сертификацию в России.
Ë
È
Возможно ли лечение катаракты без хирургического вмешательства?
Врачи до сих пор не могут предложить эффективное консервативное (без операции) лечение катаракты. Ведь катаракта — заболевание, при котором хрусталик, находящийся внутри глаза за зрачком, теряет свою прозрачность. А вернуть хрусталику прозрачность при помощи лекарств невозможно. Закапывание капель на ранних стадиях катаракты может лишь ненадолго задержать развитие болезни. Однако это временная мера, которая не решает вопрос кардинально. Только хирургическое вмешательство — замена помутневшего хрусталика искусственной линзой позволяет обрести хорошее зрение. На сегодняшний день наиболее эффективным и щадящим методом лечения катаракты ведущие офтальмологи всего мира признают операцию факоэмульсификации с имплантацией складной интраокулярной линзы. Для ее проведения нет необходимости ждать, пока катаракта “созреет” и терпеть постоянное снижение зрения. Преимущества факоэмульсификации неоспоримы — она проводится безболезненно, само вмешательство осуществляется за 10-15 минут, не требует наркоза, наложения швов и пребывания в больнице. Зрение восстанавливается очень быстро.
