Оглавление
Причины
Пилоростеноз у взрослых развивается в результате:
 Язвенной болезни желудка, когда патологическое образование располагается в области привратника.
Язвенной болезни желудка, когда патологическое образование располагается в области привратника.- Хронического гастрита, который сопровождается повышенной кислотностью в желудке.
- Образования полипов в области кишечника или желудка.
- Воспалительного процесса, который протекает в начальном отделе кишки или в области выходного отверстия желудка.
- Колита, болезни Крона, хронического аппендицита и др.
- Протекания спаечного процесса.
- Заболеваний желчных протоков.
Врожденный пилоростеноз у детей возникает по причинам неясной этиологии. Ученые на протяжении длительного времени пытаются определить факторы, способствующие развитию патологии, но к единому мнению еще не пришли. Установлено, что повышает риск развития заболевания у детей наличие у матери проблем с работой эндокринной системы, в случае приема некоторых медикаментов во время вынашивания плода, а также неблагоприятное течение болезни (сильный токсикоз, гестоз, инфекционные и воспалительные процессы и др.).
Врождённый пилоростеноз — порок развития желудочно-кишечного тракта, который проявляется затруднением прохождения пищи. Заболевание характеризуется нарушением иннервации пилорического отдела желудка (отдел, соединяющий желудок и двенадцатиперстную кишку, который состоит из сфинктера и канала). При данной патологии пилорический канал и жом не имеют в своём составе нейронов, которые необходимы для формирования нейронных связей.
Пилорический жом в норме сжимается для предотвращения попадания частично переваренной пищи в двенадцатиперстную кишку. Во время заболевания жом гипертрофируется (утолщается), постоянно находится в сжатом состоянии, а затем и вовсе теряет свою изначальную структуру и положенные функции. Пилорический канал, в свою очередь, удлиняется и резко сужается его просвет. Происходит нарушение продвижения пищи по кишечнику.
Причиной возникновения пилоростеноза может служить наследственный фактор. В настоящее время многочисленные исследования указывают на то, что заболевание является генетическим.
Если у отца имелось данное заболевание, то у ребёнка риск возникновения пилоростеноза составляет 5%. Если мать страдала недугом, то врождённое заболевание может появиться с вероятностью в 15%.
Возможно развитие заболевания на фоне внутриутробных инфекций (герпес, цитомегаловирусная инфекция, краснуха), негативно влияющих на плод.

Этиология пилоростеноза подразумевает одновременное воздействие нескольких факторов на незрелую пищеварительную систему ребёнка.
Приобретённый пилоростеноз вызывается язвами желудка привратниковой зоны, раком желудка и поджелудочной, но данный вид заболевания встречается чаще у взрослых.
Усугубляют течение врождённого порока желудка анатомо-физиологические особенности кишечного тракта у детей:
- желудок расположен высоко и горизонтально, меняет своё положение только к году (происходит вертикализация);
- общая незрелость органа и его составных частей;
- несформированная складка Губарева — образование слизистой оболочки желудка, которое препятствует обратного забросу пищи в пищевод;
- мышечный слой, слизистая оболочка желудка выражена слабо.
Все вышеперечисленные особенности проявляются срыгиваниями у ребёнка, поражая тонкую, незрелую слизистую пищевода.
Клиническая картина
Выраженность клинических проявлений пилоростеноза зависит от степени сужения пилорического отдела. Но симптомы наблюдаются у всех детей, страдающих данным заболеванием:
- срыгивания с первых дней жизни;
- наиболее ярким симптомом является рвота, которая появляется к началу 3-й недели жизни, так как именно в этот период формируется стойкое сужение пилорического канала. Характерна рвота «фонтаном» через 1 — 1,5 часа после каждого кормления, объёмом превышающим количество молока, съеденного за одно последнее кормление. Содержимое рвоты: створоженное молоко с кислым запахом, без примесей желчи, так как пища не проходит за пределы желудка;
- снижается количество актов дефекации и мочеиспускания, а также характерен малый объём физиологических отправлений;
- ребёнок становится вялым, сонливым, малоподвижным, потому что организм не получается необходимых электролитов для нормальной жизнедеятельности;
- отсутствие прибавки массы тела и, вследствие этого, потеря веса;
- при осмотре можно наблюдать у ребёнка запавший живот, а в области эпигастрия (под грудиной) визуализируется переполненный желудок с видимой перистальтикой (симптом «песочных часов»);
- при пальпации эпигастральной области можно прощупать спазмированный привратник, он напоминает небольшое, плотное, подвижное образование.
Осложнения
- Общий анализ крови, газовый состав, биохимический анализ крови — позволяют определить метаболические нарушения, снижение количества жизненно важных электролитов.
- Рентгенологическое обследование желудка с контрастированием. Очень важно знать правила проведения данной процедуры, иначе существует вероятность получить ложный результат и излишнее облучение ребёнка. Начинают проводить процедуру в 10 часов, заранее покормив обследуемого в 6 часов утра. Проводят рентгеноскопию желудка в прямой проекции в вертикальном положении. У здорового ребёнка желудок должен быть пуст через 3 — 4 часа после кормления. А у больного пилоростенозом определяют заполненный желудок с уровнем жидкости. Кишечник практически не наполнен газами. Затем молоко извлекают из желудка ребёнка и вводят в него контрастное вещество — барий, который смешивают с глюкозой или молоком, проводят эту процедуру с помощью желудочного зонда. Ребёнка укладывают на правый бок, чтобы контрастная масса проникла в поражённую область (пилорический канал). Спустя 20 — 30 минут рентгеноскопию повторяют, но уже не только в вертикальном положении, но и в правой косой проекции, для лучшей визуализации привратника. На рентгенограмме можно увидеть удлинённый и суженный пилорический канал и увеличенный в своих размерах жом желудка. Через 3 часа процедуру повторяют и видят большую часть контраста в желудке и лишь пятна вещества в кишечнике, тогда как у здоровых детей к этому времени происходит полный выход контраста.
- Фиброгастродуоденоскопия позволяет выявить утолщённый пилорический жом желудка и невозможность визуализации двенадцатиперстной кишки, так как суженый привратник не пропускает аппарат.
- Ультразвуковое исследование желудка определяет патологический процесс, а также гастроэзофагеальный рефлюкс. Метод самый распространённый, так как является высокоинформативным, неинвазивным и безопасным.

Для диагностики заболевания требуется лишь один инструментальный метод, не является обязательным выполнение всех процедур.
В первую очередь пилоростеноз необходимо отличить от врождённого пилороспазма, который чаще встречается у детей с перинатальным поражением центральной нервной системы. Пилороспазм скорее функциональное состояние. Спазм привратника не стойкий. У ребёнка наблюдаются частые срыгивания, чаще они возникают к началу следующего кормления.
Объём срыгиваний при пилороспазме никогда не превышает количество съеденной пищи.
Ребёнок плохо набирает вес. Но данное состояние носит транзиторный характер и в течение 1 — 2 недель исчезает. Применение атропина и аминозина могут прекратить срыгивания, в то время как при пилоростенозе эффекта не наблюдается.
Также важно исключить заболевания: высокую кишечную непроходимость (особенность: рвота зеленью с рождения и отсутствие переходного стула), гастроэзофагеальную рефлюксную болезнь (консервативная терапия даёт положительный эффект), грыжу пищеводного отверстия диафрагмы, стеноз двенадцатиперстной кишки. Для этого применяют инструментальные методы диагностики.
Лечение

Терапия врождённого пилоростеноза включает в себя проведение оперативного вмешательства, так как консервативное лечение неэффективно, а бужирование (расширение просвета) пилорического канала улучшает ситуацию лишь на определённое время.
Перед операцией необходимо скорректировать водно-электролитные нарушения у ребёнка, достигается это путём внутривенного введения препаратов, обогащённых витаминами и микроэлементами, необходимыми пациенту.
Хороших результатов достигает хирургическая операция по Фреде-Рамштеду (пилоротомия). Оперативное лечение заключается в рассечении серозного и мышечного слоя привратника. Слизистую оболочку желудка важно оставить целостной, так как она не участвует в патологическом процессе.
В послеоперационном периоде ребёнку разрешают пить к вечеру, при условии утренней операции, а затем, если отсутствует рвота, то и дробно кормить, постепенно увеличивая объём кормления. После выписки ребёнок должен наблюдаться у врача-хирурга, педиатра, гастроэнтеролога.
Необходимо правильно скорректировать питание для ликвидации гипотрофии и анемии.
Заключение
Врождённый пилоростеноз имеет благоприятный прогноз. Но только при раннем выявлении заболевания, правильной диагностике и постановке диагноза, а также вовремя выполненной коррекции порока. К сожалению, пилоростеноз не поддаётся консервативному лечению, к полному выздоровлению может привести только оперативное вмешательство.
Необходимо раньше выявлять заболевание, так как его течение могут усугубить осложнения, возникающие на фоне пилоростеноза. А также ослабленный фон организма ребёнка, который в полном объёме не получает необходимых витаминов и минералов, восприимчив к присоединению бактериальной флоры.
Возможно развития тяжёлых осложнений, таких как пневмония и сепсис, которые значительно могут ухудшить прогноз.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Точная причина ТП неизвестна, поэтому её иногда называют идиопатической. Болезнь не заразна, то есть ребёнок не может «подхватить» её, играя с другими детьми с ТП.
Часто у ребёнка может быть вирусная инфекция за три недели до развития ТП. Считается, что организм, создавая антитела против вируса, «случайно» также продуцирует антитело, которое прилипает к тромбоцитам.
Клиническая картина
Симптомы пилоростеноза у новорожденных проявляются на 1,5-2 второй недели. Основным проявлением болезни является постоянная рвота.
Очень важно отличать пилороспазм и пилоростеноз, поскольку оби патологии возникают у детей первых месяцев жизни и проявляются рвотой.
В отличие от пилороспазма, пилоростеноз проявляется рвотой большим количеством желудочного содержимого. Количество этого содержимого может в 2-3 раза превышать количество принятой пищи. При пилоростенозе наблюдается рвота небольшими порциями с нествороженными молочными массами.
Рвота у ребёнка возникает после кормления грудью, но не после каждого, а только когда в желудке накапливается большое содержимое пищи, которую употребляет ребёнок. Рвота происходит створоженными молочными массами, с кислым запахом. Цвет рвоты может быть коричневым, реже с примесью желчи, чаще белый или слегка желтоватый.
Из-за рвоты ребёнок не набирает массу тела, постоянно голодный. Перед рвотой можно ощутить перистальтические волны желудка.
При пальпации живота, можно прощупать утолщённый пилорус желудка.
Способы лечения
Суть аномалии
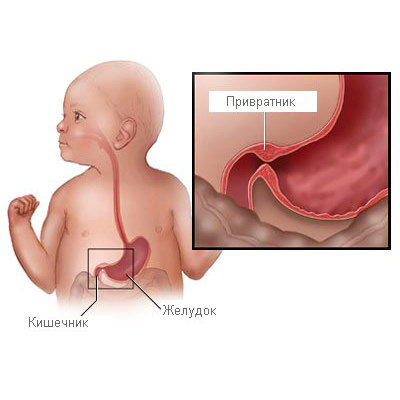
Из желудка переваренная пища попадает в двенадцатиперстную кишку. Происходит это через привратник (нижний отдел желудка). При заболевании по каким – то причинам происходит сужение привратника. Пища, даже жидкая, не проходит, остаётся в желудке. Через некоторое время неусвоенная пища выйдет рвотой, ребёнок останется голодным.
Грудничок теряет жидкость вместе со рвотными массами, ему не хватает витаминов, полезных веществ для роста и развития. Будет сгущаться кровь. Постепенно у новорождённого начнётся самый настоящий голод.
Он будет кушать, но всё, что он съел, выйдет из него вскоре после кормления. Когда его рвёт, то объём рвотных масс больше съеденного. Малыш будет заметно худеть.
Обязательно надо лечить болезнь, чтобы не допустить летального исхода.
Возможные причины

Часто у детей аномалия носит врождённый характер. Патология возникает из – за неправильного развития нижней части желудка. Отдел привратника по каким – то причинам выстилается неэластичной соединительной тканью. Отверстие выхода очень маленького размера, трудно растягивается.
Точные причины не установлены, но имеют отношения к появлению болезни:
- тяжёлый токсикоз первых месяцев беременности;
- вирусные заболевания на ранних сроках беременности (краснуха, герпес);
- употребление некоторых лекарственных препаратов (антибиотики);
- эндокринные заболевания матери;
- наследственная предрасположенность.
Такие причины провоцируют нарастание на мышцы привратника клеток соединительной ткани. Возникает гипертрофический пилоростеноз, при котором на месте эластичной растягивающейся ткани, способной легко сжиматься и расслабляться, оказывается грубая соединительная ткань.
Признаки болезни
Проявления при пилоростенозе такие яркие, что детский врач без дополнительной диагностики определит заболевание. Чаще пилоростеноз у новорождённых проявляется на второй или третьей неделе после рождения, до этого случаются однократные приступы небольшой рвоты или обильные срыгивания.
Симптомы заболевания:
- многократная рвота «фонтаном» без примеси желчи;
- кисловатый запах рвотных масс;
- быстрая потеря веса у ребёнка;
- маленький объём мочи, она имеет ярко – жёлтый цвет, сильный запах;
- родничок западает;
- настроение подавленное;
- постоянные капризы;
- плохой сон;
- стул тёмного цвета с желчью;
- кожные покровы теряют эластичность.
Подобная симптоматика должна насторожить родителей, заставить срочно обратиться за медицинской помощью. Многократная рвота очень опасна для грудничка, она провоцирует обезвоживание. Потеря воды всего на 10 % ведёт к серьёзным последствиям.
Есть ещё один недуг в области привратника – пилороспазм. Так называется аномальное сокращение привратника на фоне расстройства нервно – мышечной регуляции желудка. Пилоростеноз и пилороспазм имеют сходства, но больше кардинальных различий. Важно не путать два этих заболевания. Таблица поможет их различить.
| Симптомы | |
| Признаки появляются через 2 -3 недели после рождения | Признаки заметны сразу после рождения |
| Рвотные массы по объёму больше, чем ребёнок съел. | Рвотные массы по объёму немного меньше съеденного, около двух столовых ложек. |
| Каловые массы приобретают тёмный цвет, в составе имеется желчь. Склонность к запорам. | Каловые массы не изменяются. Опорожнения кишечника регулярные. |
| Кожа сухая, дряблая, сероватого оттенка. | Кожа чистая, гладкая. |
| Происходит резкое снижение веса. | Незначительно набирает вес. |
| Последствия | |
| Ведёт к летальному исходу | Ведёт к истощению без лечения |
| Лечение | |
| Хирургическая операция | Коррекция режима дня для успокоения нервной системы. Лекарственная терапия дня снятия спазма. Диета для восстановления питания. |
| Прогноз при лечении | |
| Полное выздоровление |

Врачи не перепутают болезни, молодым родителям не надо самим ставить диагноз, лучше обращаться за медицинской помощью. Не только пилороспазм вызывает сильную рвоту. Это может быть диафрагмальная грыжа, гнойный менингит, халазия пищевода, другие заболевания.
Для уточнения диагноза лечащий врач опросит родителей малыша. Они могут указать на первые признаки пилоростеноза, которые заметили. Это особенно важно, так как сам младенец не способен ничего рассказать. Далее идёт осмотр. У грудных детей с такой патологией живот имеет форму песочный часов, на участке желудка живот сильно впадает.
В некоторых случаях назначается ультразвуковое исследование. Возможно проведение рентгена с контрастной взвесью. Проводится анализ крови для определения состояния организма. Диагностика должна определить пилороспазм в организме или пилоростеноз. От этого зависит дальнейшее лечение.
Оперативное лечение
Готовят грудничка к оперативному вмешательству несколько дней. Маленький организм ослабленный постоянным недоеданием, нуждается в поддержке. За 3 дня до операции малышу вводят внутривенно растворы глюкозы, электролитов, другие необходимые жидкости. Это позволяет легче перенести хирургическое вмешательство, хорошо себя чувствовать ребёнку в послеоперационный период.
Сама операция проходит под наркозом. Узкий привратник расширяют до стандартных размеров. Желудок остаётся целым, кишечник тоже не трогают.
Уже через 3 часа после операции малыша кормят сцеженным молоком. Порции дают маленькие, всё определяет врач исходя их индивидуальных показателей. Если ребёнка вырвало – порцию уменьшат. Через пять дней разрешат приложить младенца к груди.
В большинстве случаев восстановление проходит хорошо, симптомы аномалии пропадают. Детки выздоравливают, последствия такой врождённой патологии не сказывается на развитии пищеварительной системы.
Меры предупреждения
Для этого заболевания нет мер профилактики. Но можно снизить риск возникновения таких проблем у новорождённого. Беременная женщина должна заботиться о своём здоровье, осознавая, что оно теперь не только её.
Советы будущим мамам:
- Встать на учёт на ранних сроках беременности (они самые важные в формировании внутренних органов ребёнка);
- Выполнять рекомендации гинеколога;
- Отказаться от вредных привычек;
- Не употреблять токсичных медикаментов;
- Бороться с токсикозом;
- Не допускать депрессий, стрессов;
- Планируя беременность, рекомендуется посетить эндокринолога. Обследовать эндокринную систему, при выявлении болезней пролечить их;
- В медицинской карте должны быть отмечены прививки от инфекционных заболеваний. Если их нет, то лучше такие вакцины сделать.
Прогноз
При таком диагнозе лечение должно быть своевременное. Можно обратиться за медицинской помощью с опозданием, когда уже начнутся осложнения. Например, рвотные массы могут попасть в лёгкие – у малыша начнётся пневмония. Из – за длительного нахождения пищи в желудке слизистая этого органа может пострадать, она начнёт покрываться язвочками.
Вместе с обезвоживанием начинается нарушение электролитного баланса, возможно заражение крови в тяжёлых случаях. Клиника таких осложнений видна сразу. Лицо малыша измучено, имеет заострённые черты, «голодный» взгляд.
Своевременная операция не оставляет никаких негативных осложнений. Последствия и прогнозы самые благоприятные. Отзывы о хирургическом вмешательстве при такой патологии от родителей самые положительные.
Заключение

Каждой маме хочется, чтобы её младенец не болел. Для быстрого определения отклонений в здоровье, надо знать симптомы распространённых детских болезней. Пилоростеноз часто встречается в детском возрасте.
Точные причины возникновения не установлены, но снижать риск обязательно нужно.
Здоровый образ жизни, активная физическая нагрузка, отказ от вредных привычек – это основные правила, которые помогут уберечься от заболеваний в любом возрасте.
Лечение пилоростеноза заключается в оперативном вмешательстве с рассечением пилоруса и раздвижением его гипертрофированных мышц по Рамштедту.
Пилоростеноз оперируют в отделении детской хирургии двумя путями:
- открытым доступом через правый боковой разрез;
- лапароскопично при помощи специальных инструментов.
В обоих случаях суть операции заключается выполнении разрезе и тупом расслаивании мышц пилоруса с двух сторон. Основное осложнение этой операции — это перфорация, которая может возникать при неправильном расслоении мышц.
Раньше проводились опыты консервативного лечения пилороспазма и операция у новорожденных не выполнялась. Суть методики заключалась в отпаивании ребёнка небольшим количеством жидкости, а необходимые микроэлементы и глюкозу давали с помощью внутривенного введения. Такая методика была эффективной, но в очень ограниченном круге пациентов, поэтому её не применяют на практике.
Помимо оперативного вмешательства, ребёнка нужно обеспечить необходимыми для жизни микроэлементами. В первую очередь с целью профилактики потери большого количества ионов ребёнку дают 5% декстрозы или глюкозы, 0,9% натрий хлор и раствор лактата.
После нормализации диуреза у ребёнка, необходимо добавить в инфузионную терапию раствор KCL (калий хлорида). Именно хлор теряется вместе с рвотой, из-за ощелачивания организма почками начинает выводиться калий.
После операции пилоростеноза может наблюдаться длительная рвота, но это может быть связано с отёком пилоруса после повреждения тканей в ходе операции.
Если рвота связана с неэффективностью оперативного вмешательства, то повторная операция проводится не раньше чем через 3-4 недели.
Частым осложнением после операции при пилоростенозе является инфекция послеоперационной раны. Чаще это бывает при нарушении правил асептики и антисептики. В 90% случаев в ране находят золотистый стафилококк. Лечение осложнения проводят консервативным путем. Ингода после операции назначают антибиотики широкого спектра действия. Так можно профилактировать появление бактериальных осложнений.
Причины возникновения и механизм развития заболевания

Во время развития пилоростеноза у ребёнка проходимость переваренной пищи происходит все труднее. Желудок утрачивает сократительные функции. Стенки органа расширяются и превращаются в мешок (атоничный желудок). В этот период наблюдается пилоростеноз и пилороспазм – состояние, во время которого сокращаются мышцы живота.
Основные симптомы пилоростеноза у детей:
- уплотнение в области живота;
- рвотный рефлекс после употребления еды;
- раздражённость;
- постоянное чувство голода;
- стул реже, чем обычно.
Но постоянная рвота – это основной признак заболевания, поэтому как можно скорее нужно отправиться на приём к врачу. Со временем рвота будет происходить чаще и интенсивнее, приобретая жёлтую либо зелёную окраску. Это может сигнализировать о наличии более серьёзных заболеваний у детей.
Кроме того, у ребёнка может снижаться вес, появится сонливость. Часто развитие болезни сопровождается дегидратацией организма. Поскольку ребёнок теряет огромное количество жидкости, нарушается водно-электролитный обмен.
Это заболевание имеет три стадии развития. На первом этапе происходит компенсация. Далее развивается субкомпенсация. А затем наступает декомпенсация. С каждым днём симптомы лишь прогрессируют и осложняют жизнь больных детей.
У маленького ребёнка, у которого развивается пилоростеноз, появляется чувство переполненности, а также тяжести желудка. Ещё снижается эластичность кожи и можно обнаружить сухость языка.
Врождённый пилоростеноз проявляется уже на второй-третьей неделе жизни ребёнка. Его прогрессирование сопровождается обильной рвотой, обезвоживанием организма, гипотрофией, запорами. Пилоростеноз у новорождённых впоследствии перерастает в сгущение крови и дефицитную анемию, алкалоз и гиповолемию. Ещё может развиться язва органов желудочно-кишечного тракта, аспирационная пневмония, асфиксия и евстахеит.
Осложнения

Последнее обновление статьи: 15.06.2018 г.
- При возникновении рвоты у вашего ребёнка, не стоит паниковать, а следует обратиться к педиатру, который осмотрит малыша и назначит дополнительные обследования.
- Пилоростеноз – это непроходимость пилорического отдела желудка.
- Чтобы разобраться в патологии, необходимо знать нормальное строение органа. Желудок имеет бобовидную форму, большую и малую кривизну, условно его можно разделить на несколько отделов:
- кардиальный отдел – это место, где пищевод переходит в желудок, имеет кардиальный жом, который препятствует возвращению пищи из желудка обратно в пищевод;
- дно – куполообразный свод, находящийся в верхней части желудка, несмотря на своё название;
- тело – основная часть желудка, в которой происходит процесс переваривания;
- пилорический отдел (привратник) – зона перехода желудка в двенадцатиперстную кишку, в данном отделе расположен пилорический жом, который при расслаблении пропускает обработанную желудочным соком пищу в двенадцатиперстную кишку, в закрытом состоянии сфинктер препятствует преждевременному переходу непереваренной пищевой массы.
Пилорический отдел имеет воронкообразную форму, он постепенно сужается к низу. Длина его составляет около 4 — 6 см. В привратнике мышечный аппарат более развит, чем в теле желудка, а слизистая оболочка с внутренней стороны имеет продольные складки, образующие пищевую дорожку.
Врождённый пилоростеноз – это непроходимость пилорического отдела желудка за счёт гипертрофии мышечного слоя.
Впервые подробное описание врождённого гипертрофического пилоростеноза предоставил Гиршпрунг в 1888 -м г. В настоящее время заболевание считается достаточно распространённым, его частота — 2:1000 новорождённых. Основной процент составляют мальчики (80%), чаще от первой беременности.
Точная причина возникновения пилоростеноза не известна. Выделяют факторы, способствующие развитию заболевания:
- незрелость и дегенеративные изменения нервных волокон пилорического отдела;
- повышение уровня гастрина у матери и ребёнка (гастрин – гормон, который вырабатывается G-клетками пилорического отдела желудка, он отвечает за правильную работу пищеварительной системы);
- факторы окружающей среды;
- генетический фактор.
Пилоростеноз хоть и является врождённым заболеванием, но изменения привратника у ребёнка возникают не внутриутробно, а в постнатальном периоде. Утолщение мышечного слоя привратника происходит постепенно, поэтому клинические симптомы проявляются со 2 — 3 недели жизни, когда просвет пилорического отдела значительно сужен.
Основным проявлением заболевания является рвота. Чаще со второй недели жизни малыша спонтанно появляется рвота «фонтаном» — большим объёмом, интенсивная. Она чаще возникает в перерывах между кормлениями.
Рвотные массы застойного характера, молоко со створоженным осадком, ощущается кислый запах, никогда нет примеси жёлчи. Объём рвотных масс чаще всего превышает объём кормления.
С каждым днём рвота становится чаще и с большим объёмом.
Ребёнок становится беспокойным, капризным, с жадностью ест, выглядит голодным. По мере прогрессирования заболевания отмечаются выраженные нарушения питания – отмечается убыль массы тела, исчезает подкожно-жировая клетчатка, кожа становится дряблая и сухая. Стул отходит реже, небольшим объёмом и носит название — «голодный стул». Объём мочеиспускания также уменьшается.
Со рвотой ребёнок теряет не только питательные вещества молока, но и необходимые минералы своего организма. Чем позднее поставлен диагноз пилоростеноза, тем более выражены у ребёнка признаки обезвоживания, возникают электролитные нарушения. При острой форме течения болезни, данная симптоматика развивается очень быстро и приводит к тяжёлому состоянию малыша в течение недели.
Диагностика
На основании жалоб матери уже можно предположить диагноз пилоростеноза.
В настоящее время можно встретить детей, которых лечили от рвоты и срыгивания консервативно, что стирает яркую клинику пилоростеноза. Встречаются дети с подтверждённым диагнозом, но не имеющие дефицита массы тела и признаков обезвоживания.
При осмотре передней брюшной стенки ребёнка, особенно после кормления, можно увидеть усиленную перистальтику желудка – симптом «песочных часов». Он не всегда явно выражен и чаще встречается на поздних стадиях заболевания.
При пальпации живота определяется плотное подвижное новообразование немного правее пупочного кольца – гипертрофированный привратник. Иногда пилорус находится выше и не доступен пальпации из-за нависающей над ним печени. Также глубокая пальпация живота не всегда доступна из-за беспокойства ребёнка и активного напряжения мышц.
Желудок увеличен в размерах, содержит большое количество воздуха и жидкости, стенка его утолщена. Пилорический отдел сомкнут очень плотно, не раскрывается.
Толщина стенки привратника достигает 4 мм и более за счёт утолщения мышечного жома, длина пилорического канала достигает 18 мм.
Также дополнительным методом исследования является рентгеконтрастирование – пассаж бария по ЖКТ. Хотя рентгенологическое исследование несёт лучевую нагрузку, оно является информативным и позволяет точно определить проходимость привратника. Ребёнку через рот даётся около 30 мл контрастного вещества (5% взвеси бария в грудном молоке или 5% растворе глюкозы).
Обзорная рентгенография брюшной полости выполняется через час и четыре часа, после дачи контраста. При пилоростенозе на снимке будет определяться большой газовый пузырь желудка с одним уровнем жидкости. Эвакуация контраста из желудка в двенадцатиперстную кишку замедлена.
- После проведения обследования желудок необходимо опорожнить, чтобы при последующей рвоте предотвратить аспирацию бария.
- Одним из методов диагностики врождённого пилоростеноза является видеоэзофагогастроскопия (ВЭГДС), но детям этот вид обследования можно провести только под наркозом.
- При этом, отдел желудка перед привратником расширен, просвет пилорического канала значительно сужен, не проходим для гастроскопа, не раскрывается при раздувании воздухом (что является отличием от пилороспазма).
Кроме того, при ВЭГДС можно осмотреть слизистую пищевода и определить степень воспалительных изменений, что очень характерно при рефлюксах.
- Данные лабораторных исследований будут отражать метаболический алкалоз, гипокалиемию, гипохлоремию, снижение объёма циркулирующей крови, падение уровня гемоглобина.
- Дифференциальный диагноз пилоростеноза проводят с пилороспазмом, желудочно-пищеводным рефлюксом, псевдопилоростенозом (сольтеряющая форма адреногенитального синдрома) и высокой непроходимостью двенадцатиперстной кишки.
- Дифференциальная диагностика проводится на различии начала и характера проявления болезни.
При адреногенитальном синдроме в рвотных массах будет примесь жёлчи, объём мочеиспускания увеличится, каловые массы будут разжиженными. При проведении дополнительных методов обследования привратник будет хорошо проходим, в лабораторных анализах, в противоположность, будет метаболический алкалоз и гиперкалиемия.
При желудочно-пищеводном рефлюксе заболевание проявляется с первых дней жизни малыша, рвота и срыгивания будут сразу после кормления и при горизонтальном положении ребёнка. При дополнительных исследованиях привратник будет проходим, а на ВЭГДС в пищеводе будет выраженный рефлюкс-эзофагит, вплоть до язв слизистой.
При высокой двенадцатиперстной непроходимости рвоты чаще всего начинаются сразу после рождения ребёнка. При рентгеноконтрасном исследовании будет определяться два уровня жидкости – в желудке и двенадцатиперстной кишке. ВЭГДС точно покажет уровень стенозирования.
Оперативному вмешательству обязательно должна предшествовать предоперационная подготовка, корректирующая гиповолемию, восполняющая объём циркулирующей крови, устраняющая электролитные нарушения, гипопротеинемию и анемию. Также необходимо достижение адекватного диуреза. Подготовка проводится в условиях интенсивной терапии и может занять от 12 до 24 часов в зависимости от тяжести состояния малыша.
Признаки болезни
Дифференциальный диагноз
Этиопатогенез.Воснове заболевания лежит нарушениепроходимости пилорического отделажелудка, обусловленное гипертрофиейпилорического жома, пороком развитияморфологических его структур (мышечныхволокон и нервных элементов). Заболеваниеявляется генетически гетерогенным(рецессивное сцепленное с полом иаутосомно-доминантное наследование).
Клиника. Начало с конца 2 – в начале 3 недели.Рвота фонтаном, застойного характера,створоженным молоком, объем превышаетдозу однократного кормления.
Видимаяперистальтика по типу «песочных часов»,пальпаторно в ряде случаев удаетсяопределить гипертрофированныйпривратник.
Ребенок начинает худеть,появляются признаки обезвоживания,сопровождающиеся урежением мочеиспусканияи скудным стулом.
Диагностика Данные лабораторных исследованийуказывают на сгущение крови (снижениеОЦК, ОЦП, повышение ОЦЭ, гемоглобина,гематокрита), гипохлоремию, гипокалиемию,метаболический алкалоз.
Рентгенологическоеисследование (обзорная,контрастная) После дачи контрастноговещества (5 % водная взвесь бария вгрудном молоке в объеме разовогокормления) через 30—40 мин выявляютсясегментирующая перистальтика желудкаи отсутствие первичной эвакуации вдвенадцатиперстную кишку (затем снимокчерез 3, 24 часа – через 3 часа желудокпуст, через 24 часа – контраста нет вЖКТ).
На рентгенограмме в боковойпроекции определяется суженныйпилорический канал — симптом «клюва».Все рентгенограммы должны быть выповлненыв вертикальном положении ребенка. ФГДС.Виден расширенный складчатыйантральный отдел желудка, просветпилорического канала резко сужен довеличины булавочной головки, нераскрывается при раздувании воздухом(в отличие от пилороспазма).
Дифференциальный диагноз При пилороспазмев результате вегетативной дистонии посимпатическому типу заболеваниеначинается с рождения; хороший эффектдает противоспазматическая терапия.Эндоскопически привратник хорошопроходим.
Для адреногенитальногосиндромахарактерны примесь желчи в рвотныхмассах, полиурия, периодически разжиженныйстул, гиперкалиемия, гипонатриемия,метаболический ацидоз. Эндоскопическии рентгенологически привратник хорошопроходим.

У детей с желудочно-пищеводнымрефлюксомтипичны начало заболевания с рождения,рвота и регургитация в горизонтальномположении. Эндоскопически определяютсяфибринозно-язвенный эзофагит, зияниекардии, рентгенологически — наличиежелудочно-пищеводного рефлюкса. Длявысокойчастичной КН12 п.к.
специфично появление симптомовс первых дней жизни; рентгенологическиобнаруживается наличие двух уровнейжидкости в желудке и двенадцатиперстнойкишке.
Лечение.Предоперационнаяподготовка —направленна на коррекцию дегидратации,алкалоза, гипокалиемии. Операция— внеслизистая пилоромиотомия по Фреде— Рамштедту.Доступ– поперечныйразрез выше и справа от пупка.
Рассекаютсерозно-мышечный слой привратника вбессосудистой зоне, затем 2-мя анатомическимипинцетами края рассеченной мышцыраздвигают до тех пор пока на всемпротяжении разреза в рану не пролабируетслизистая оболочка (для контроляцелостности слизистой надавливают нажелудок и содержимое его перемещают понаправлению к 12 п.к.
– при перфорацииопределяются пузырьки воздуха илижелудочное содержимое – перфорациюушивают и продолжают на др. стороне).
9.Остраяприобретенная кишечная непроходимость.Классификация. Клиника, диагностика,дифференциальная диагностика. Методылечения.
- Кишечная
непроходимость – заболевание, которое
характеризуется частичным или полным
нарушением продвижения содержимого по
ЖКТ. - Классификация
- 1.
Механическая: - -обтурационная
- -странгуляцирнная
- —
инвагинация - 2.
Динамическая - —
паралитическая - -спастическ
- Обтурационная
непроходимость
Копростаз— закупорка кишечника плотными каловымимассами. (вялая функция кишечника уослабленных детей, порок развития мышцпередней брюшной стенки, сопровождающийсяатонией органов брюшной полости,мегадолихоколон, болезнь Гиршпрунга,врожденное и рубцовое сужение прямойкишки). Клиникаи диагностика.
При полной обтурации кишечного просветасостояние ребенка ухудшается, нарастаетвздутие живота, появляется рвота,развиваются явления интоксикации. Провести дифференциальную диагностикумежду копростазом и опухолью кишечникапомогает консистенция опухолевидногообразования, которая при копростазеимеет тестоватый характер.
Положителенсимптом «ямки», остающейся принадавливании. В сомнительных случаяхприменяют контрастное рентгенологическоеисследование, во время которогоконтрастная смесь обтекает каловыйкамень со всех сторон и тень его ясноконтурируется. Лечение.Необходимо применение повторных клизмс 1 % раствором натрия хлорида комнатнойтемпературы.
Если обычные клизмы непомогают, делают повторно сифонныеклизмы до полного размывания каловыхмасс и восстановления проходимостикишечника. Назначают диету, богатуюклетчаткой, растительное иливазелиновое масло внутрь, легкиепослабляющие средства, курсэлектростимуляции кишечника аппаратом«Амплипульс», всего 15—20 сеансов.
Послеликвидации копростаза производятрентгеноконтрастное исследованиекишечного тракта.
Глистнаянепроходимость.Причиной закупорки в описанных наблюденияхявлялся клубок аскарид, остановившихсяу илеоцекального клапана. Есликонсервативными мероприятиями (сифонныеклизмы) устранить непроходимость неудается, осуществляют оперативноевмешательство. После операции назначаютпротивоглистное лечение.
Спаечная(странгуляционная) непроходимость
Клиника Ранняя Внезапновозникающие приступообразные боли вживоте, постепенно усиливающиеся. Частаяи обильная рвота застойным содержимым.Задержка отхождения пула и газов.Постепенно появляются и нарастаютпризнаки обезвоживания и интоксикации.Язык сухой, с белым напетом. Тахикардия.
Задержка отхождениякала и газов. Язык сухой, обложен. Животасимметричен, вздут, под кожей определяютсяраздутые петли кишечника. Видимая бурнаяперистальтика, усиливающаяся припальпации передней брюшной стенки.Живот болезненный при пальпации,положительный симптом Щеткина-Блюмберга.
Перкуторно определяется тимпанит
ДиагностикаРанняя Приректальном исследовании ампула прямойкишки пуста, балонообразно раздута(симптом Обуховской больницы) На обзорнойрентгенограмме органов брюшной полостиопределяется несколько раздутых петельтонкой кишки, множество разнокалиберныхуровней жидкости (чаши Клойбера).
Поздняя Приректальном исследовании определяетсярасслабление сфинктера заднего проходапустая ампула прямой кишки, иногда напальце — бесцветная слизь.
На обзорнойрентгенограмме органов брюшной полости— множественные горизонтальные уровнижидкости (чаши Клойбера) и малое количествогаза в нижних отделах
Лечение(стимуляция,бомбажные клизмы)Больныхсо сверхострой формой заболеванияоперируют в экстренном порядке послекратковременной доопера-ционнойподготовки.
При подострой или остройформах лечение необходимо начинать скомплекса консервативных мероприятий,включающих: 1) опорожнение желудка(постоянный зонд) с периодическимего промыванием через 2—3 ч; 2) ганглионарнуюблокаду (1 % раствор диколина по 0,1 млна 1 год жизни внутримышечно); 3)внутривенную стимуляцию кишечника:

Динамическаянепроходимость(в послеоперационном периоде, ЧМТ,пневмонии, сепсис, кишечные заболевания)
Клиника.Повторная рвота с примесью зелени,нарастающее вздутие живота, задержкастула и газов и выраженная интоксикация.В результате высокого стояния диафрагмызатрудняется дыхание. Живот мягкий,перистальтика не прослушивается.Диагностика.
При рентгенологическом исследованиивыявляют множественные чаши Клойбера,однако диаметр их невелик и расширениеравномерно, в то время как при механическойнепроходимости особенно резко расширены кишечные петли над препятствием.Лечение.Устранение причины непроходимости.
Борьба с парезом кишечника 1) прямаястимуляция сократительной активностимускулатуры ЖКТ (очистительные, сифонныеи гипертонические клизмы, внутривенноевведение растворов хлорида калия,электростимуляция); 2) блокада дугирефлексов, определяющих торможениедвигательной активности кишечника(применение прозерина, паранефральнойновокаиновой блокады); 3) разгрузка ЖКТ(постоянный желудочный зонд, интубациякишечника).
Заключение
Хотя нет известной причины ТП и нет лекарств от этой болезни, прогноз обычно благоприятный.
Обычно организм прекращает продуцировать антитела, которые атакуют тромбоциты, и патология исчезает самостоятельно. Цель лечения — сохранить тромбоциты ребёнка в безопасном диапазоне, пока организм не исправит проблему.
В целом, профилактика серьёзных кровотечений является самым важным фактором прогноза. Обеспечение безопасной среды, своевременная медицинская помощь и постоянное медицинское обслуживание — всё это поможет ребёнку прожить долгую, здоровую жизнь.
Врождённый пилоростеноз имеет благоприятный прогноз. Но только при раннем выявлении заболевания, правильной диагностике и постановке диагноза, а также вовремя выполненной коррекции порока. К сожалению, пилоростеноз не поддаётся консервативному лечению, к полному выздоровлению может привести только оперативное вмешательство.
Необходимо раньше выявлять заболевание, так как его течение могут усугубить осложнения, возникающие на фоне пилоростеноза. А также ослабленный фон организма ребёнка, который в полном объёме не получает необходимых витаминов и минералов, восприимчив к присоединению бактериальной флоры. Возможно развития тяжёлых осложнений, таких как пневмония и сепсис, которые значительно могут ухудшить прогноз.

