Оглавление
- 1 Причины развития бронхита у детей
- 2 Как возникает?
- 3 Классификация
- 4 Симптомы аллергического бронхита
- 5 Термины и определения
- 6 Осложнения и последствия
- 7 Приложение В. Информация для пациентов
- 8 Особенности лечения обструктивного бронхита у детей
- 9 Профилактика
- 10 Патогенез хронического бронхита
- 11 1.3 Эпидемиология
- 12 Как лечится детей?
- 13 1.4 Кодирование по МКБ-10
- 14 Бронхиолит
- 15 Как лечить?
- 16 2.1 Жалобы и анамнез
- 17 2.2 Физикальное обследование
- 18 Дифференциальная диагностика
Причины развития бронхита у детей
У детей раннего возраста наиболее частыми возбудителями заболевания являются респираторно-синцитиальная, цитомегаловирусная, риаовирусная и парагриппозная инфекции. У детей юшкольного возраста-гриппозная, аденовирусная, коревая и микоплазменная инфекции. В более редких случаях возбудителями заболевания чюгут быть бактерии (пневмококки, гемофильная тючка, стафилококки и стрептококки).
К факторам, предрасполагающим к развитию бронхита, относятся переохлаждение, загрязнение воздуха и пассивное курение.Развитие заболевания возникает в результате попадания патологического агента в дыхательные пути. Возбудитель размножается в эпителиальных клетках дыхательных путей, в результате чего нарушается их функционирование.
В случае неправильного лечения острого заболевания может развиться хроническая форма бронхита. Кроме того, причиной хронизации воспалительного процесса могут явиться хронические воспалительные заболевания носовой полости, хронические пневмонии, бронхоэктатическая болезнь, муковисцидоз.
Выделяют следующие факторы, влияющие на развитие заболевания:
- курение;
- загрязнение воздушного бассейна;
- профессиональные вредности;
- климатические воздействия;
- инфекционные воздействия.
Развитию хронического бронхита могут способствовать ожирение, кифосколиоз, ограничивающие дыхательные движения, алкоголизм, усиливающий секрецию бронхов. Недостаточная реактивность сосудов бронхов, например, после жаркого лета или при непривычном охлаждении с последующей гиперемией и усилением секреции, способствует бронхиту, вероятно, повышая восприимчивость к инфекциям.
Следует отличать собственно неосложненный хронический бронхит как таковой от хронического бронхита как сопутствующего или последующего, вторичного, заболевания (подобно, например, хроническому цистопиэлиту), когда без устранения основного заболевания бронхит неизлечим.
- Вирусы и бактерии:
- у новорождённых — это цитомегаловирус, герпес-вирус, энтеровирус;
- у малышей до 2 лет — аденовирус, респираторно-синцитиальная (РС) инфекция;
- у детей 2–5 лет — парагрипп, аденовирус, РС-инфекция, вирус гриппа;
- старше 5 лет — микоплазма, хламидия, коклюш, гемофильная палочка, риновирус, аденовирус.
- Аллергены (пыльца растений, пыль, шерсть животных).
К причинам бронхита у детей относят:
- респираторную инфекцию;
- хламидии, микоплазмы;
- аллергены.
Заболевание может провоцироваться нарушением дренажной функции бронхов, загрязнением воздуха, пассивным курением. Рецидивирующие бронхиты зачастую возникают у детей с гиперплазией соединительной ткани.
Вирусный
Вирусный бронхит у детей развивается после заражения вирусами:
- ортомиксовирусами;
- риновирусами;
- парамиксовирусами;
- аденовирусами;
- коронавирусами;
- энтеровирусами;
- цитомегаловирусами;
- герпесвирусами.
Практически все вирусные инфекции вызывают схожую клиническую симптоматику.
Бактериальный
Бактериальный бронхит у детей вызывают:
- пневмококки;
- гемофильная палочка;
- моракселла катаралис.
Бронхит у новорожденного бактериальной этиологии вызывает грамотрицательная микрофлора. Это кишечная и синегнойная палочка, клебсиеллы.
Неинфекционный
Бронхит у годовалого ребенка развивается при обструкции дыхательных путей. Воспалительный процесс возникает из-за отека слизистой, гиперплазии тканей. Триггерами воспаления бронхов являются инородное тело, стеноз гортани, интубационная трубка или трахеостома.
Аспирация пищи и поперхивание являются основными причинами неинфекционного бронхита у детей.
Роль психосоматики
Психосоматика бронхита не играет главной роли в развитии болезни у детей. Респираторные нарушения часто проявляются, если малыш часто кричит, проявляет беспокойство, плохо спит. Такие признаки возникают у детей, перенесших гипоксию. В этом случае нарушается работа центральной и вегетативной нервной системы.
Причина возникновения бронхита – попадание в дыхательные пути бактерий или вирусов на фоне ослабления общего состояния (снижение иммунитета, переохлаждение или резкое перегревание, вдыхание загрязненного воздуха и табачного дыма и др.).
Бронхит, как правило, является следствием вирусных заболеваний. При бронхите инфекция проникает в бронхиальное дерево (оно начинается от трахеи и ведет к легким) и провоцирует выработку мокроты, что, в свою очередь, приводит к закупорке ею бронхов, появлению кашля и – в результате – ухудшению общего состояния ребенка.
Заподозрить у малыша бронхит можно, если он кашляет, и кашель этот влажный, и если вам кажется, что у него сильно заложена грудь (т. е. закупорены бронхи). Поскольку симптомы бронхита менее пугающие, чем симптомы бронхиолита, многие мамы пропускают начало заболевания. Применяя в течение нескольких дней, если не недель, только симптоматическое лечение, они надеются, что без резкого повышения температуры не может произойти ничего серьезного. Вот сейчас примет малыш какие-то лекарства от кашля – и станет ему легче дышать, и все пройдет само собой… Это совершенно неверная тактика!
Если у ребенка влажный кашель с частыми приступами, если ему трудно есть, если он плохо спит – не колеблясь, обращайтесь к врачу. Для бронхита характерны приступы кашля как в то время, когда ребенок бодрствует, так и во время сна, причем и ночью и днем, но преимущественно в лежачем положении. Иногда кашель бывает таким сильным, что малыша тошнит и даже рвет (как говорят родители, «какой-то слизью»).
Причинами заболевания детей бронхитом являются:
- проникновение вирусов и бактерий в бронхи с воздухом, во время пребывания в контакте с больным человеком;
- попадание инфекции в дыхательные пути при облизывании игрушек и других предметов, которые малыш тянет в рот;
- заражение паразитами, попадание инфекции в бронхи через кровь;
- врожденные пороки развития органов дыхательной системы, приводящие к застою мокроты, возникновению хронических воспалительных процессов;
- пребывание в прокуренном помещении или вдыхание паров бензина, растворителей или других химических веществ;
- попадание в дыхательные пути раздражающих частиц (растительной пыльцы, тополиного пуха, шерсти) или контакт с веществами, имеющими резкий запах (стиральным порошком, косметическими средствами).

Если лечение бронхита у детей не проведено своевременно или оказалось неэффективным, то заболевание из острой формы переходит в хроническую. При этом оно длится годами, с периодическими рецидивами. Наиболее часто рецидивирующий бронхит возникает у детей 4-7 лет. Заболевание повторяется 3-4 раза в год после простуды, примерно в течение 2 лет. Приступов бронхоспазма при этом не бывает.
Вероятность возникновения осложненного заболевания повышается при наличии у ребенка воспаления аденоидов или хронического тонзиллита. Факторами, способствующими возникновению бронхита у грудного ребенка, являются раннее отлучение от груди, неподходящие санитарно-бытовые условия, наличие в доме курильщиков.
Заболеть бронхитом может каждый ребенок. Это обусловлено множеством причин, которые вызывают данное заболевание. В некоторых случаях наблюдается даже несколько разных провоцирующих факторов, воздействующих одновременно и вызывающих болезнь.
Острый бронхит могут вызвать:
-
Вирусные инфекции. Являются наиболее частой причиной болезни. Среди активных возбудителей: вирусы гриппы, парагриппа, аденовирусы, РС- вирусы. Они хорошо сохраняются во внешней среде и способны быстро распространяться. Попадая на слизистые оболочки верхних дыхательных путей, микробы вызывают воспаление и появление неблагоприятных симптомов болезни.
-
Бактерии. Стафилококки, стрептококки, моракселла, синегнойная палочка, а также анаэробные микроорганизмы часто являются возбудителями бронхита. Такие формы болезни обычно протекают намного тяжелее, чем вирусные. Требуется назначение антибиотиков.
-
Воздействие токсических веществ. Выбросы промышленных предприятий и заводов способствуют повреждению бронхов и развитию бронхита. Мельчайшие компоненты токсических продуктов долгое время могут находиться в воздухе. При попадании в бронхи они вызывают травматизацию и дают толчок бронхиальной обструкции.
-
Врожденные дефекты строения бронхов. Формироваться органы дыхания перестают в третьем триместре беременности. Заболевание, выявленное в это время у будущей мамы, способствует недоразвитию органов дыхания у ребенка.
-
Попадание инородных тел. Внезапная закупорка просвета бронха приводит к развитию неблагоприятных симптомов бронхита.
-
Грибковая инфекция. Встречается у ослабленных малышей или детишек с иммунодефицитами.
- В большинстве случаев острый бронхит развивается как осложнение в результате внедрения инфекции:
- аденовирусной;
- риновирусной;
- парагриппозной;
- респираторно-синтициальной;
- смешанного вида – вирусно-бактериальной.
- Воспаление слизистой, вызванное микробами – стафилококком, стрептококком, гемофильной палочкой, пневмококком, моракселлой, – возникает реже. Кроме того, бронхит бактериального происхождения провоцируют такие факторы, как:
- сужение гортани;
- муковисцидоз;
- расстройство дренажной работы бронхов;
- проникновение инородных тел.
- Инфицирование грибками, хламидиями провоцирует развитие острого бронхита при пониженной сопротивляемости организма (иммунодефиците).
- Причина аллергических бронхитов – вдыхание аллергенов – токсинов, пылевых клещей, микрокапель аэрозолей и порошков бытовой химии, цветочной пыльцы, косметических и гигиенических средств, шерсти, высохшей слюны и кожных частиц животных.
Также выделяют бронхиты, которые развиваются после вдыхания углекислого газа, оксида азота.
Бронхит – это воспаление бронхов, поражающее преимущественно их слизистую оболочку
Факторы, оказывающие влияние на возникновение бронхита, связаны со спецификой устройства дыхательной системы маленьких детей:
- Анатомические и физиологические особенности – узкие дыхательные пути, возможность быстрого отёка бронхиальных стенок даже при небольших патологических воздействиях.
- Тенденция к увеличению желёз в бронхах (гиперплазия).
- Малое количество иммуноглобулина А в клетках слизистой оболочки, противостоящего проникновению инфекции.
- Малый объём лёгких, слабые дыхательные мышцы.
- Разрастания аденоидов.
- Хронические тонзиллиты.
Как возникает?
В детском возрасте бронхиочень узкие и имеют маленький диаметр. Это способствует более легкому проникновению инфекции, которая вызывает сильный воспалительный процесс.
Снаружи эпителий бронхов покрыт ресничками. Они способствуют очищению бронхиального дерева от различных частиц, которые могут попасть внутрь. У малышей реснички еще не достаточно хорошо функционируют, что также способствует развитию бронхита.
Во время болезни происходит избыточное образование мокроты. Это во многом связано с тем, что количество желез, которые вырабатывают слизь в бронхах, у малышей гораздо больше, чем у взрослых. Воспаление активирует их работу, вызывая появление мокроты и сильного кашля.
Слабая дыхательная мускулатура вызывает снижение активного дыхания в острый период болезни. Маленький объем легких способствует активному размножению болезнетворных микроорганизмов и усилению воспалительного процесса. Чем меньше возраст ребенка, тем тяжелее протекает болезнь.
Инкубационный период может быть разным. Это во многом зависит от причины, вызвавшей болезнь. Для вирусных инфекций он длится 3-5 дней. Для бактериальных бронхитов он составляет обычно 7-10 суток. Токсические воздействия могут проявляться по-разному: от нескольких дней до 1 месяца. У грудничка заболевание протекает гораздо тяжелее, а инкубационный период может быть короче.
Классификация
Все формы острого бронхита можно классифицировать по степени тяжести и клиническим формам. Такое деление помогает докторам выбрать правильное лечение, которое способствует полному выздоровлению малыша в короткие сроки.
По клинической форме острые бронхиты могут быть бронхиолитами. При этом процессе повреждаются мельчайшие бронхи и бронхиолы. Заболевание протекает наиболее тяжело. Чаще всего встречается у малышей в 2 года. Во время обострения болезни малыша госпитализируют в стационар, оснащенный отделением реанимации и интенсивной терапии.
По степени тяжести:
-
Легкие. Протекают с незначительно выраженными симптомами. Осложнений не вызывают. Длятся 7-14 дней. Хорошо лечатся. После качественно проведенной терапии проходят без следа.
-
Средней степени. Сопровождаются повышением температуры до 38 градусов и появлением надсадного изнуряющего кашля. Очень сильно страдает самочувствие ребенка. Лечение длительное, бывают осложнения. При неэффективности проводимой терапии требуется госпитализация в детское отделение.
-
Тяжелые. Требуют обязательного лечения ребенка в стационаре. Опасны развитием неблагоприятных и опасных осложнений. Часто протекают с симптомами дыхательной недостаточности.
Острый бронхит – острое воспаление слизистой оболочки бронхов, вызываемое различными инфекционными, реже физическими или химическими факторами (J20.0 – J20.9).
Клинические: субфебрильная температура, кашель, диффузные сухие и разнокалиберные влажные хрипы в легких.
Рентгенологические: изменение легочного рисунка (возможно усиление и повышение прозрачности) при отсутствии инфильтративных и очаговых теней в легких.

Рецидивирующий бронхит (J40.0) – повторные эпизоды острых бронхитов 2-3 раза и более в течение года на фоне респираторных вирусных инфекций.
Критерии диагностики острого эпизода соответствуют клиническим и рентгенологическим признакам острого бронхита.
Встречается, как правило, у детей первых 4-5 лет жизни.
Хронический бронхит (J41) – хроническое распространенное воспалительное поражение бронхов.
Клинические: продуктивный кашель, разнокалиберные влажные хрипы в легких при наличии не менее 2-3-х обострений заболевания в год на протяжении 2-х и более лет подряд.
Рентгенологические: усиление и деформация бронхолегочного рисунка без локального пневмосклероза.
Хронический бронхит как отдельная нозологическая форма у детей диагностируется крайне редко и только после исключения заболеваний, протекающих с синдромом хронического бронхита (муковисцидоз, первичная цилиарная дискинезия, пороки развития бронхолегочной системы, другие хронические заболевания легких).
- хронический простой;
- хронический гнойный;
- хронический обструктивный;
- хронический гнойно-обструктивный;
- хронический геморрагический;
- хронический фиброзный.
Симптомы аллергического бронхита
Лечение бронхита у детей начинают после определения симптомов и диагностических мероприятий. Для болезни характерен синдром общей интоксикации. Признаки развиваются на третий день острой респираторной болезни.
Кашель
У ребенка при бронхите развивается симптом – непродуктивный кашель, который переходит в более . При хламидийном воспалении кашель усиливается на протяжении 4 недель. При этой форме отмечают приступообразный коклюшеподобный кашель. При синдроме бронхиальной обструкции кашель малопродуктивный.
Одышка
Как правило, при бронхите одышка не присоединяется. Но у грудничка обструктивная форма проявляется затрудненным дыханием. У детей увеличивается грудная клетка. Врач прослушивает шумы. Хламидийное воспаление проявляется умеренной одышкой.
Перед тем как определить бронхит у ребенка, врач проводит аускультацию и перкуссию. При остром воспалении у трехмесячного малыша при перкуссии появляется характерный коробочный характер звука. Хрипы в бронхах у ребенка нестойкие, разнокалиберные, влажные. Исчезают сразу после откашливания.
Микоплазменное воспаление проявляется крепитирующими, мелкопузырчатыми, двусторонними хрипами. Нередко хрипы преобладают в одном из легких в отличие от обычного заболевания в острой форме. При обструкции выслушиваются свистящие, пузырчатые хрипы на выдохе.
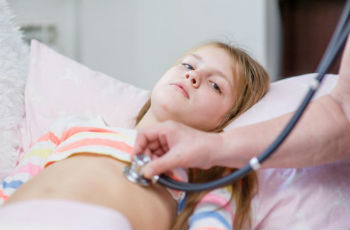
Температура при остром бронхите у детей фебрильная или . Обструктивное воспаление может сопровождаться умеренной температурой. Сколько держится температура при бронхите, зависит от возбудителя болезни и защитных сил ребенка. При микокоплазменной инфекции температура может держаться до двух недель. Хламидийное воспаление может протекать без температуры.
Обычно развитию бронхита предшествует повышение температуры, головная боль, ухудшение общего состояния и другие симптомы ОРВИ. Ведущий признак бронхита – кашель. Диагноз «бронхит» устанавливает врач на основании того, что он услышит в легких, прослушивая ребенка с помощью фонендоскопа. Признак бронхита – определенного характера хрипы в легких и удлиненный выдох (жесткое дыхание).
Хрипы возникают вследствие наличия в просвете крупных бронхов и трахеи нитей тягучей мокроты. При дыхании эти нити натягиваются подобно струнам и издают, колеблясь, музыкальные звуки. При откашливании положение мокроты в просвете бронхов меняется, и хрипы при этом могут также изменяться по своему звучанию или вообще исчезать.
Обструктивный бронхит.
Возникает при присоединении к воспалению бронхов их спазма (сокращение мышц бронхов и, как следствие, сужение просвета бронхов). При этом затрудняется выдох, и появляются сухие свистящие хрипы на выдохе при прослушивании легких. Механизм развития обструктивного бронхита аналогичен возникновению приступа бронхиальной астмы.
 Кашель
Кашель
Главные симптомы острого бронхита у детей – кашель и отделение мокроты.
Кашель – защитная реакция организма, направленная на выведение из дыхательных путей чужеродных веществ. В начале заболевания кашель обычно сухой. При некоторых состояниях (коклюш) кашель непродуктивный, то есть не сопровождается образованием мокроты. Иногда он становится надсадным, мучительным, может привести к рвоте. Кашель часто усиливается ночью. Он сопровождается чувством саднения, першения, заложенности в груди.
Довольно быстро (через 1–3 дня) появляется светлая мокрота в небольшом количестве. Она тягучая, довольно вязкая, откашливается с трудом. Иногда в мокроте бывают маленькие комочки слизи, образующиеся в просвете бронхов в виде пробок. Слизистая мокрота характерна для вирусного бронхита. В результате присоединения бактериальной флоры мокрота приобретает желтый или зеленоватый оттенок, может появляться неприятный запах.
Признаки бронхита у детей часто включают поражение верхних дыхательных путей. Оно вызывается теми же вирусами, которые явились причиной воспаления бронхов. Ребенка может беспокоить заложенность носа, насморк, снижение обоняния, затруднение носового дыхания. При осмотре видна гиперемия (покраснение) слизистой оболочки полости носа и глотки.
Некоторые вирусы (например, парагрипп) вызывают одновременно развитие фарингита (воспаления глотки) и ларингита (воспаления гортани). Такое сочетание проявляется осиплостью голоса или даже его беззвучностью.
Одышка
Бронхит у ребенка может сопровождаться одышкой. Чаще всего она возникает лишь при значительной физической нагрузке. В тяжелых случаях одышка появляется и в покое. Это опасный симптом, он свидетельствует о появлении дыхательной недостаточности II степени и служит основанием для госпитализации ребенка.
Дети могут жаловаться на боль в грудной клетке, вдоль позвоночника, и особенно – на боль в верхней части живота. Она связана с утомлением дыхательных мышц и диафрагмы при длительном кашле.
Интоксикация проявляется повышением температуры тела, чаще до субфебрильных цифр (не выше 38˚С). Высокая лихорадка характерна для некоторых вирусных инфекций (например, гриппа). Если после начала лечения температура тела сначала снижается, а потом через 2–3 дня вновь повышается – скорее всего, это свидетельствует о присоединении бактериальных возбудителей. Повторные подъемы температуры являются основанием для обращения к врачу. Часто при этом необходимо лечение антибиотиками.
Другими признаками интоксикации у ребенка являются головная боль, отказ от еды, недомогание, вялость, сонливость в дневные часы. Ребенок капризничает и плачет.
Таким образом, выделяют несколько синдромов, характерных для бронхита у ребенка:
- бронхитический;
- интоксикационный;
- дыхательная недостаточность.
Тяжесть течения этого заболевания определяется выраженностью перечисленных синдромов.

Общее состояние чаще всего страдает незначительно, может регистрироваться повышение температуры тела. В тяжелых случаях отмечается цианоз (посинение) пальцев, носогубного треугольника. Это связано с недостаточным обогащением крови кислородом в легких.
При сопутствующем вирусном поражении верхних дыхательных путей видна гиперемия (покраснение) склер, отделяемое из носа.
Частота дыхательных движений увеличивается при лихорадке или развитии дыхательной недостаточности. В тяжелых случаях при дыхании происходит втяжение участков грудной клетки, служащее признаком интенсивной работы дыхательной мускулатуры.
При перкуссии легких границы их неизменены, перкуторный звук легочный. При развитии бронхиолита, сопровождающемся признаками острого вздутия легких, появляется коробочный перкуторный звук.
Главные признаки болезни регистрируются при аускультации. Врач может услышать на фоне жесткого дыхания распространенные сухие свистящие хрипы, а также жужжащие и в некоторых случаях влажные хрипы над всей поверхностью легких. Количество хрипов и их характер обычно изменяются после откашливания, так как они вызваны скоплением мокроты в просвете бронхов. В более легких случаях отмечается жесткое дыхание с небольшим количеством сухих хрипов.
При бронхиальной обструкции сухие свистящие хрипы выслушиваются преимущественно на выдохе.
Характерно увеличение числа сердечных сокращений (тахикардия) и приглушенность тонов сердца.
При микоплазменном бронхите появляется кашель со светлой мокротой, симптомы фарингита, конъюнктивита, повышение температуры тела и боль в мышцах. Болезнь может длиться до 6 недель.
Для бронхита, вызванного клебсиеллой, особенно характерно сочетание признаков фарингита и ларингита.
Бронхит, вызванный хламидиями, часто протекает в стертой форме, проявляясь лишь длительным кашлем с небольшим количеством мокроты. Кашель при этом заболевании чаще всего появляется лишь по ночам.
Острый бронхит при коклюше проявляется приступообразным сухим кашлем. Он может возникать и у привитых лиц, но протекает в легкой форме.
При тяжелой форме заболевания также потребуется госпитализация. Амбулаторно лечить детей старше года можно при легких формах заболевания с соблюдением режима и рекомендаций врача.
Для успешного преодоления недуга потребуется принять ряд необходимых мер
- Нейтрализовать причину инфицирования
— вирусы, бактерии или аллергены. - Снять отечность
дыхательных путей. - Уменьшить вязкость мокроты
для ее лучшего отхождения. - Облегчить сухой надсадный кашель
.
Родителям следует знать, что в домашних условиях можно и нужно делаь
- Основой лечения бронхита
является соблюдение постельного режима, и обильное теплое питье каждые 30-40 минут (чаи, морсы, травяные отвары, кипяченое молоко с медом и маслом, боржоми, настой шиповника). - Помещение, где находится малыш, должно быть
теплым (20-220 С), но хорошо проветриваемым. Для поддержания необходимой влажности в 70 % необходимо проводить частую влажную уборку без средств с содержанием хлора, использовать увлажнитель или влажные полотенца на батареях. Исключить пассивное курение. Прогулки продолжать только после снижения жара;можно же и дома «гулять», закутав малыша в одеяло, устроившись у открытого окна или форточки на 10-15 минут. - Все лекарственные препараты
назначаются исключительно индивидуально. - Дополнительные мероприятия
(отвлекающие и успокаивающие) можно применять только при отсутствии противопоказаний и дискомфорта у малыша. Хорошим подспорьем в лечении станут поколачивающий массаж и ванны с отварами противовоспалительных трав (при отсутствии лихорадки). Опять же, все это делается только при отсутствии высокой температуры и по рекомендации врача! - В период заболевания рекомендуется
придерживаться строгой молочно-растительной витаминизированной гипоаллергенной диеты. Питание дробное, пища должна быть достаточно калорийной.
Что назначит врач
- Препараты, облегчающие влажный кашель (могут назначаться, но не обязательны)
- Муколитики для разрежения слизи
— Амброксол (Фервекс, Лазолван), Ацетилцистеин, Бромгексин; обязательны при назначении антибиотиков. - Экспекторанты для вывода мокроты из бронхов
— Пертуссин, Мукалтин, средства на основе трав (используют алтей, анис, девясил, термопсис, солодку, подорожник). Грудным детям не назначаются из-за возможности появления рвотного рефлекса и усиления кашля.
| Клинические симптомы | Простой | Обструктивный | Бронхиолит |
| Общие | кашель, насморк, чихание; беспокойство; слабость; ухудшение общего самочувствия ребёнка; повышение потливости. | ||
| Кашель | сухой, упорный, переходящий через 1–2 дня во влажный, с увеличением объёма отходящей мокроты; продолжается до 2-х недель и более, что связано с видом инфекции. | сухой, натужный, приступообразный, с вязкой мокротой и малой продуктивностью; по ходу терапии постепенно становится частым и влажным, что говорит об улучшении состояния бронхов и снятии обструкции. | сухой, мучительный, с болями в грудной клетке и быстрым нарастанием одышки; постепенное выделение густой вязкой мокроты в небольших объемах; долгий этап перехода на продуктивный кашель с отхождением мокроты. |
| Температура | от нормальной до субфебрильной (до 38); длительность связана с возбудителем: при парагриппе, острой респираторно-синцитиальной вирусной инфекции температура держится около 3 дней, при аденовирусной и грибковой – до 7 – 10 дней и дольше. | высокая температура в течение 2 – 3 дней; продолжительность субфебрильной температуры связана с возбудителем. | |
| Рентген | выраженный лёгочной рисунок | наблюдается симптом «ватного лёгкого» (выраженность лёгочного рисунка, сливание односторонних очаговых теней с расплывчатыми контурами), вздутие грудной клетки. | при интенсивной закупорке бронхиол наблюдается спадение лёгочной ткани (ателектаз), обнаруживается острая эмфизема лёгких – патологическое расширение бронхиол, выраженное вздутие грудной клетки. |
| Хрипы, обструкция | грубые распространённые сухие (и влажные) крупнопузырчатые хрипы, меняющие глубину, тон и локализацию при откашливании; обструкция не выражена. | нарастание обструкции часто в первые сутки ОРВИ – характерно удлиннение выдохов, хрипы множественные сухие рассеянные мелкопузырчатые, часто асимметричные, свистящие, слышны на расстоянии; развитие крепитации (мелкие хрустящие звуки в лёгких). | мелкопузырчатые диффузные хрипы на вдохе (сухие и влажные) и удлинённом выдохе, могут выслушиваться влажные крупнопузырчатые хрипы с изменением их числа после смены положения тела или откашливания. |
| Расстройства дыхания | не выражены | частая одышка (40 в минуту – у грудничков, 25 – у малышей старше 1 года) | нарастание острого инфекционного воспаления в бронхиолах – учащение дыхания, расширение крыльев носика при вдохе |
| Гипоксия | нет или легкая степень | нарастают симптомы гипоксии, избыток углекислоты в тканях и синюшность кожи и слизистых; мышцы больного устают, провоцируя апноэ, участие в процессе дыхания вспомогательной мускулатуры, втягивание при вдохе животика,и межрёберных областей. | усугубление дыхательной недостаточности: цианоз носогубного треугольника, тяжёлая одышка, набухание грудной клетки, затруднённость процесса дыхания с присоединением дополнительных мышц, втягивание межреберных промежутков, зон возле ключиц; в результате – у грудничков значительно затрудняется сосание при вскармливании грудным молоком или кормлении из бутылочки. |
После окончания инкубационного периода появляются первые характерные признаки болезни. Выраженность таких проявлений зависит от иммунитета ребенка, возраста, а также наличия хронических сопутствующих заболеваний. Малыши раннего возраста переносят болезнь тяжелее, чем школьники.
Для острого бронхита характерны следующие симптомы:
-
Кашель. Может быть надсадным и приступообразным. При тяжелом течении он не прекращается даже в ночное время. Длительный кашель даже может способствовать появлению рвоты.
-
Повышение температуры тела до 37-39 градусов.
-
Покраснение горла и насморк. Характерны для вирусных и бактериальных инфекций.
-
Одышка. Малыши начинают учащенно дышать. Количество дыхательных движений за минуту увеличивается на 10% и более.
-
Шумное дыхание. При прохождении воздуха через воспаленные и плотно сомкнутые бронхи происходит усиление сопротивления. Этот процесс и вызывает шумное дыхание, которое становится слышным со стороны. В ряде случаев можно услышать даже клокочущие хрипы.
-
Общая слабость. Малыши становятся вялыми, менее активными. Они плохо кушают, сонливы. Постоянный кашель делает малыша очень тревожным и легко возбудимым.
-
Болезненность в груди при дыхании. Частый и длительный надсадный кашель приводит к появлению боли во время дыхания.
-
Повышенная потливость. Является проявлением сильной интоксикации.
- Кашель. В начале заболевания сухой, со 2–3 дня становится влажным, постепенно увеличивается количество отделяемой мокроты.
- Боль и чувство давления за грудиной. Свидетельствуют о воспалительном процессе в трахее (трахеобронхит).
- Повышение температуры тела (необязательный симптом). Происходит при вирусном или бактериальном бронхите.
Важно знать, что при аллергическом бронхите температура тела не повышается.
- Одышка. Появляется при обструктивном бронхите, когда мышцы бронхов спазмированы, просвет закупорен обильной мокротой. Ребёнку при этом тяжело дышать. При вдохе напрягаются межрёберные мышцы, диафрагма, раздуваются крылья носа.
- Признаки интоксикации (отравление детского организма токсинами происходит при тяжёлых вирусных инфекциях — грипп, парагрипп):
- слабость;
- бледность кожных покровов;
- снижение аппетита;
- тошнота;
- мышечная боль.
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются.
Бронхит – воспалительный процесс в бронхах в отсутствие инфильтративных изменений в паренхиме легких (инфильтративных или очаговых теней на рентгенограмме). Бронхит характеризуется диффузным характером процесса; при преобладании изменений трахеи говорят о трахеобронхите.
Бронхит нередко сопутствует пневмонии, в диагноз его выносят, если его симптомы (обилие мокроты) дополняют картину болезни (малоупотребимый сейчас термин «бронхопневмония») [1].
Осложнения и последствия
Легкие формы болезни протекают обычно спокойно. После адекватно проведенного лечения малыш может на долгое время забыть о том, что когда-то перенес бронхит. Однако при тяжелом течении могут возникнуть осложнения. В некоторых случаях они бывают достаточно опасны.
Самым частым осложнением вирусных или бактериальных бронхитов является развитие пневмонии. Обычно она возникает у ослабленных и часто болеющих малышей. Низкий уровень иммунитета приводит к быстрому распространению воспалительного процесса в легкие. Пневмония может развиться стремительно. Это значительно нарушает состояние малыша, и утяжеляет течение болезни.
Другим, не менее опасным осложнением, является образование абсцесса – полости в легком, которая заполнена гноем. Обычно они формируются при неправильно подобранном антибактериальном лечении, а также при сильном истощении детского организма за период болезни. Лечение данного осложнения проводится только в условиях стационара.
При неправильно подобранной терапии острый бронхит может переходить в хронический. Такой вариант бывает при недостаточном долечивании. После назначения лекарственных средств малыш начинает себя чувствовать гораздо лучше уже на 3-4 день болезни.
Острый бронхиолит также может переходить в хронический. Эта форма болезни наиболее опасна развитием стойкого нарушения дыхания. В результате болезни происходит сильное и постоянное сужение просвета бронхов. Воздух с растворенным в нем кислородом практически не может попасть в легкие. Это приводит к развитию дыхательной недостаточности. Лечение проводится в условиях хирургического отделения.
У детей до 5 лет бронхит может осложниться развитием бронхиолита и пневмонии. Бронхиолит – воспаление самых мелких веточек бронхиального дерева. При пневмонии поражаются альвеолы – конечные отделы респираторного тракта.
У ребенка появляется мучительный кашель, количество мокроты уменьшается. Выражена одышка в покое. Может быть цианоз (посинение) носогубного треугольника и конечностей. Состояние ухудшается, повышается температура тела до высоких цифр. Такие осложнения острого бронхита требуют лечения в стационаре.
Острый бронхит может осложниться развитием бронхообструктивного синдрома. Это связано с выраженным отеком слизистой оболочки, которая перекрывает просвет дыхательных путей. Бронхообструкция проявляется приступообразным кашлем, одышкой с затрудненным удлиненным выдохом. Довольно часто на расстоянии от больного слышны сухие хрипы. Ребенок может занимать вынужденное положение сидя, с опорой на руки. Бронхиальная обструкция требует немедленного лечения.
Острый бронхит может перейти в рецидивирующую, а затем в хроническую форму. Хронический бронхит характеризуется неоднократными обострениями в течение минимум 2 лет. Чаще всего этот вариант возникает на фоне других заболеваний легких. Он проявляется кашлем с гнойной или белой мокротой. Постепенно ребенок начинает отставать в росте. У него развивается бочкообразная деформация грудной клетки.
Бронхит может осложниться развитием следующих состояний:
- переходом острого бронхита в хроническую форму заболевания;
- развитием пневмонии;
- воспалением легким с возможным началом септического процесса;
- возникновением сердечно-легочной недостаточности;
- появлением бронхиальной астмы или обструктивного бронхита. Особенно часто такое осложнение наблюдается у людей, склонных к аллергическим реакциям.
Как правило, сам по себе бронхит не опасен. Угрозой являются его осложнения, развивающиеся при неправильном лечении или несвоевременном его начале.
Большей частью последствия сказываются на дыхательной системе, но иногда страдают и другие органы – сердце, сосуды, почки.
Каждая форма бронхита имеет свои типичные осложнения, которые частично совпадают.
Осложнениям больше подвержены дети дошкольного возраста. Также к факторам риска относятся заболевания внутренних органов и проживание в неблагоприятных климатических условиях.
- Бронхопневмония — это очаговое воспаление ткани лёгкого.
- Хронический бронхит — возникает при рецидивах более 4 раз в год.
- Бронхиальная астма — возможный результат частых обструктивных бронхитов.
- Распространение инфекции с током крови по организму. При этом может развиться воспаление миокарда (миокардит), почек (гломерулонефрит), сосудов (васкулит).
Бронхит — это серьёзное заболевание, к терапии которого следует подходить ответственно. Лечебная тактика зависит от возраста больного, вида патологии, наличия сопутствующих заболеваний. Поэтому не стоит заниматься самолечением, особенно если бронхит возникает у грудничка. Здоровья вам и вашему малышу!
Приложение В. Информация для пациентов
Причина заболевания – разнообразные вирусы, а также, реже, некоторые виды бактерий. Заболевание чаще развивается в период максимальной заболеваемости респираторными инфекциями (осенью, зимой и ранней весной).
Как заражаются инфекцией, вызывающей острый бронхит? Чаще всего инфекция попадает на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями.
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Признаки острого бронхита: острое начало с невысокой температурой (до 38?) (реже – температура достигает боле высоких цифр) кашлем, насморком. Кашель может появляться со 2-3 дня болезни. Обычно самочувствие ребенка практически не страдает, кашель длится в среднем 5-7 дней. У грудных детей при РС-вирусной инфекции и у старших – при аденовирусной – кашель может сохраняться до 2 недель. Кашель длительностью ?2 недель у школьников может свидетельствовать о коклюшной инфекции.
При обычном (необструктивном) бронхите не бывает затрудненного выдоха и свистящих хрипов в легких или свистящего дыхания, слышного на расстоянии.
Обследования: в большинстве случаев, дополнительных обследований, кроме осмотра педиатром, ребенку с острым бронхитом не требуется

Лечение: бронхит, в большинстве случаев, носит доброкачественный характер и не всегда требует назначения антибиотиков.
Давайте ребенку достаточное количество жидкости в виде теплого питья.
Антибиотики – не действуют на вирусы (основную причину ОРВИ). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Если вашему ребенку назначен антибиотик, следует строго выполнять назначенный режим и соблюдать длительность лечение, предписанную врачом.
При бронхите следует придерживаться правил лечения, гигиены и профилактики, рекомендованных для острой респираторной инфекции (см. КР «Острая респираторная инфекция у детей»),
– ребенок длительное время отказывается от питья
– вы видите изменения в поведении: раздражительность, необычная сонливость со снижением реакции на попытки контакта с ребенком
– у ребенка имеется затруднение дыхания, шумное дыхание, учащение дыхания, втяжение межреберных промежутков, яремной ямки (места, расположенного спереди между шеей и грудью)
– у ребенка судороги на фоне повышенной температуры

– у ребенка бред на фоне повышенной температуры
– повышенная температура тела (более 38,4-38,5?C) сохраняется более 3 дней
– у ребенка кашель, длящийся более 10-14 дней без улучшения
Особенности лечения обструктивного бронхита у детей
В некоторых случаях возможна терапия острого бронхита в домашних условиях, однако есть чёткие показания, при которых заболевание следует лечить в стационаре. К ним относятся:
- тяжёлые формы болезни с признаками интоксикации;
- бронхиты на фоне сопутствующих патологий (врождённые аномалии лёгких, заболевания крови, сердечно-сосудистой или нервной системы);
- осложнённые формы патологии (с сильным обструктивным синдромом или трудно отделяемой мокротой);
- возраст ребёнка до года;
- бронхиолит;
- часто повторяющиеся бронхиты.
Лечение детей с острым бронхитом включает в себя:
- Медикаментозную терапию.
- Коррекцию образа жизни и питания. Рацион детей с бронхитом должен быть полноценным, насыщенным витаминами. Обязательно присутствие в нём фруктов и овощей.
- Создание оптимального климата в помещении. Необходимо регулярно проветривать комнату.
- Исключение всех возможных аллергенов.
Учитывая то, что в 90% случаев причиной бронхита является вирусная инфекция, терапию целесообразно начинать с противовирусных препаратов. В этих целях в педиатрии используются иммуномодуляторы, такие как Арбидол, Интерферон, Гропринозин. Однако есть чёткие показания, при которых обязательно назначение антибиотика:
- возраст ребёнка до 6 месяцев;
- осложнённое течение бронхита (с тяжёлой интоксикацией, обструкцией);
- родовые травмы;
- недоношенность;
- гипотрофия (малый вес);
- обострение других хронических заболеваний на фоне острого бронхита (отит, тонзиллит, синусит);
- присоединение бактериальной инфекции.
-
Не рекомендовано применение при остром бронхите у детей антигистаминных препаратов, электропроцедур в связи с отсутствием доказательств их эффективности [1,2].
(Сила рекомендации 1; уровень доказательности C)
-
Не рекомендовано применение горчичников, жгучих пластырей, банок в связи с тем, что вред от их применения существенно превышает возможную пользу[1,2].
-
Не рекомендована антибактериальная терапия при остром бронхите (вирусном, неосложненном) [1,2,4,5,6,7,8,9,10].
(Сила рекомендации 1; уровень доказательности A)
Предлагаемый протокол лечения включает необходимые и достаточные назначения. Дополнительные средства назначают только при наличии показаний [1,2].
-
Острый бронхит (вирусный) обычно не требует госпитализации, рекомендованы:
-
Обильное питье (теплое питье) до 100 мл/кг в сутки;
-
Дренаж грудной клетки, стимуляция кашлевого рефлекса при его снижении, дыхательная гимнастика в периоде реконвалесценции [1,2].
-
Рекомендовано рассмотреть назначение противокашлевого средства центрального действия в отдельных случаях коротким курсом при сухом мучительном болезненном кашле при отсутствии хрипов в легких и других признаков бронхообструкции [1,2].
(Сила рекомендации 2; уровень доказательности C)
Не требуется
Прежде всего, родители должны помнить о том, что ни в коем случае недопустимо заниматься самолечением. Как подчеркивает педиатр Е.Комаровский, маленькому ребенку при бронхите может навредить не только бесконтрольный прием медикаментозных препаратов, но и неправильное применение домашних процедур.
Госпитализация проводится в тех случаях, когда острый бронхит протекает в осложненной форме (при наличии одышки, высокой температуры, затруднениях при приеме пищи и воды). В домашних условиях при лечении простого бронхита ребенок должен находиться в постели, если у него высокая температура. Как только она нормализуется, ребенку необходимы прогулки на свежем воздухе.
Нужно часто поить теплым чаем, компотом (потребление жидкости должно быть увеличено в 1.5 раза по сравнению с обычным). Это способствует разжижению мокроты и выведению ее из бронхов. Для питья можно готовить травяные чаи (липовый, мятный). Полезно пить щелочную минеральную воду, которая поможет уменьшить вязкость мокроты. Грудного ребенка как можно чаще прикладывают к груди, дополнительно поят водой.
Тепловые процедуры (ингаляции, горчичники, ванночки для согревания ног, растирание грудной клетки) можно проводить только при отсутствии повышенной температуры тела.
Противовирусные препараты, такие как арбидол, анаферон, гриппферон, интерферон, при остром бронхите врач назначает с учетом возраста и веса ребенка.
Антибиотики при бронхите оказывают эффективное действие только в том случае, когда заболевание имеет бактериальную природу. Их назначают, когда густая мокрота окрашена в желто-зеленый цвет, при этом наблюдается высокая температура, затрудненное дыхание, симптомы интоксикации организма (тошнота, сильная головная боль, слабость, нарушение сна).
О наличии бактериального процесса можно говорить, если симптомы заболевания не ослабевают в течение 10 дней после начала противовирусного лечения. Антибиотики необходимы, если у ребенка возникает бронхиолит и существует угроза перехода его в пневмонию. Обычно детям назначаются азитромицин, зиннат, супракс, сумамед.

Средства от кашля. Применяются препараты следующих видов:
- отхаркивающие (пертуссин, экстракт корня солодки, отвары некоторых трав);
- средства, разжижающие мокроту, такие как бромгексин, лазолван, либексин.
Для разжижения мокроты при бронхите и кашле используют препарат Флуифорт, хорошо зарекомендовавший себя в лечении детей. Выпускается в форме сиропа, который удобно давать ребенку, а приятный вкус нравится даже малышам. Основное действующее вещество в составе сиропа – карбоцистеина лизиновая соль, она помогает разжижать и выводить мокроту из легких.
Предупреждение: Малышам до 2 лет давать отхаркивающие средства ни в коем случае нельзя. Их прием усилит приступ кашля. Разжиженная мокрота может попасть в дыхательные пути и в легкие, что приведет к еще более серьезным осложнениям.
Жаропонижающие средства. Применяются панадол (парацетамол), нурофен (ибупрофен), ибуклин в виде таблеток, суспензий, свечей – в формах, удобных для детей любого возраста.
Антигистаминные препараты (зиртек – для детей старше 6 месяцев, эриус – с 1 года, кларитин – с 2 лет). Они используются при лечении аллергического бронхита у детей.
Препараты для ингаляции. Используются при обструктивном остром бронхите. Процедуры проводятся с использованием специального ингалятора. Применяются такие средства, как сальбутамол, атровент.
В качестве дополнительных процедур назначаются массаж грудной клетки, лечебная дыхательная гимнастика, физиотерапевтическое лечение (ультрафиолетовое облучение, электрофорез). Процедуры не проводятся в период обострения болезни.
Так как в подавляющем большинстве случаев бронхит возникает вследствие ОРВИ, то лечат проявления этого заболевания (см. «ОРВИ»). Назначают противовирусные препараты, снижают температуру тела, лечат насморк и т. д., в зависимости от симптомов, возникших у больного.
Если после нормализации температуры на 3-5-й день болезни вновь возникла лихорадка или температура держится больше 5 дней, значит, присоединилась бактериальная инфекция. Это требует назначения антибиотиков, каких конкретно – на усмотрение врача.
I. Отхаркивающие средства.
Ведущим в лечении бронхитов будет назначение отхаркивающих средств. Основная задача – перевести сухой кашель во влажный, иными словами, добиться отхождения мокроты. Потому что мокрота, застаиваясь в легких, поддерживает воспалительный процесс в бронхах.
Самое лучшее отхаркивающее и разжижающее мокроту средство – это вода. Мокрота должна с чего-то образовываться, и сколько не пей отхаркивающих лекарств, без воды ничего не выйдет. Поэтому нужно, чтобы больной как можно больше пил жидкости. Для этого подойдет минеральная вода, чай с лимоном, фиточаи общеукрепляющего и витаминизирующего действия, компоты и морсы. Можно использовать и соки, но их лучше разбавлять водой 1:1.
В начале болезни кашель сухой. При этом хорошо помогает настой алтея, мукалтин, жженый сахар, корень солодки (сироп, отвар или грудной эликсир), пертуссин, нашатырно-анисовые капли. Неплохо помогает сухая микстура от кашля.
В дальнейшем кашель смягчается, отхаркивается мокрота. Для улучшения отхождения мокроты назначаются грудные сборы, микстуры с содержанием йодида калия, хлорида аммония, натрия бензоата, отхаркивающих трав. Также применяют специальные препараты: лазолван, амброксол, амброгексал, амбробене, эреспал, бромгексин и др.
Подробно лечение кашля описано в главе «Кашель». Однако из-за большого выбора средств, предлагаемых для лечения бронхита, лучше всего выбор препаратов, снимающих кашель, доверить врачу.

II. Ингаляции.
Хорошо успокаивают кашель.
При бронхите хорошо помогают следующие ингаляции:
- Настой сосновых, тополевых или березовых почек. Заваривают 1 ч. л. почек 200 мл кипятка.
- Настои и отвары трав, обладающих противовоспалительным и успокаивающим действием: шалфей, эвкалипт, мята, календула, ромашка.
- Паровые ингаляции отваром картофеля в мундире.
III. Отвлекающие процедуры.
Горчичники на область грудной клетки или горчичные «носочки» при отсутствии аллергической реакции на горчицу.
Горчичные обертывания. Проводят при отсутствии аллергии на горчицу. Взять 2 ст. л. горчицы, 2 ст. л. муки, 2 ст. л. растительного масла, 4 ст. л. воды, смешать до образования однородной массы. Подогреть до температуры 38 °С, нанести равномерным слоем на марлю или хлопчатобумажную ткань размером с грудную клетку ребенка.
Лучше всего использовать двухслойную ткань, наподобие конверта, приготовленную смесь поместить между слоями. Обернуть грудь малыша, не затрагивая область сердца. Поверх ткани положить слой целлофана или компрессной бумаги, а после – шерстяной платок или вату Уложить ребенка под теплое одеяло на 20-30 минут.
Теплые масляные обертывания. Если есть аллергия на горчицу, лучше сделать ребенку масляные обертывания. Их проводят аналогично горчичным обертываниям, только вместо смеси, содержащей горчицу, используют растительное масло, подогретое до 37,5-38 °С.
Согласно клиническим рекомендациям, в которых дается подробное описание о том, как проводится терапия острого бронхита, для устранения неблагоприятных симптомов применяется целый спектр различных лекарственных средств.
Для лечения острого бронхита назначают:
-
Противокашлевые и отхаркивающие препараты. Они помогают делать мокроту более жидкой и улучшать ее отхождение. «Амброксол», «Лазолван», «Флавамед», «Синекод», «Гиделикс» помогут устранить кашель, и нормализуют дыхание. Назначаются обычно на 7-10 дней, 2-3 раза в сутки. Дозировку и кратность выбирает лечащий врач с учетом возраста и состояния ребенка.
-
Жаропонижающие. Применяются при достижении температуры показателей выше 38 градусов. Назначаются лекарственные средства на основе парацетамола. При длительном приеме могут вызывать побочные неблагоприятные действия.
-
Противовирусные. Могут назначаться в виде свечей, капель в нос или таблеток. Для активизации местного иммунитета применяется интерферон. Препарат выпускается в виде назальных капель или аэрозоля.
-
Антибиотики. Обычно применяются препараты широкого спектра действия. Наиболее эффективно назначать антибиотики только после проведения бакпосева мокроты на определение чувствительности к ним. Наиболее часто применяются: «Супракс», препараты цефалоспорина, «Сумамед», «Флемоксин солютаб» и другие. Курсовую дозу и длительность приема выбирает лечащий врач с учетом тяжести болезни.
-
Бронхолитики. Применяются при обструктивном варианте острого бронхита для устранения обструкции. Препараты на основе сальбутамола быстро снимают бронхиальный спазм и улучшают дыхание. Комбинированное средство «Беродуал» помогает справиться даже с самой тяжелой обструкцией.
-
Гормоны. Применяются только при аллергическом варианте бронхита. Назначаются обычно в ингаляциях. Системный прием может способствовать появлению побочных действий. При назначении гормональной терапии рекомендуется регулярно проводить спирометрию для оценки функций дыхания.
-
Теплое обильное питье. Способствует более быстрому удалению токсинов из организма. В качестве напитков отлично подойдут фруктовые и ягодные компоты, а также морсы и отвары. За сутки малыш должен получать не менее литра жидкости. Грудничков рекомендуется допаивать кипяченой водой.
-
Перкуссионный массаж. Легкие постукивающие и вибрационные движения по грудной клетке улучшают отхождение мокроты и улучшают дыхание. Можно выполнять массаж, когда ребенок лежит на кровати с опущенной головой. Такое положение способствует лучшему отхаркиванию мокроты и уменьшению кашля.
-
Дыхательная гимнастика. Улучшает дыхание и способствует уменьшению бронхиальной обструкции. Рекомендуется к проведению ежедневно. Длительность упражнений составляет 10-15 минут.
Общее описание
Профилактика
Чтобы предупредить развитие острого инфекционного бронхита необходимо тщательно и своевременно лечить предшествующие заболевания (ОРЗ, грипп, ринит), тогда инфекция не распространится вниз к бронхам.

При первых признаках недомогания нужно дать ребенку витамин C и обратиться к врачу.
Хронический бронхит, вызванный воздействием физических и химических веществ (сигаретным дымом, газами, пылью), предупредить несложно. Достаточно следить за чистотой воздуха, которым дышит ребенок.
Если же заболевание вызвано реакцией на аллергены, то необходимо изменить обстановку, провести элиминационные мероприятия.
В некоторых случаях может потребоваться смена места жительства, учебы.
Воспалительные заболевания дыхательных путей в детском возрасте – явление не редкое. При своевременном обнаружении симптомов острого бронхита у детей, лечение более эффективно.
Комплексный подход в терапии позволяет воздействовать на патологический процесс сразу с нескольких сторон, поэтому выздоровление наступает в течение 1,5-2 недель.
Мне нравится!
Первичная профилактика болезни сводится к выполнению следующих правил:
- Отказ от вредных привычек и в первую очередь от табакокурения и приема алкоголя.
- Избегание видов деятельности, которые связаны с вдыханием вредных паров свинца, алюминия, хлоридов.
- Избавление от источников хронической инфекции.
- Избегание низких температур.
- Укрепление иммунитета: рациональное питание, закаливание, соблюдение режима труда и отдыха, дозирование физических нагрузок.
- Сезонная вакцинация от гриппа.
- Частое проветривание жилых помещений.
- Прогулки на свежем воздухе.
При возникновении первых симптомов болезни, необходимо обращаться к терапевту. Именно он выполняет все диагностические мероприятия и назначает лечение. Возможно, что терапевт направит больного к более узким специалистам таким как: пульмонолог, инфекционист, аллерголог.
Бронхит
– это воспаление бронхов различной этиологии. Имеется несколько форм бронхитов: острый простой бронхит, острый обструктивный бронхит, бронхиолит, рецидивирующий бронхит, хронический бронхит, хронический бронхиолит.
Главными критериями в постановке диагноза бронхит являются
: кашель, наличие диффузных сухих и разнокалиберных влажных хрипов; на рентгенограмме – отсутствие очаговых и инфильтративных изменений в легочной ткани, в то же время может быть двусторонние усиление легочного рисунка и расширение корней легких. Рассмотрим подробнее причины, симптомы и лечение острого простого бронхита у детей.
Из симптоматических средств при густой, трудно отделяемой мокроте назначают отхаркивающие: йодистый калий, соду, ипекакуану, термопсис: при обильной мокроте-усиливающие бронхиальную перистальтику и дезинфицирующие: хлористый аммоний, скипидар, гваякол; при спазмах-эфедрин.
При обострении нужно осуществить антибиотикотерапию (наибольший эффект наблюдается при назначении сульфаниламидов).
К мерам профилактики бронхита у детей относятся:
- вакцинация ребенка от вирусных патологий;
- обеспечение в комнате увлажненного воздуха;
- борьба с пассивным курением;
- проведение влажной уборки.
Для того, чтобы предупредить развитие заболевания, следует помнить о соблюдении следующих профилактических мер:
-
Укрепляйте иммунитет малыша. Активные прогулки на свежем воздухе и полноценное питание, обогащенное витаминами и микроэлементами, позволит улучшить работу иммунной системы.
-
Пролечивайте хронические заболевания. Частые обострения гайморита или отита, в конечном итоге, способствуют развитию у ребенка воспаления бронхов. Своевременное лечение верхних дыхательных путей поможет предотвратить бронхит в дальнейшем.
-
Используйте специальные увлажнители. Слишком сухой воздух в жилых помещениях вызывает пересыхание слизистых оболочек и даже может способствовать развитию бронхита. Увлажнители помогают создать правильную влажность и микроклимат в комнате. Такие устройства просто необходимы всем малышам, страдающим заболеваниями бронхов.
-
Избегайте чрезмерного истощения и переутомления ребенка. Ослабленный детский организм просто не способен противостоять инфекциям. Правильный режим дня и полноценный сон позволит улучшить работу иммунной системы и предотвратить болезнь.
При качественно подобранном лечении острый бронхит полностью излечивается. Спустя пару недель малыши становятся здоровыми и более активными. Своевременно проведенная терапия позволяет справиться с болезнью в короткие сроки.
Подробнее об остром бронхите, смотрите в передаче доктора Комаровского.
Профилактика респираторных инфекций (активная иммунизация против вакциноуправляемых вирусных инфекций, а также против пневмококковой и гемофильной инфекций), борьба с загрязнением воздуха, с пассивным курением.
Патогенез хронического бронхита

Острый бронхит в большинстве случаев является проявлением респираторно-вирусной инфекции, наиболее часто его вызывают вирус парагриппа, а также рино-, РС-, корона-, метапневмо– и бокавирусы.
- Около 10% бронхитов у детей старше 5 лет, особенно в осенний период, связаны с инфекцией Мycoplasma Chlamydia trachomatis может вызывать бронхит у детей первых месяцев жизни, Chlamydophila pneumoniae – у подростков. Реже бактериальная этиология может быть обусловлена Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis.
Бактериальный трахеобронхит осложняет стенозы гортани и как первичное заболевание у детей наблюдается крайне редко.
Особую группу составляют аспирационные бронхиты, связанные с привычной аспирацией пищи у детей грудного и раннего возраста, этиопатогенез которых обусловлен не только агрессивным физико-химическим действием аспирата, но и смешанной кишечной флорой [2].
Формирование хронического бронхита связано с недостаточностью местных иммунных реакций (нарушается функция мукоцилиарного транспорта, снижаются синтез сурфактанта, гуморальная и клеточная защита). Бронхообструкция при хроническом бронхите способна быть обратимой и необратимой. Обратимая бронхообструкция вызывается спазмом бронхов и повышенной продукцией слизи секреторными железами дыхательных путей.
В патогенезе
заболевания ведущее значение приобретают нарушения очистительной, секреторной и защитной функций бронхов. Несомненна роль инфекции и таких факторов внешней среды, как воздействие на слизистую оболочку бронхиального дерева критических температур вдыхаемого воздуха, его запыленности и загазованности, в поддержании патологического процесса.
Невозможно выделить определяющее воздействие какой-либо одной причины на любое звено патогенетического процесса. Под влиянием вдыхаемых с атмосферным воздухом частиц и веществ возникают и прогрессируют структурные изменения в слизистом слое бронхиального дерева, которые приводят к увеличению количества бронхиальной слизи, ухудшению ее эвакуации из бронхиального дерева, нарушаются процессы сопротивляемости бронхогенной инфекции.
Как в любом длительно текущем патологическом процессе, вначале отмечается гиперфункция защитных реакций организма, затем постепенно наблюдается их угасание. Избыточное количество бронхиальной слизи, ухудшение ее реологических свойств в совокупности с ухудшением эвакуаторной функции мерцательного эпителия способствуют созданию условий для замедления эвакуации слизи из бронхиального дерева, особенно его нижних отделов.
Защитные механизмы в мелких бронхах менее эффективны по сравнению с крупными бронхами. Происходит обтурация части бронхиол бронхиальной слизью. Доказаны изменения местного иммунитета, что способствует присоединению или активизации ранее существовавшей бронхогенной микробной флоры. Распространение инфекции и воспалительного процесса внутрь стенки бронха приводит к прогрессированию бронхита и перибронхита, в результате чего формируется деформирующий бронхит.
Выделяют два клинико-функциональных варианта течения хронического бронхита. Первый, наиболее частый вариант (3/4 случаев), когда, при длительном течении болезни, не развиваются признаки ДН. При этом показатели ЖЕЛ соответствуют возрастной норме.
Второй вариант течения хронического бронхита – более неблагоприятный, с развитием обструктивного синдрома, который подтверждается спирографически и увеличением бронхиального сопротивления.
Формированию хронической бронхиальной обструкции способствует постепенное снижение эластических свойств легких, играющих ведущую роль в механизме выдоха. Длительно текущий хронический обструктивный бронхит всегда сопровождается, а точнее осложняется, эмфиземой легких. В формировании последней при хроническом бронхите принимают участие обструкция бронхов, артериальная гипоксемия, нарушения активности сурфактанта.
Хроническая обструкция бронхов всегда осложняется ДН с артериальной гипоксемией. Главным фактором, определяющим данный процесс, является неравномерность вентиляции, т. е. с возникновением гиповентилируемых или невентилируемых зон. В невентилируемых участках легочной ткани кровь не оксигенируется. Увеличение объема невентилируемой легочной ткани по мере прогрессирования процесса усугубляет гипоксемию, которая приводит к изменению функции внешнего дыхания со смещением дыхания в инспираторную сторону.
Данное обстоятельство имеет ряд компенсаторных преимуществ: уменьшение бронхиального сопротивления и повышение эластической отдачи легких для преодоления возросшего бронхиального сопротивления на выдохе. Увеличивается нагрузка на мышечный аппарат, участвующий в акте дыхания, истощение которого усугубляет процессы гиповентиляции. Формируется гиперкапния и ухудшается артериальная гипоксемия.
Закономерным исходом хронического обструктивного бронхита является формирование прекапиллярной легочной гипертензии, что в конечном итоге приводит к гипертрофии и дилатации ПЖ, его декомпенсации и прогрессированию правожелудочковой сердечной недостаточности.
1.3 Эпидемиология
Заболеваемость острым бронхитом в России составляет в среднем 75-250 на 1000 детей в год, т.е. на 2 порядка выше, чем пневмонией. Наиболее часто у детей бронхит встречается в возрастной категории 1-3 года. Бронхиты на фоне острой респираторной вирусной инфекции (ОРВИ), в т.ч. повторные, наблюдаются особенно часто у детей до 6 лет в зонах промышленного и бытового (пассивное курение, печи, плиты) загрязнения воздуха, что может быть связано с бронхиальной гиперреактивностью (БГР) [1,2].
Как лечится детей?
Если подобрано правильное лечение ребенка, то от острого бронхита можно избавиться за 2 недели. Но при этом у детей в возрасте до двух лет какое-то время может сохраняться остаточный кашель.
Базовое лечение от трех лет включает в себя:
- обильное теплое питье (чай, молоко, вода, компот и другая привычная для ребенка жидкость);
- правильно организованное питание с обилием свежих овощей и фруктов. Исключена тяжелая жирная и жареная пища;
- поддержание в комнате необходимого уровня влажности (не менее 60%). Это предупреждает высыхание слизистых оболочек дыхательной системы;
- регулярное проветривание помещения, где находится больной ребенок;
- прием жаропонижающих препаратов при температуре свыше 38°С;
- антибиотикотерапия при обнаружении бактериальной инфекции;
- прием противокашлевых и отхаркивающих лекарств;
- ингаляции.
Если бронхит мучает ребенка грудного возраста, то рекомендуется периодически переворачивать его с одного бока на другой. Это простое действие стимулирует кашлевой рефлекс, необходимый для нормального отхождения и разжижения мокроты.
В качестве дополнительного лечения для детей в возрасте от двух лет можно использовать банки, горчичники и ножные ванны. Также полезно смазывать грудь малыша мазями с разогревающим эффектом. Однако все эти процедуры можно проводить только при отсутствии повышенной температуры тела.
1.4 Кодирование по МКБ-10
Острый бронхит (J20)
J20.0 – Острый бронхит, вызванный Mycoplasma pneumoniae
J20.1 – Острый бронхит, вызванный Haemophilus influenzae [палочкой Афанасьева-Пфейффера]

J20.2 – Острый бронхит, вызванный стрептококком
J20.3 – Острый бронхит, вызванный вирусом Коксаки
J20.4 – Острый бронхит, вызванный вирусом парагриппа
J20.5 – Острый бронхит, вызванный респираторным синцитиальным вирусом
J20.6 – Острый бронхит, вызванный риновирусом
J20.7 – Острый бронхит, вызванный эховирусом
J20.8 – Острый бронхит, вызванный другими уточненными агентами
J20.9 – Острый бронхит неуточненный
Бронхиолит
- Острый бронхит — это стремительно возникающие воспалительные процессы в бронхиальном дереве, которые при должном лечении быстро устраняются, а функции дыхания восстанавливаются в полном объёме. Острый бронхит, в свою очередь, делится на:
- простой — не сопровождается симптомами непроходимости респираторных путей и считается самой распространённой формой болезни у малышей до трёх лет;

Для обструктивного бронхита характерно сужение просвета бронхов
- обструктивный — характеризуется сочетанием воспаления и закупорки дыхательных путей за счёт отёков, повышенного отделения слизи или возникновения бронхоспазмов. Чаще встречается в раннем возрасте;
- бронхиолит — вариация острого обструктивного воспаления бронхов. Отличается распространением отёка на тонкие бронхи и бронхиолы. Чаще диагностируется у младенцев и представляет серьёзную угрозу для их жизни;
- простой — не сопровождается симптомами непроходимости респираторных путей и считается самой распространённой формой болезни у малышей до трёх лет;
- Рецидивирующий бронхит характеризуется повторением воспалений — не меньше трёх в течение года. Протекает в простой или обструктивной форме.
- Хронический — на первый план выступают постоянное повышенное продуцирование слизи и нарушения в лёгочной и бронхиальной тканях. Влажный кашель проявляется не меньше 2 раз в год на протяжении двух лет, продолжается по несколько месяцев.
Ещё одна классификация основана на факторе, который спровоцировал появление болезни. Так, в зависимости от причины развития воспаления бронхиты могут быть:
- вирусными — возбудителями являются вирусы гриппа и парагриппа, цитомегаловирусы, аденовирусы, респираторно-синцитиальные вирусы, энтеровирусы и т. д.;

Пыльца растений — один из факторов, провоцирующих развитие аллергического бронхита у детей
- аллергическими (атопическими или астматическими) — токсические испарения, домашняя пыль (результат деятельности пылевых клещей), пыльца, шерсть домашних животных;
- бактериальными — различные штаммы стафилококков, пневмококков, стрептококков.
Конечно, истинную причину возникновения заболевания могут показать лишь лабораторные исследования. Однако существует ряд характерных признаков, которые помогают дифференцировать разные формы бронхитов, вызванные вирусами, бактериями или аллергическими агентами.
При рецидивирующем бронхите у детей проводят дополнительные методы обследования, назначают консультацию аллерголога-иммунолога. Если у ребенка частые бронхиты, могут подозревать или наличие пороков дыхательной системы.
Противоаллергические препараты (супрастин, кларитин, тавегил, диазолин и др.) также прописывает врач, причем с большой осторожностью. Причина в том, что эти лекарства сильно «сушат» слизистые, а при обструкции кашель и так сухой. Поэтому насколько они будут полезны в данных, конкретных обстоятельствах, определить сможет только врач.
Воспаление слизистой оболочки бронхов или бронхит, одно из самых часто встречающихся заболеваний верхних дыхательных путей. Чаще всего встречается бронхит у детей от 3-х до 8 лет, частота заболеваемости в этом возрасте связана с особенностями строения верхних дыхательных путей и не до конца сформировавшимся иммунитетом.
У детей бронхит, как правило, протекает в острой форме и возникает на фоне вирусного заражения верхних дыхательных путей, откуда инфекция попадает в бронхи, вызывает воспаление слизистой оболочки, раздражает рецепторы слизистой и провоцирует сильный сухой кашель и боль в груди.

Лечение острого бронхита у детей занимает около 2-х недель и не требует госпитализации, но если заболевание не лечить, оно может перейти в хроническую форму и стать причиной пневмонии или бронхиальной астмы.
Острый бронхит у детей развивается через несколько дней после вирусной инфекции или переохлаждения, симптомы заболевания похожи на обычное ОРВИ – ребенок кашляет, жалуется на боль в голе, заложенность носа, головную боль и боль в груди при кашле и дыхании.
Простой острый бронхит обычно протекает достаточно легко, температура тела не повышается выше 37-38 градусов, общее состояние больного остается удовлетворительным, а основное неудобство причиняется постоянный сухой кашель. При своевременном лечении и нормальном течении болезни, через несколько дней кашель становится влажным, у детей нормализуется общее состояние, но полностью кашель проходит через 10-14 дней.
Хронический бронхит
Хронический бронхит у маленьких детей развивается редко, это диагноз считается доказанным при наличии 2-3 обострений заболевания в год, на протяжении 2-х лет. Промежуточной формой между острым и хроническим бронхитом, отечественные педиатры считают рецидивирующий бронхит. В отличие от хронического, при такой форме заболевания отсутствуют необратимые изменения в бронхах и дыхательной системе в целом и возможно полное излечение больного.
При этой форме болезни, из-за отсутствия соответствующего лечения, ослабления иммунитета, неблагоприятного влияния окружающей среды, частых вирусных инфекций и других предрасполагающих факторов, течение острого бронхита затягивается, ребенок не может полностью выздороветь и избавиться от кашля и других симптомов бронхита.
Хронический бронхит у детей до 3-х лет чаще всего возникает на фоне первичной патологии легких или дыхательной системы – при пороках развития легких и бронхов, при цилиарной дискенизии, хронической аспирации пищевыми массами, муковисцидозе, иммунодефицитных состояниях, склерозе легких, у недоношенных детей, подключенных к ИВЛ и в других подобных случаях.
Понять, что у ребенка развился хронический бронхит легко, симптомы заболевания не отличаются от острого бронхита, но кашель продолжается в течение нескольких недель, мокрота становится гнойной – белого или зеленого цвета, с неприятным запахом. При аускультации грудной клетки слышны постоянные шумы и хрипы. У маленьких детей симптомы заболевания сопровождаются одышкой и постепенной деформацией грудной клетки — она может приобрести бочкообразную форму.
Если при бронхите значительное скопление слизи вызвало закупорку бронхов, кашель стал хриплым, а дыхание «свистит», то состояние ребенка уже довольно тяжелое и требует неотложного лечения.
Первоочередная задача — восстановить проходимость бронхов
1. Попытайтесь успокоиться сами и успокойте малыша
, так как при возбуждении дыхательная недостаточность усиливается. Можно применить подходящие по возрасту седативные средства.
2. Не отказывайтесь от госпитализации, в больнице ребенку помогут!
- Сделают ингаляцию
с помощью небулайзера или ультразвукового ингалятора Эффективно и быстро купируют обструкцию смесью с сальбутамолом и глюкокортикоидными гормонами. Возможно применение минеральной воды, щелочного содового раствора, эфирных масел и лекарственных трав (если нет аллергии), препаратов для разрежения мокроты. До 2-х лет ингаляции применяют только в тех случаях, когда ребенок не боится прибора, не плачет и не вырывается из рук. - Дадут «подышать» увлажненным кислородом.
- При выраженном обезвоживании и интоксикации
назначат инфузионную терапию с внутривенным введением бронходилаторов. - Проведут лечебную терапию
по базовой схеме с применением антибиотиков, отхаркивающих, антигистаминных, жаропонижающих, иммуностимулирующих и противовирусных препаратов, физиотерапии и вибромассажа.
Важно! Антибиотики назначают только при бактериальном происхождении инфекции. При обструкции по причине аллергии или вируса применение антибиотиков противопоказано.
Режим, гигиена, диета, обильное питье и дополнительные действия родителей — дыхательная гимнастика, вибрационный массаж для облегчения отхождения слизи, компрессы — такие же, как при остром бронхите.
Полезным будет дополнительное проведение постурального массажа — поколачивания по спинке ребенка по утрам. Малыша укладывают на животик (голова должна быть ниже ножек) и постукивают ребрами ладоней, сложенных лодочкой, около 10 минут. Затем ребенку нужно откашляться.
Кроме того, разрешено гулять по часу в день, одеваясь по погоде
, подальше от дорог (чтобы не дышать пылью и выхлопными газами) и мест, где играет много детей (чтобы не спровоцировать излишнее возбуждение).
Ребенок становится вялым, раздражительным, дыхание усиливается, появляются сухие хрипы, общее состояние ухудшается, возможно проявление лихорадки. Сильного повышения температуры обычно нет. При возникновении признаков острого бронхиолита требуется немедленное участие врача и квалифицированное лечение.
Первые признаки острого обструктивного бронхита – сухой кашель и насморк, которые сильнее проявляются ночью. Скоро сухой кашель сменяется влажным, появляется мокрота. Эта форма заболевания сопровождается отеком бронхов, тяжелым дыханием и может привести к осложнениям.
Признаки обструктивного бронхита развиваются быстро и достаточно своеобразны, что позволяют ускорить диагностику:
- начало кашля по ночам, часто после длительных прогулок и общения с другими детьми;
- изменение поведения. Дети младшего возраста плачут, плохо спят, капризничают, раздражительны;
- затрудненное, клокочущее дыхание, хрипы, которые можно услышать даже на расстоянии. Напряжение при дыхании, выдох с усилием;
- влажный кашель, мокрота;
- тахикардия как следствие затрудненного дыхания, возможна синюшность кожи.
Лечение обструктивной формы заболевания нельзя откладывать, необходим визит врача и строгое соблюдение предписаний.
Своевременное обращение к врачу и грамотно подобранное лечение является основой для выздоровления. Точное следование лечебному процессу сведет вероятность осложнения к минимуму. Уберечь ребенка от всех заболеваний невозможно. И диагностика бронхита у малыша не является поводом для паники.
Бронхит – это воспалительное заболевание бронхов инфекционной (чаще) или токсической этиологии. Признаки бронхита у детей могут быть явными или стертыми, в зависимости от общего состояния здоровья ребенка.
Часто бронхиты развиваются как исход респираторных инфекций верхних дыхательных путей, например, острого ринита, ларингита или трахеита. В этом случае их начало может пройти незаметно, что способствует быстрому распространению болезни.
Важно! Вовремя распознать бронхит – значит предотвратить серьезные легочные осложнения.
Нормальная бронхиальная трубка Воспаленная бронхиальная трубка
Признаки бронхита у ребенка зависят от формы заболевания: легкой, средней тяжести, тяжелой.
- шум и свист при дыхании;
- удлиненный выдох;
- отказ от еды;
- беспокойство и страх;
- экспираторная одышка (затруднен выдох);
- учащенное дыхание.
Как лечить?
Лечение острого бронхита у детей проводится амбулаторно и только под контролем врача педиатра. Простой не осложненный бронхит лечится дома, не требуя применения антибиотиков или назначения внутримышечных инъекций, но только врач может оценить состояние больного и назначить адекватное лечение. Особое внимание требует лечение острого бронхита у детей до года – у них очень быстро развивается одышка и дыхательная недостаточность, поэтому врачи рекомендуют госпитализацию.
Лечение детей старше 3-х лет не представляет особой трудности, простой острый бронхит полностью проходит за 2-3 недели, при хорошем уходе и соблюдении врачебных рекомендаций.
- Режим – постельный и полупостельный режим в первые дни болезни – пока не нормализуется температура тела и общее состояние ребенка,
- Диета – при бронхите рекомендуется легкоусвояемая пища, больше молочных продуктов, свежих фруктов и овощей. Если у ребенка нет аппетита, не стоит настаивать на приеме пищи, он должен есть столько, сколько хочет, самостоятельно выбирая продукты питания.
- Обильное питье – для снижения температуры тела, выведения токсинов из организма и для пополнения водного баланса в организме ребенку необходимо обильное теплое питье – молоко, чай, компот, морс, отвар шиповника или брусники, теплая минеральная вода без газа.
- Полоскание горла – при вирусных инфекциях полоскание горла помогает уменьшить воспаление миндалин и удалить возбудителей из организма – полоскать горло можно содо-солевым раствором, настоем ромашки, шалфея или сбором трав.
- Отхаркивающие препараты — для облегчения откашливания при бронхите применяют муколитики – сироп солодки, настой термопсиса, девятисила, бромгексин, доктор мом, амбробене и другие, они разжижают мокроту и облегчают ее удаление из бронхов.
- Ингаляции – одно из самых эффективных средств при сухом навязчивом кашле, они смягчают и увлажняют дыхательные пути, уменьшают раздражение, успокаивают кашель и действуют как отхаркивающее – для ингаляции можно использовать специальные приборы – небулайзеры или просто дышать горячим паром над настоем лечебных трав или отварной картошки.
- Согревающие мази и компрессы — при болях в груди, длительном мучительном кашле хорошо помогает растирание грудной клетки согревающими мазями или жиром. Для лечения детей старше 3-х лет можно использовать горчичники или компрессы на грудную клетку. Применяя растирания, горчичники или намазывая ребенка мазью, область сердца нужно оставлять открытой.
- Вибрационный массаж — при лечении бронхита вибрационный массаж оказывает выраженное лечебное воздействие. Он помогает очищать бронхи и альвеолы от слизи, способствует восстановлению нормального дыхания и ускоряет выздоровление. Такой массаж может делать детский массажист или родители ребенка, для этого нужно аккуратно и легко постукивать по спинке малыша, создавая вибрацию пальцами или ребром ладони. Массаж не должен вызвать болевых ощущений, сеанс массажа занимает от 2-3 минут до 15.
- При необходимости ребенку назначают жаропонижающие средства – детский панадол, парацетамол, ибупрофен или свечи с этими лекарственными средствами.
- При заложенности носа у маленьких детей желательно не использовать сосудосуживающие препараты – необходимо несколько раз в день промывать носовые ходы и закапывать туда Аквамарис, физраствор или грудное молоко. Носовое содержимое можно отсасывать с помощью отсоса или маленькой грушей. Детям старше года при насморке назначают Називин, Длянос, санорин или другие подобные средства. Все эти препараты не должны применяться больше 3-х дней подряд.
- Противокашлевые средства – назначаются только в крайних случаях, так как они подавляют активность кашлевого центра в мозгу, мешая очищению бронхов и затягивая процесс выздоровления. Препараты на основе кодеина, глауцина, либексина назначают в случае сильных, мучительных приступов кашля, мешающих ребенку нормально есть или спать и вызывающих сильное истощение больного.
- Антибиотики – назначение антибиотиков при обычном простом бронхите не целесообразно – чаще всего источником заражения являются вирусы, а не бактерии. Антибиотики показаны в случае осложнения бронхита, появления гнойной мокроты или общего снижения иммунитета. Препараты выбора в этом случае – ампициллин, амоксициллин или сумамед. Лечение антибиотиками должно проводиться только по назначению и под контролем врача. При назначении антибиотиков нельзя забывать о возможном развитии дисбактериоза и обязательно начать прием таких препаратов, как линекс, хилкфорте, бифидум бактерин и другие.
Бронхит возникает при воспалении оболочки бронхов, вызванной вирусами или бактериями. У грудничков — как осложнение ОРВИ или заболеваний верхних дыхательных путей. Проявляется в первую очередь кашлем — сначала сухим, потом влажным.
Ставить диагноз и назначать лечение должен педиатр. В чем оно состоит, и чем еще могут помочь ребенку родители?
Что назначит врач
3. При необходимости — антибиотики с широким спектром действия
. Назначают их с осторожностью, при подозрении на бактериальное происхождение инфекции и малышам до полугода — для предупреждения пневмонии. В остальных случаях, по мнению известного педиатра Е. Комаровского, они не уменьшают, а увеличивают риск различных осложнений — аллергии, дисбактериоза и формирования устойчивости микроорганизмов к препарату.

4. Сиропы с парацетамолом, снижающие воспаление и жар
— при повышенной температуре.
5. Препараты для повышения иммунитета и борьбы с вирусами
— витамин С, эхинацею, Бронхомунал, Афлубин, Умкалор, Анаферон, средства с интерфероном.
Аптечные препараты нужно давать по графику в одно и то же время суток. Не следует смешивать несколько средств — заведите дневничок и отмечайте прием всех лекарств.
- Проведение ингаляций с помощью специально предназначенных устройств
— парового, масляного ингалятора или небулайзера. Для процедур используется физрраствор, минеральная вода, содовый раствор, эфирные масла. - Пропаривание ножек и растирание их согревающими мазями
— если нет температуры и аллергии. - Теплые компрессы с подсолнечным маслом
на спинку и правую часть груди. Ставятся вечером при отсутствии температуры. - Вибрационный массаж грудной клетки
. Назначается при появлении влажного кашля, не применяется в остром периоде заболевания и при лихорадке. Ребенка укладывают на животик так, чтобы голова была ниже ножек. Кожу поглаживают, а затем поколачивают снизу вверх в направлении к позвоночнику в течение 8-10 минут. После процедуры ребенок должен откашляться, поэтому совсем маленьким детям массаж делать нельзя. - Младенцев почаще переворачивать с одной стороны на другую
— это вызовет движение мокроты и рефлекторный кашель. - Дыхательная гимнастика
: «надувайте воздушные шарики» и «задувайте свечи».
В период обострения рецидивирующего бронхита лечение проводится амбулаторно, но под постоянным контролем лечащего педиатра.
В комплекс мер по устранению болезни входит:
- постельный режим при оптимальной температуре и влажности помещения (t° – 18-22°С, влажность – 60-70%);
- после спада повышенной температуры тела обязательны регулярные прогулки на свежем воздухе;
- полноценное питание с обилием продуктов, богатых на витамины;
- прием отхаркивающих препаратов (например, Пертуссин, сироп из корня алтея);
- ингаляции с содо-солевой и щелочной водой, настоем шалфея или ромашки;
- при угрозе развития осложнений заболевания назначается терапия антибактериальными препаратами;
- использование горчичников, банок, перцового пластыря, разогревающих мазей.
В период ремиссии ребенка нужно регулярно показывать педиатру и пульмонологу. Для эффективного лечения рецидивирующего бронхита следует:
- соблюдать режим дня;
- делать утреннюю зарядку и ходить на занятия ЛФК;
- совершать длительные прогулки на свежем отдыхе с активными играми;
- записаться на плавание, в туристический кружок или заняться лыжным спортом;
- раз в год посещать специальные оздоровительные пансионаты для детей с заболеваниями дыхательной системы.
При неправильном подходе или пренебрежении лечением у ребенка может трансформироваться в хроническую стадию или бронхиальную астму.
Лечение хронической стадии направлено, прежде всего, на устранение очага воспаления и возникшей обструкции. Для этого используются:
- антибактериальная терапия, которая подбирается с учетом чувствительности к определенным медикаментам выявленной в мокроте патогенной флоры;
- отхаркивающие и муколитические средства;
- ингаляции;
- прием витаминов В, С, никотиновой кислоты.
Чтобы избавить ребенка от заболевания, необходимо установить точную причину аллергической реакции. Для облегчения состояния при аллергическом бронхите детям назначают антигистаминные (предпочтительно третьего поколения), отхаркивающие и противовоспалительные препараты.

Для повышения сопротивляемости детского организма при данной форме бронхита полезно:
- закаливание;
- солнечные ванны;
- лечебная дыхательная гимнастика;
- галотерапия (лечение климатом с повышенным содержанием соли);
- гипокситерапия (лечение горным воздухом с низким содержанием кислорода).
Если обструктивный , то лечение должно осуществляться исключительно в стационаре. Детям возрастом от трех лет можно проводить терапию и в домашних условиях, но только при отсутствии подозрений на пневмонию, сильной интоксикации организма и острой дыхательной недостаточности.
В комплекс мер по лечению среди всего прочего входит прием препаратов:
- бронхолитических;
- противокашлевых;
- противовоспалительных;
- антигистаминных;
- антибактериальных;
- спазмолитических.
Положительное действие оказывает специальный лечебный дренажный и постуральный массажи. Их родители вполне могут выполнять самостоятельно в домашних условиях. Детям дошкольного возраста такие процедуры помогут быстрее избавиться от кашля и скопившейся в бронхах мокроты. Для ребят школьного возраста массажи рекомендовано сочетать с дыхательными упражнениями.
В первую очередь акцентирую ваше внимание на том, что нельзя заниматься самолечением. Родителям обязательно нужно обратиться к врачу, который даст рекомендации, исходя из причины заболевания. Лечение назначается и в зависимости от возраста больного, и от особенностей течения болезни. Например, не все острые бронхиты нуждаются в терапии антибиотиками. Такие меры, в основном, нужны только при угрозе перехода бактериальной инфекции в пневмонию. Однако, определить это может только врач.
2.1 Жалобы и анамнез
Острый бронхит (вирусный) – наблюдается преимущественно у детей дошкольного и школьного возраста. Его характеризует острое начало с субфебрильной (реже фебрильной) температурой, катаральными симптомами (кашлем, ринитом). Кашель может появляться со 2-3 дня болезни. Клинические признаки бронхиальной обструкции (экспираторная одышка, свистящие хрипы, свистящее дыхание) отсутствуют.
Бронхит, вызванный Mycoplasma pneumoniae. Возможна стойкая фебрильная температура в отсутствие токсикоза, покраснение конъюнктив («сухой конъюнктивит» с обычно скудными другими катаральными явлениями). Нередки признаки обструкции. Без лечения температура и хрипы могут сохраняться до 2 недель.
Хламидийный бронхит, вызванный trachomatis, наблюдается у детей в возрасте 2-4 месяцев при интранатальном заражении от матери. Состояние нарушается мало, температура обычно нормальная, кашель усиливается в течение 2-4 недель, иногда приступообразный «коклюшеподобный», но без реприз. Одышка выражена умеренно.
В пользу хламидийной инфекции говорят признаки урогенитальной патологии у матери, упорный конъюнктивит на 1-м месяце жизни ребенка.

Хламидийный бронхит, вызванный pneumoniae, у подростков диагностируется редко, иногда протекает с бронхообструкцией. Клиническая картина его может сопровождаться фарингитом и лимфаденитом, однако она изучена недостаточно из-за сложностей этиологической диагностики.
Острый бронхит с синдромом бронхиальной обструкции: повторные эпизоды синдрома бронхиальной обструкции наблюдаются достаточно часто – на фоне очередной респираторной инфекции и требуют исключения у пациента бронхиальной астмы. Они, как правило, сопровождаются свистящими хрипами и удлинением выдоха, которые появляются уже в 1-2 день болезни.
ЧДД редко превышает 60 в 1 минуту, диспноэ может быть не выражено, но иногда его признаком является беспокойство ребенка, смена позы в поисках наиболее удобной. Не редко оксигенация не снижается. Кашель малопродуктивный, температура умеренная. Общее состояние при этом обычно остается удовлетворительным [1,2,4].
2.2 Физикальное обследование
-
При остром бронхите рекомендуется оценка общего состояния ребенка, характера кашля, проведение осмотра грудной клетки (обратить внимание на западение межреберных промежутков и яремной ямки на вдохе, участие вспомогательной мускулатуры в акте дыхания); перкуссия и аускультация легких, оценка состояния верхних дыхательных путей, подсчет частоты дыхания и сердечных сокращений. Кроме того, рекомендуется проведение общего стандартного осмотра ребенка [1,2].
- (Сила рекомендации 1; уровень доказательности
Дифференциальная диагностика
Дифференциальную диагностику простого острого бронхита необходимо проводить с рядом нозологических заболеваний.
1.
При пневмонии отмечаются выраженные симптомы интоксикации, асимметрия физикальных данных, очаговая симптоматика и характерные рентгенологические изменения.
2.
Наличие инородного тела бронха можнс заподозрить при длительном заболевании, протекающем более 2-х недель.
Простой хронический бронхит – болезнь класса X (Болезни органов дыхания), входит в блок J40-J47 Хронические болезни нижних дыхательных путей, имеет код заболевания: J41.0.
БРОНХИТ ХРОНИЧЕСКИЙ – диффузное прогрессирующее воспаление бронхов, не связанное с локальным или генерализованным поражением легких и проявляющееся кашлем. О хроническом характере процесса принято говорить, если кашель продолжается не менее 3 мес в 1 году в течение 2 лет подряд. Хронический бронхит-самая распространенная форма хронических неспецифических заболеваний легких (ХНЗЛ), имеющая тенденцию к учащению.
Этиология, патогенез. Заболевание связано с длительным раздражением бронхов различными вредными факторами (курение, вдыхание воздуха, загрязненного пылью, дымом, окисью углерода, сернистым ангидридом, окислами азота и другими химическими соединениями) и рецидивирующей респираторной инфекцией (главная роль принадлежит респираторным вирусам, палочке Пфейффера, пневмококкам), реже возникает при муковисцидозе , альфа(один)-антитрипсиновой недостаточности.
Предрасполагающие факторы -хронические воспалительные и нагноительные процессы в легких, хронические очаги инфекции в верхних дыхательных путях, снижение реактивности организма, наследственные факторы. К основным патогенетическим механизмам относятся гипертрофия и гиперфункция бронхиальных желез с усилением секреции слизи, относительным уменьшением серозной секреции, изменением состава секреции – значительным увеличением в нем кислых мукополисахаридов, что повышает вязкость мокроты.
В этих условиях реснитчатый эпителий не обеспечивает опорожнения бронхиального дерева и обычного в норме обновления всего слоя секрета (опорожнение бронхов происходит лишь при кашле). Длительная гиперфункция приводит к истощению мукоцилиарного аппарата бронхов, дистрофии и атрофии эпителия. Нарушение дренажной функции бронхов способствует возникновению бронхогенной инфекции, активность и рецидивы которой в значительной степени зависят от местного иммунитета бронхов и развития вторичной иммунологической недостаточности.
Тяжелое проявление болезни – развитие бронхиальной обструкции в связи с гиперплазией эпителия слизистых желез, отеком и воспалительной инфильтрацией бронхиальной стенки, фиброзными изменениями стенки со стенозированием или облитерацией бронхов, обтурацией бронхов избытком вязкого бронхиального секрета, бронхоспазмом и экспираторным коллапсом стенок трахеи и бронхов.
Обструкция мелких бронхов приводит к перерастяжению альвеол на выдохе и нарушению эластических структур альвеолярных стенок, а также появлению гиповентилируемых и полностью невентилируемых зон, функционирующих как артериовенозный шунт; в связи с тем что проходящая через них кровь не оксигенируется, развивается артериальная гипоксемия.
В ответ на альвеолярную гипоксию наступает спазм легочных артериол с повышением общего легочного и легочно-артериолярного сопротивления; возникает прекапиллярная легочная гипертензия. Хроническая гипоксемия ведет к полицитемии и повышению вязкости крови, сопровождается метаболическим ацидозом, еще более усиливающим вазоконстрикцию в малом круге кровообращения.
Воспалительная инфильтрация, в крупных бронхах поверхностная, в средних и мелких бронхах, а также бронхиолах может быть глубокой с развитием эрозий, изъязвлений и формированием мезо- и панбронхита. Фаза ремиссии характеризуется уменьшением воспаления в целом, значительным уменьшением экссудации, пролиферацией соединительной ткани и эпителия, особенно при изъязвлении слизистой оболочки.
Симптомы, течение. Начало постепенное. Первым симптомом является кашель по утрам с отделением слизистой мокроты. Постепенно кашель начинает возникать и ночью и днем, усиливаясь в холодную погоду, с годами становится постоянным. Количество мокроты увеличивается, она становится слизисто-гнойной или гнойной.
Появляется и прогрессирует одышка. Выделяют 4 формы хронического бронхита. При простой, неосложненной форме бронхит протекает с выделением слизистой мокроты без бронхиальной обструкции. При гнойном бронхите постоянно или периодически выделяется гнойная мокрота, но бронхиальная обструкция не выражена.
Типичны частые обострения, особенно в периоды холодной сырой погоды: усиливаются кашель и одышка, увеличивается количество мокроты, появляются недомогание, пот по ночам, быстрая утомляемость. Температура тела нормальная или субфебрильная, могут определяться жесткое дыхание и сухие хрипы над всей поверхностью легких. Лейкоцитарная формула и СОЭ чаще остаются нормальными;
макроскопическое, цитологическое, биохимическое. Так, при выраженном обострении обнаруживают гнойный характер мокроты, преимущественно нейтрофильные лейкоциты, повышение содержания кислых мукополисахаридов и волокон ДНК усиливающих вязкость мокроты, снижение содержания лизоцима и т. д. Обострения хронического бронхита сопровождаются нарастающими расстройствами функции дыхания, а при наличии легочной гипертензии – и расстройствами кровообращения.
Значительную помощь в распознавании хронического бронхита оказывает бронхоскопия, при которой визуально оценивают эндобронхиальные проявления воспалительного процесса (катаральный, гнойный, атрофический, гипертрофический, геморрагический, фибринозно-язвенный эндобронхит) и его выраженность (но только до уровня субсегментарных бронхов).
Бронхоскопия позволяет произвести биопсию слизистой оболочки и гистологически уточнить характер поражения, а также выявить трахеобронхиальную гипотоническую дискинезию (увеличение подвижности стенок трахеи и бронхов во время дыхания вплоть до экспираторного спадения стенок трахеи и главных бронхов) и статическую ретракцию (изменение конфигурации и уменьшение просветов трахеи и бронхов), которые могут осложнять хронический бронхит и быть одной из причин бронхиальной обструкции.
Однако при хроническом бронхите основное поражение локализуется чаще всего в более мелких ветвях бронхиального дерева; поэтому в диагностике хронического бронхита используют бронхо- и рентгенографию. На ранних стадиях хронического бронхита изменения на бронхограммах у большинства больных отсутствуют.

При длительно текущем хроническом бронхите на бронхограммах могут выявляться обрывы бронхов среднего калибра и отсутствие заполнения мелких разветвлений (вследствие обструкции), что создает картину “мертвого дерева”. В периферических отделах могут обнаружиться бронхоэктазы в виде заполненных контрастом мелких полостных образований диаметром до 5 мм, соединенных с мелкими бронхиальными ветвями.
Важными критериями диагноза, выбора адекватной терапии, определения ее эффективности и прогноза при хроническом бронхите служат симптомы нарушения бронхиальной проходимости (бронхиальной обструкции): 1) появление одышки при физической нагрузке и выходе из теплого помещения на холод; 2) выделение мокроты после длительного утомительного кашля; 3) наличие свистящих сухих хрипов на форсированном выдохе; 4) удлинение фазы выдоха;
5) данные методов функциональной диагностики. Улучшение показателей вентиляции и механики дыхания при использовании бронхолитических препаратов указывает на наличие бронхоспазма и обратимость нарушений бронхиальной проходимости. В позднем периоде болезни присоединяются нарушения вентиляционно-перфузионных соотношений, диффузионной способности легких, газового состава крови.
Нередко возникает необходимость дифференцировать хронический бронхит от хронической пневмонии, бронхиальной астмы, туберкулеза и рака легкого. В отличие от хронической пневмонии хронический бронхит – всегда диффузное заболевание с постепенным развитием распространенной бронхиальной обструкции и нередко эмфиземы, дыхательной недостаточности и легочной гипертензии (хронического легочного сердца);
рентгенологические изменения носят также диффузный характер: перибронхиальный склероз, повышение прозрачности легочных полей в связи с эмфиземой, расширение ветвей легочной артерии. От бронхиальной астмы хронический бронхит отличает отсутствие приступов удушья. Дифференциальный диагноз хронического бронхита и туберкулеза легких основан на наличии или отсутствии признаков туберкулезной интоксикации, микобактерий туберкулеза в мокроте, данных рентгенологического и бронхоскопического исследования, туберкулиновых проб.
Очень важно раннее распознавание рака легкого на фоне хронического бронхита. Надсадный кашель, кровохарканье, боль в грудной клетке являются признаками, подозрительными и отношении опухоли , и требуют срочного рентгенологического и бронхологического исследования больного; наиболее информативны при этом томография и бронхография. Необходимо цитологическое исследование мокроты и содержимого бронхов на антипичные клетки.
-
Острый бронхит с синдромом бронхиальной обструкции следует дифференцировать с бронхиальной астмой, так как на фоне острой респираторной инфекции у 80-90% больных бронхиальной астмой дошкольного возраста отмечается обострение заболевания, дифференциальная диагностика «вирусной» обструкции зачастую затруднена. Для астмы характерна приступообразность – внезапность появления обструкции, а также, у большинства больных, указание в анамнезе на развитие приступов в ответ на различные триггеры.
-
Кроме того, у детей, особенно до 5 лет причины бронхиальной обструкции и/или свистящих хрипов в легких достаточно разнообразны: врожденные и наследственные аномалии респираторного тракта (трахео- и бронхомаляция и другие пороки развития бронхиальной стенки, муковисцидоз, первичная цилиарная дискинезия, трахеопищеводные свищи), инородные тела, сосудистое кольцо, бронхолегочная дисплазия, гастроэзофагеальный рефлюкс и т.д.
-
Учитывая вышесказанное, при повторяющихся эпизодах обструкции ребенка следует направить на консультацию и дообследование, в первую очередь, к аллергологу-иммунологу при подозрении на бронхиальную астму (см. КР «Бронхиальная астма у детей») и к пульмонологу для исключения или подтверждения более редких причин бронхиальной обструкции.
