Оглавление
- 1 Причины отклонения от нормы
- 2 Общие сведения
- 3 Норма лейкоцитов в крови у детей в таблице
- 4 Почему повышаются лейкоциты в крови?
- 5 Подготовка к анализу
- 6 Расшифровка лейкоцитарной формулы
- 7 Симптомы лейкопении
- 8 Низкие лейкоциты в крови у ребенка
- 9 Полезные советы
- 10 Лечение
- 11 Опасность снижения содержания белых клеток крови
- 12 Профилактика
- 13 Симптомы лейкопении
- 14 Диагностика и норма лейкоцитов в крови
- 15 Возможные причины понижения
Причины отклонения от нормы
Итак, понижены лейкоциты в крови, что это значит? Есть специальный термин – лейкопения, он определяет низкий уровень лейкоцитов в крови. В основном, это свидетельство нарушения в работе костного мозга: его низкие репродуктивные показатели. В таком случае в организме присутствует некоторый сбой, при котором костный мозг угнетается и это становится следствием низкого числа лейкоцитов в крови.
Первичные причины понижения лейкоцитов в крови следующие:
- Врожденные болезни, угнетающие деятельность костного мозга. Такая ситуация протекает бессимптомно.
- Онкологическое заболевание костного мозга.
- Прохождение метастазов в костный мозг.
- Дефицит витамина В вызывает нарушение в процессе естественного деления клеток.
- ВИЧ-инфекции вызывают снижение всех важных процессов в крови человека, уменьшается уровень дифференциации иммунокомпетентных клеток.
- Аутоиммунные заболевания, лучевая болезнь.
https://www.youtube.com/watch?v=NddH9-bYgn8
К вторичным причинам падения лейкоцитов в крови можно отнести:
- Вирусные инфекции, распространяющиеся в лимфатических узлах. Такие действия снижают процесс размножения лейкоцитов, уменьшая в свою очередь их число.
- Переизбыток некоторых гормонов, разрушающих белые кровяные тельца. Такой процесс – есть следствие гиперфункции щитовидной железы.
- Заболевание печени, селезенки, спровоцированное определенной пищей.
- Аутоиммунные заболевания (ревматизм, красная волчанка).
Немаловажным фактором снижения уровня лейкоцитов в организме является постоянный прием лекарственных препаратов (анальгин, левометицин и пр.) Сильное снижение показателей происходит и при приеме препаратов, направленных на лечение онкологических заболеваний в химеотерапии. Даже в случае прекращения приема препаратов, требуется изменение рациона питания и проведение некоторого лечения.
Чтобы ответить на вопрос что является реальной причиной пониженных лейкоцитов, необходимо пройти полноценное обследование. Дело в том, что показатель лейкоцитов зависим от множества причин. Самые тривиальные из них – температура окружающей среды, рацион питания.
Лейкопения – это состояние, которое характеризуется низким уровнем лейкоцитов в крови
Если по результатам анализа содержание лейкоцитов в крови ниже нормы, то это патологическое состояние носит название лейкопения. Данное состояние связано с нарушением продуцирования лейкоцитов или ускоренным разрушением нейтрофилов.
О лейкопении у детей принято говорить, если концентрация белых телец составляет менее 4,5xx109/л.
Основные причины понижения уровня лейкоцитов в крови у детей:
- Корь
- Туберкулез
- Паротит
- Грипп
- Краснуха
- Малярия
- Аутоиммунные заболевания
- Сепсис
- Заболевания эндокринной системы
- Лучевая болезнь
Причинами низкого показателя у новорожденных могут быть следующие патологии: мегалобластическая и гипопластическая анемия, панцитопения. При приеме синтетических медпрепаратов также может отмечаться лейкопения.
Поэтому после установления причины будет назначено комплексное лечение, которое направлено на устранение заболевания.
Чтобы установить конкретную причину лейкопении, необходимо провести комплексное обследование не только с применением лабораторных, но и инструментальных методов диагностики.
Лейкопения может протекать в острой, хронической и рецидивирующей формах. При стойком снижении лейкоцитов увеличиваются лимфатические узлы, селезенка. Ребенок становится вялым, слабым и беспокойным, может жаловаться на головные боли.
Основных симптомов, которые характеризуют лейкопению, не существует. Выраженность симптоматики проявляется при снижении иммунитета на фоне присоединения инфекционного процесса.
В этом случае характерными признаками являются:
- Повышение температуры тела
- Головные боли
- Тахикардия
- Осиплость голоса
- Истощение организма
- Кровоточивость десен
- Озноб

Если снижение лейкоцитов произошло на фоне химиотерапии, то появляется лихорадка, геморрагический синдром. Наблюдается бледность кожных покровов, разбитость, слабость.
Особенности лечения
Лечение лейкопении должно быть комплексным и включать в себя как медикаментозные, так и народные средства
Медикаментозное лечение направлено на увеличение выработки лейкоцитов. Врач может назначить прием Пентоксила, Лейкогена, Метилурацила и др. Эти препараты повышают регенеративные процессы и восстанавливают функции иммунной системы.
Также в лечении лейкопении используют препараты, которые активизируют клетки костного мозга, в результате чего запускается процесс деления белых телец. Такими препаратами являются Филграстим, Сарграмостим, Ленограстим.
Для повышения иммунитета и укрепления организма применяют БАДы и другие дополнительные лекарства. Препараты для выработки лейкоцитов в основном не имеют противопоказаний, поэтому их можно использовать при любых формах лейкопении. Однако необходимо строго соблюдать указанную врачом дозировку и сдавать анализ крови, чтобы определить эффективность лечения.
При симптомах инфекции используют антибактериальные препараты. Курс лечения антибиотиками составляет 7 дней. Врач назначает препарат с учетом состояния больного и по результатам лабораторного анализа.
В рационе должно присутствовать мясо, бобовые, молочные продукты, крупы, грецкие орехи. Жирную рыбу и мясо употреблять не рекомендуется. Во время приготовления блюд не использовать специи и приправы.
Помимо медикаментозного лечения, повысить уровень лейкоцитов можно в домашних условиях. Народные рецепты при лейкопении следует применять в качестве вспомогательной терапии, но не как основной.
Популярные рецепты для повышения лейкоцитов:
- Отвар травы полыни. Столовую ложку сухой травы измельчить и залить 100 мл кипятка. Оставить настаиваться на 3-4 часа. Далее процедить через марлю и принимать утром и вечером по чайной ложке. Каждый день рекомендуется готовить свежий отвар.
- Овсяный отвар. Взять 50 г неочищенного овса и залить 100 мл воды. Емкость поставить на медленный огонь на 5-6 минут. Затем дать отвару настояться в течение 3-4 часов. Полученный отвар давать детям перед едой по чайной ложке.
- Чай на основе шиповника. Для приготовления целебного напитка необходимо залить горсть плодов шиповника стаканом кипятка и плотно закрыть термос. Оставить в таком виде на сутки. Принимать внутрь можно каждый день. Если нет аллергии на мед, то его можно добавить в напиток.
- Алоэ с медом. Листья алоэ разрезать на полоски и добавить маленькую ложку меда. Оставить в темном месте на сутки. За это время алоэ пустит сок. Его разводят в стакане воды и дают детям по чайной ложке 1 раз в сутки.
При использовании средств нетрадиционной медицины необходимо проконсультироваться с педиатром.
Лейкопения – это опасное состояние, которое может спровоцировать развитие серьезных осложнений у ребенка
Если понижение лейкоцитов наблюдается продолжительное время, то на фоне этого могут возникнуть осложнения:
- Анемия. На фоне понижения белых телец снижается количество и других клеток крови – эритроцитов и гемоглобина. В результате чего развивается анемия.
- Тромбоцитопения. При лейкопении может возникнуть тромбоцитопения – снижение количества тромбоцитов. В этом случае у пациента появляются кровотечения.
- Пневмония. Дети с пониженным количеством белых клеток крови чаще болеют пневмонией и другими инфекционными заболеваниями легких.
- Стоматит.
- Абсцесс печени. На летальный исход может повлиять попадание инфекции в печень, что может привести к абсцессу.
- Агранулоцитоз. Для агранулоцитоза характерно появление язв и некротизация тканей. Развивается патология на фоне общего снижения лейкоцитов и в результатах анализа наблюдается низкая концентрация гранулоцитов.
- Алейкия. При алейкии наблюдается глубокое поражение костного мозга. Для данной патологии характерно значительное уменьшение уровня лейкоцитов в крови или их полное отсутствие.
При лейкопении у больного сильно ослабевает иммунная система, поэтому организм чаще подвержен различным инфекционным заболеваниям. Кроме этого, существенно увеличивается риск развития онкологических заболеваний.
Во избежание развития опасных состояний, которые могут возникнуть при снижении уровня лейкоцитов, необходимо своевременно сдавать анализы и проходить обследование.
Чтобы не допустить развитие возможных осложнений, следует своевременно проходить медицинское обследование. Детям до года анализы назначают чаще. Профилактические осмотры ежегодно проводят детям школьного возраста. Это позволяет не только выявить возможные отклонения, но и определить состояние здоровья.
Профилактика лейкопении заключается в правильном и сбалансированном питании. Также следует избегать контакта с больными людьми, повышать иммунитет. Все это поможет предупредить развитие лейкопении.
Снижение лейкоцитов в крови может быть обусловлено различными причинами, при этом на начальной стадии определенных симптомов может не наблюдаться. Избежать развития серьезных патологий поможет плановый профилактический осмотр.
Заметили ошибку? Выделите ее и нажмите Ctrl Enter, чтобы сообщить нам.
Превышение показателей может говорить о том, что в организме ребенка начался воспалительный процесс. По результату анализа на лейкоциты специалисты определяют, с каким заболеванием борется организм. Однако не всегда повышенный уровень белых клеток значит, что ребенок болен. У новорожденных и детей постарше достаточно часто показатели бесцветных элементов крови увеличены вследствие физиологических факторов.
Детский организм очень восприимчив к изменениям в окружающей среде, поэтому даже незначительные перемены способны привести к активизации защитных процессов. Повышение уровня лейкоцитов, не связанное с проблемами со здоровьем — это физиологический лейкоцитоз. К нему приводят следующие факторы:

Эмоциональный всплеск. Стрессовая ситуация воспринимается организмом как угроза жизни. В ответ на нее запускается выработка иммунных клеток и повышаются лейкоциты.- Физическое напряжение. Во время активных игр ребенок теряет много энергии. Кровь циркулирует быстрее, и процессы кроветворения проходят в ускоренном режиме.
- Резкая смена температуры. Состав крови может измениться как при перегревании, так и при переохлаждении.
- Принятие пищи. Особенно чувствителен организм к еде, имеющей животную природу (мясо, рыба, яйца).
- Менструации. У девочек-подростков наблюдается лейкоцитоз перед и во время менструаций.
- Ультрафиолетовое облучение. Поднять уровень лейкоцитов способен даже яркий солнечный свет.
- Рентген, флюорографическое обследование.
Общие сведения
Отвечая на вопрос — зачем нужны лейкоциты в крови у ребёнка, следует обратиться к основной их роли. Механизм защитной функции реализуется по средствам их проникновения в межклеточное пространство ткани, в которой развивается патологический процесс или воспалительная реакция в результате проникновения инфекционного агента.
Следует отметить, что защитная функция лейкоцитов в организме ребенка реализуется по тем же механизмам, что и взрослых. Стабильное отклонение показателя от нормы, как в большую, так и в меньшую сторону, является сигналом о необходимости дополнительного обследования.
Часто у родителей возникает вопрос — что влияет на количество лейкоцитов? В первую очередь на показатель оказывает влияние активно прогрессирующее инфекционное заражение организма ребёнка, аутоиммунные заболевания, а также онкологические патологии.
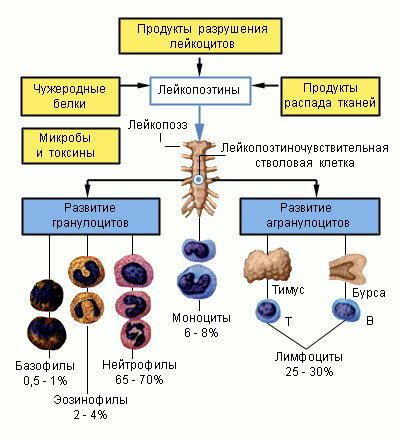
Виды лейкоцитов
В настоящее время принято различать 5 основных групп:
- нейтрофилы – реализуют фагоцитоз и нетоз небольших чужеродных тел, а также вырабатывают антимикробные пептиды;
- лимфоциты – способны активно синтезировать антитела, за счёт чего обеспечивается гуморальный иммунитет у человека;
- моноциты – крупнейшие клетки, способные уничтожать большие по размеру патогенные микроорганизмы и вирусы;
- эозинофилы – проникают из кровеносного русла непосредственно в место воспаления, где нейтрализуют по средствам фагоцитоза мелкие частицы. Кроме того, они принимают участие в аллергической реакции;
- базофилы – запускают механизм немедленной аллергической реакции в организме человека.
При проведении общего анализа крови без лейкоцитарной формулы определяется лишь общий уровень лейкоцитов, не позволяющий оценить количество всех видов клеток по отдельности. Для наиболее точного лабораторного исследования дополнительно анализируется лейкоцитарная формула. Результат анализа позволяет дифференцировать аллергическую реакцию от воспалительной, установить этиологию воспаления (бактериальное, вирусное), а также определять тяжесть заболевания.
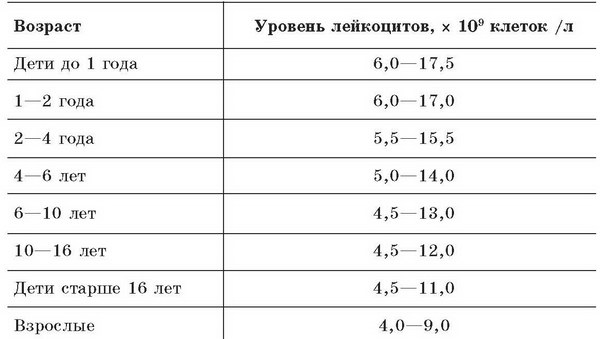
Норма лейкоцитов в крови у детей в таблице
Не стоит сравнивать показатели крови у ребенка с анализом взрослого. По мере роста малыша (от рождения и до 10 лет) количество лейкоцитов значительно изменяется. Нормальные возрастные показатели лейкоцитов (х109/л):
- 1 день — 8,5 – 24,5;
- 1 месяц — 6,5 – 13,8;
- 6 месяцев — 5,5 – 12,5;
- до 1 года — 6,0 – 12,0;
- 1-4 года — 6,1 – 12,0;
- 4-10 лет — 5,2 – 11,4;
- от 10 лет — 4,5 – 10,0.
Физиологически изменяется и соотношение лейкоцитарной формулы (определяется в %):
- палочкоядерные: у новорожденных — 1 – 17; в 1 месяц – 1 год — 0,5 – 4,0; старше — 0,5 – 5,0;
- сегментоядерные: у новорожденных — 45 – 80; до 1 года — 15 – 45;, до 6 лет — 25 – 60; до 12 лет — 35 – 65;
- эозинофилы: у новорожденных — 0,5 – 6,0, далее 1 – 4;
- базофилы: в любой возрастной группе 0 – 1;
- моноциты: в любом возрасте 4 – 8;
- лимфоциты: у новорожденных — 12 – 36; 1 месяц — 49 – 76; 6 месяцев — 42 – 74; 1 год — 38 – 72; 1 – 6 лет — 26 – 60, старше — 24 – 54.
Иногда для уточнения диагноза и выяснения фактора, спровоцировавшего лейкоцитоз, важно зафиксировать отклонение определенных видов лейкоцитов. Поэтому нередко наравне с определением общего количества лейкоцитов в детской крови проводится подсчет лейкоцитарной формулы.
В зависимости от возраста ребенка изменяется норма лейкоцитов. В ходе исследования крови определяют, сколько в процентном соотношении составляет каждый тип белых кровяных телец от их общего числа. В результатах анализа может быть указано как общее число лейкоцитов, так и развернутая лейкоцитарная формула.
Таблица нормы лейкоцитов в крови у детей до года
| Возраст ребенка | Референсные значения, (х109/л) |
| новорожденные (от 1 до 3 дней) | мальчики – от 6,8 до 14,1 |
| девочки – от 8 до 14,3 | |
| от 4 до 7 дней | мальчики – от 8,3 до 13,3 |
| девочки – от 8,8 до 14,8 | |
| от 8 до 14 дней | мальчики – от 8,2 до 14,4 |
| девочки – от 8,4 до 15,4 | |
| от 15 до 30 дней | мальчики – от 7,4 до 14,6 |
| девочки – от 8,3 до 14,7 | |
| от 31 до 60 дней | мальчики – от 6,7 до 14,2 |
| девочки – от 7 до 15,1 | |
| от 61 до 180 дней | мальчики – от 6,9 до 15,7 |
| девочки – от 6,8 до 16 | |
| от 6 до 12 месяцев | мальчики – от 6,2 до 14,5 |
| девочки – от 6,4 до 15 |
Таким образом, пользуясь таблицей, можно определить, что норма лейкоцитов в крови у ребенка 1 года может варьировать в диапазоне 6,2–14,5 и 6,4–15 х 109 клеток/л у мальчиков и девочек соответственно. Повышенное содержание WBC у детей этого возраста обусловлено физиологическими особенностями, в дальнейшем число этих клеток постепенно снижается.
Существует пять видов лейкоцитов
Содержание белых кровяных телец у детей старшего возраста (х109/л):
- от 1 до 3 лет: 5,0–12,0;
- от 3 до 6 лет: 4,5–10,0;
- от 6 до 16 лет: 4,3–9,5.
Следовательно, норма лейкоцитов в крови у детей 5 лет может колебаться от 4,5 до 10 х 109 клеток/л.
Показатель лейкоцитов в крови у детей 7 лет в норме варьирует в пределах 4,3–9,5 х 109 клеток/л. На это же значение следует ориентироваться у детей от 8 лет и старше.
Необходимо принимать во внимание, что референсные значения, принятые в разных лабораториях, могут отличаться. Поэтому данные для детей определенного возраста, например 2 лет или 4 лет, могут разниться.
Развернутая лейкоцитарная формула, норма у детей
| Показатель | Референсные значения, % |
| NEUT | до 1 года – 15–45 от 1 до 6 лет – 25–60 от 6 до 12 лет – 35–65 от 12 до 16 лет – 40–65 |
| LYMPH | до 1 года – 38–74 от 1 до 6 лет – 26–60 от 6 до 12 лет – 24–54 от 12 до 16 лет – 22–50 |
| MONO | до 1 года – 2–12 от 1 до 16 лет – 2–10 |
| BASO | от 0 до 1 |
| ЕО | до 12 лет – 0,5–7 от 12 до 16 лет – 0,5–6 |
| Показатель | Количество, *109/л |
| Норма лейкоцитов в крови у новорожденных детей (1-4 дня) | 10-30 |
| Норма у детей с 5 суток | 9-15 |
| 10 дней — 1 месяц | 8,5-14 |
| 6 месяцев | 5,5-12,5 |
| У детей до года | 8-12 |
| От 2 до 4 лет | 5,4-15,7 |
| С 3 лет до 5 лет | 5-12 |
| 7 лет — 10 лет | 4,5-10 |
| 12 лет — 15 лет | 4,3-9,5 |
Для детей до 1 года допускается уровень от 6 до 18.
Общий анализ крови отражает относительное и абсолютное содержание лейкоцитов в крови. Показатели числа всех пяти видов белых клеток составляют лейкоцитарную формулу.
READ Повышение лейкоцитов в мазке у женщин
Количество нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов указывается относительно общего числа иммунных клеток в литре крови.
При этом содержание белых клеток не обусловлено полом пациента и одинаково как для мужчин, так и для женщин.
При диагностике заболеваний учитываются отклонения от нормальных значений и относительного, и абсолютного содержания лейкоцитов.
Норма концентрации белых кровяных телец зависит от возраста пациента, для детей существуют свои допустимые значения.
| Категория пациентов | Нормальные значения (x109 ед/л) |
| Новорожденные (1 – 3 день жизни) | 7 – 32 |
| Дети до года | 6 – 18 |
| Дети до двух лет | 6 – 17 |
| Дети от 2 до 6 лет | 5 – 16 |
| Дети от 6 до 16 лет | 4 – 14 |
| Подростки от 16 до 21 года | 4 – 11 |
Если говорить о лейкоцитарной формуле для детей, то соотношение фракций лейкоцитов в крови ребенка отличается от показателей взрослого пациента.
Одинаковым остается только содержание базофилов, которое с возрастом не меняется и остается в пределах 1 %. Две фракции лейкоцитов – миелоциты и метамиелоциты – отсутствуют и у детей, и у взрослых.
| Фракция лейкоцитов | Категория пациентов | Нормальные значения (в %) |
| Нейтрофилы | Дети до года | 15 – 45 |
| Дети до 6 лет | 25 – 60 | |
| Дети до 12 лет | 35 – 65 | |
| Подростки до 16 лет | 40 – 65 | |
| Лимфоциты | Дети до года | 38 – 74 |
| Дети до 6 лет | 26 – 60 | |
| Дети до 12 лет | 24 – 54 | |
| Подростки до 16 лет | 22 – 50 | |
| Эозинофилы | Дети до 12 лет | 0,5 – 7 |
| Подростки до 16 лет | 0, 5 – 6 | |
| Моноциты | Дети до года | 2 – 12 |
| Дети от 1 до 16 лет | 2 – 10 |
Проводится общий анализ крови с лейкоцитарной формулой как при жалобах пациента, так и при плановом профилактическом обследовании.
Детям в возрасте до года назначают анализ крови раз в месяц. В обязательном порядке необходимо сдавать кровь накануне хирургического вмешательства любого уровня сложности или перед введением вакцины.
Данные об уровне лейкоцитов в крови у ребенка могут быть полезны в случае обострения хронических заболеваний, при внезапном снижении массы тела, затруднении дыхания, поносе.
READ Таблица нормы моноцитов в крови у детей
Например, когда белых кровяных телец много, то это называется лейкоцитоз, который может возникать на фоне:
- широкого спектра инфекционных и вирусных недугов;
- различных аллергических реакций;
- онкологических процессов;
- поражений костного мозга;
- гнойных и грибковых инфекций;
- воспалительных процессов – наиболее часто повышаются лейкоциты при аппендиците;
- заболеваний системы кроветворения;
- аутоиммунных и эндокринных недугов;
- аллергических реакций;
- паразитарной и гельминтной инвазии;
- обширных ожогов;
- хирургического удаления селезенки.
Несмотря на то что норма лейкоцитов у новорожденных повышена и это считается естественным состоянием, такое нарушение также может быть вызвано:
- широким спектром травм;
- различными инфекциями;
- высокой вязкостью крови;
- поражением костного мозга, на фоне чего выделяется большое количество белых кровяных телец.
Среди безобидных источников стоит выделить:
- нерациональное питание;
- физическую активность;
- длительный плач;
- сильные эмоции;
- влияние стресса;
- прием горячей ванны.
Когда лейкоциты у ребенка понижены – это лейкопения, которая в подавляющем большинстве случаев является следствием:
- иммунодефицитных состояний;
- сахарного диабета;
- аллергических реакций;
- инфекционных и вирусных патологий;
- продолжительной химиотерапии и радиотерапии;
- гиповитаминоза;
- гиперфункции селезенки;
- почечной недостаточности;
- сепсиса и лейкоза;
- малокровия;
- анафилактического шока;
- передозировки лекарственными веществами;
- перенесенным ранее хирургическим вмешательством;
- неправильного питания;
- проникновения в организм химических и токсических веществ.
Степени лейкопении
В любом случае очень важно вовремя обнаружить первопричину, чтобы предупредить развитие опасных осложнений.
У ребенка
Если лейкоциты в крови у ребенка понижены, что это значит? Для начала стоит убедиться, что норма лейкоцитов ребенка определена правильно. В первые годы жизни значения этого уровня сильно колеблются. Здоровым показателем белых телец у ребенка считаются следующие цифры: до года — 9,2 % – 13,8 %, в возрасте до 3-х лет – от 6% до 17%, а в период между 3 – 10 годами жизни – от 6,1% до 11,4%.
Если норма лейкоцитов у ребенка определена верно и анализ показал пониженный показатель лейкоцитов у вашего ребенка, стоит обратить внимание на возможное истощение организма, проблему с иммунодефицитом, угнетенное кроветворение, протекание аллергической реакций в острой форме.

Для ребенка особенно важно следить за соответствием нормы: уменьшение лейкоцитов в детском возрасте зачастую свидетельствует о первых признаках тяжелого заболевания – лейкоза. Также снижению лейкоцитов в крови может способствовать медикаментозная терапия.
У взрослого
Подобная ситуация наблюдается и в случае, если понижены лейкоциты в крови у взрослого. Норма количества лейкоцитов взрослого человека имеет более низкие границы, чем у детей — от 4% до 9%. Если результат анализ крови показал уровень 3,7 % – это сигнал для обследования, уровень 1,7% является уже поводом заподозрить серьезное заболевание крови.
Проявлением этого синдрома могут стать повышение температуры, быстрая утомляемость, головокружение, без объективных причин. Учащенное сердцебиение и появляющиеся головные боли – дают основание предполагать наличие лейкопении. Следующее за этим понижение иммунитета, приводит к частым простудным и вирусным заболеваниям.
Лейкоциты – это важные клетки крови, которые защищают организм от инфекций
Для определения возможных заболеваний в организме врач для начала направляет сдать общий анализ крови. Это один из информативных методов диагностики заболеваний на раннем этапе. Благодаря этому анализу можно определить количество всех клеток крови и при выявлении какого-либо отклонения вовремя назначить лечение.
Почему повышаются лейкоциты в крови?
Лейкоцитоз – это высокий уровень белых клеток в крови в у ребёнка или взрослого человека.
В случае если у ребёнка отмечаются стабильно высокий уровень лейкоцитов (до 11-13*109/л) следует немедленно провести дополнительную диагностику для выявления причины.
Повышенные лейкоциты в крови у ребёнка могут наблюдаться при:
- проникновении инфекционного агента и развитии заболевания вирусной или бактериальной природы;
- аутоиммунных патологиях;
- развитии злокачественного новообразования с распространением метастаз.
Следует отметить, что особого внимания медиков требует состояние повышенных лейкоцитов в крови у новорождённых детей. Данный факт обусловлен несформированным иммунитетом, и невозможностью младенца самостоятельно справиться даже с небольшим количеством условно-патогенных микроорганизмов.
Если у ребенка лейкоциты повышены в сравнении с возрастной нормой, диагностируется лейкоцитоз. Нельзя дать однозначный ответ, почему у ребенка фиксируется лейкоцитоз. Лейкоцитоз крови — лишь признак отклонения в организме, истинную причину которого можно выяснить только при анализе симптомов и оценке показателей крови. Нередко факторы, вызывающие лейкоцитоз в крови малыша, достаточно безобидны:
- Смена питания
Лейкоцитоз у новорожденных не всегда указывает на болезненное состояние, поэтому нормальные показатели лейкоцитов до 1 года столь вариабельны. Лейкоциты у малышей физиологически повышаются в период введения прикорма (при поступлении в организм новых, неизвестных белков), при переходе с грудного вскармливания на искусственное и даже при смене производителя детского питания. - Смена климата
Детский организм очень чувствителен. Поэтому даже на резкий приход холодов, установление жаркой погоды или длительное пребывание на солнце малыши реагируют незначительным лейкоцитозом. Радикальная смена климата (поезда в жаркие страны) вызывает длительные изменения состава крови. - Употребление большого количества продуктов животного происхождения
С мясом в детский организм попадают и чужеродные антитела. Поэтому у детей-любителей мяса фиксируется стойкий незначительный лейкоцитоз. - Прием некоторых лекарств
Воздействие лекарственных препаратов на кровь достаточно сложно. Некоторые из них (Бисептол) при длительном приеме провоцируют эозинофилию на фоне общего снижения лейкоцитов, а кортикостероиды вызывают стойкое повышение общего лейкоцитарного показателя. - Стрессовые ситуации
Любое волнение детский организм воспринимает как угрозу. Поэтому даже незначительный испуг или психологическое напряжение (невысказанные эмоции, проблемы в школе) повышают количество кровяных стражей. Однако изменения часто носят временный характер и исчезают без лечения спустя некоторое время после устранения психологического раздражителя. - Физические нагрузки
Не стоит беспокоиться, если у вашего чрезмерно подвижного малыша обнаруживается незначительный лейкоцитоз. Физические нагрузки заставляют весь организм, в том числе и кроветворную систему, работать в авральном режиме. - Предменструальное состояние
У девочек в подростковом возрасте нередко повышенные лейкоциты в крови отмечаются в предменструальный период. Это физиологическое отклонение не требует коррекции. Однако не стоит исключать и возможную беременность, если у девушки уже установился менструальный цикл.
Подготовка к анализу
К подготовке проведения анализа крови на уровень лейкоцитов у ребенка есть требование — исследование натощак. Время, которое должно пройти от последнего приема пищи — минимум 8 часов. За день до этого исключаем блюда, требующие продолжительное время переваривания и исключаем чрезмерную физическую активность.
Исследование уровня лейкоцитов выполняется из образца венозной крови. Для определения лейкоцитов, кровь у новорожденных берется через прокол головки или пятки. У младенцев и маленьких детей берут кровь из кончика пальца. Детям в возрасте 4-5 лет можно брать кровь на анализ из локтевой вены.
Уровень лейкоцитов колеблется в течение дня. У ребенка его повышение могут спровоцировать:
- физическая нагрузка (активные игры перед сдачей анализа);
- питание;
- пребывание на морозе.
Дабы исключить воздействие этих факторов, анализ крови сдают утром, желательно натощак.
Клеточный состав крови наиболее чувствителен ко всем внешним факторам, поэтому для получения максимально достоверных результатов необходимо правильно подготовить ребёнка к сдаче биоматериала. Правила подготовки:
- биоматериал сдаётся строго натощак, между последним приёмом пищи и процедурой сдачи должно пройти не менее 6 часов;
- необходимо поить малыша чистой негазированной водой. Это позволит снизить риск гемолиза в пробирке, а также значительно облегчит взятие биоматериала;
- ограничить физическое и эмоциональное перенапряжение, которое изменяет работу нервной и эндокринной системы.
Родители часто спрашивают — как берут кровь для общего анализа у детей? Для общего анализа крови и для подсчёта лейкоцитарной формулы подойдёт венозная (собирается из кубитальной вены на сгибе локтя, у новорождённых – из вены головы) или капиллярная кровь (берётся из безымянного пальца). Число белых кровяных клеток определяют методом проточной цитофлуориметрии. Срок исполнения для частных и государственных лабораторий не превышает 1 суток.
Расшифровка лейкоцитарной формулы
Врачи оценивают не только общее количество лейкоцитов и его повышение, но также и соотношение разных форм белых клеток крови, поскольку лейкоцитоз указывает на инфекцию, но без оценки лейкоцитарной формулы нельзя понять, о какой именно инфекции идет речь. На это делает акцент и популярный врач Комаровский.
К примеру, если эозинофилы и лейкоциты повышены у ребенка (такой результат анализа называют эозинофилией), это подскажет врачу, что нужно искать аллергию и обследовать малыша на наличие глистов. В ситуации, когда моноциты и лейкоциты повышены у ребенка (это называют моноцитозом), в первую очередь нужно исключить мононуклеоз.
| Нейтрофилез | Бактериальные инфекции Воспаления внутренних органов Онкопатология Применение иммуностимулирующих лекарств Прививка Кровопотеря |
| Моноцитоз | Лейкоз Неспецифический язвенный колит Ревматизм Инфекционный мононуклеоз Вирусные инфекции Заражение паразитами или простейшими Туберкулез Лимфогранулематоз |
| Высокие базофилы | Ветряная оспа Аллергическая реакция Гипофункция щитовидной железы Нефроз Язвенный колит Хронический лейкоз Прием гормональных лекарств Болезнь Ходжкина Анемия, вызванная гемолизом Спленэктомия |
| Эозинофилия | Аллергическая реакция Заражение паразитами Скарлатина Ревматизм Малярия Лейкоз Мононуклеоз Выздоровление после бактериальной инфекции |
| Лимфоцитоз | Вирусные инфекции Лейкозы Отравления Употребление некоторых лекарств |
Проявлением патологических изменений числа WBC являются: нарушение их образования в кроветворной ткани, количественные и качественных сдвиги лейкоцитов крови. Вызывать эти нарушения может первичное поражение клеток лейкоцитарного ряда в кровеносном русле и кроветворной ткани. В ответ на патологические процессы, протекающие в органах и тканях других систем, возникают вторичные изменения лейкоцитов.
У детей повышение уровня лейкоцитов в крови после физических нагрузок является нормой
Изменение числа WBC в сторону выше нормы называется лейкоцитозом, меньше референсных значений – лейкопенией.
Физиологическое увеличение числа лейкоцитов в крови у детей наблюдается в случаях поступления белых кровяных телец в кровеносное русло из кровяных депо. Обычно это происходит после приема пищи, при воздействии тепла или холода, на фоне стрессов, после физической нагрузки и во второй половине дня. Мобилизация костномозгового пула, перераспределение пристеночного и циркулирующего пулов нейтрофилов обеспечивают реактивный физиологический лейкоцитоз.
Число лейкоцитов увеличивается под действием факторов воспаления, некроза тканей, токсинов, инфекционных агентов или эндогенных токсинов при стимуляции лейкопоэза, поскольку в этих случаях увеличивается их образование в лимфоузлах и костном мозге. Лейкопению могут вызывать некоторые фармакологические и инфекционные агенты.

При значительном повышении количества лейкоцитов кровь становится более вязкой. Это может приводить к расстройствам зрения, увеличению артериального давления, появлению головной боли. Если число нейтрофильных белых кровяных телец понижается и становится меньше 1×1012/л, возрастает риск развития инфекций, и их течение становится более тяжелым. Примечательно то, что инфекцию в таких случаях могут провоцировать микробы, которые в обычном состоянии по отношению к организму неагрессивны.
Нейтрофилы
Повышенная концентрация NEUT, в особенности незрелых форм, в крови может быть следствием лейкозов, сильной кровопотери, отравления свинцом, ожогов, инфекций (сепсиса, менингита, ангины, пиелонефрита, пневмонии, аппендицита, абсцесса).
Кровь при хроническом миелоидном лейкозе
К снижению их числа могут привести:
- некоторые инфекции (краснуха, корь, грипп, гепатит, некоторые формы туберкулеза, малярия, брюшной тиф);
- нарушение образования клеток в костном мозге;
- воздействие радиации и токсических химических веществ (цитостататические средства, бензол, анилин);
- системная красная волчанка.
Эозинофилы
Изменение количества EO в большую сторону возможно при гельминтозах, новообразованиях, гиперэозинофильном синдроме, аллергии и иных проявлениях повышенной чувствительности.
На фоне терапии глюкокортикоидами, гиперкортизолемии и некоторых инфекций число эозинофилов снижается.
Базофилы
Повышение числа BASO фиксируется при системном мастоцитозе, острых миелоидных лейкозах, хроническом миелолейкозе, неспецифическом язвенном колите и иных аутоиммунных заболеваниях.
К снижению их числа в крови приводит прием глюкокортикоидов и перенесенные аллергические реакции.
Моноциты
Причинами повышения количества MONO в крови могут быть:
- подострый инфекционный эндокардит;
- вирусные и атипичные инфекции;
- коллагенозы;
- выход из агранулоцитоза;
- хронический миеломоноцитарный лейкоз;
- идиопатическая тромбоцитопеническая пурпура;
- опухоли;
- лимфомы и лейкозы (в особенности, острые миелоидные).
Лучевая терапия может быть причиной пониженного уровня моноцитов
Снижение уровня моноцитов может наблюдаться в случае применения глюкокортикоидов или интерферонов, волосатоклеточного лейкоза, апластической анемии, ВИЧ-инфекции, лучевой терапии.
Лимфоциты
Высокие значения LYMPH фиксируются при сифилисе, лимфоме, инфекционном мононуклеозе и мононуклеозоподобном синдроме, тиреотоксикозе, хроническом лимфолейкозе.
Причинами их пониженного содержания в крови является брюшной тиф, туберкулез, вирусные гепатиты, лимфогранулематоз, синдром приобретенного иммунодефицита, терапия глюкокортикоидами.
Изменение числа нейтрофилов в большую сторону свидетельствует о проникновении патогенных бактерий или микроскопических грибов. При сильном заражении происходит активная выработка сегментоядерных нейтрофилов, при этом они не успевают созревать и поступают в кровеносное русло в незрелой форме. Подобное состояние – это сигнал об активной работе защитных сил организма по борьбе с инфекцией.
Кроме того, количество нейтрофилов повышается при обширных ожогах, на острой стадии панкреатита, а также при онкопатологии, затрагивающей красный костный мозг.

Лимфоциты реагируют в большей степени на развитие болезни вирусной этиологии. Так, при поражении пациента цитомегаловирусом, вирусом краснухи (Rubella virus) или ветряной оспы (Varicella Zoster Virus) отмечается усиленный гуморальный ответ иммунитета человека. Онкология – ещё одно обоснование аномальных показателей количества лимфоцитов в результате анализа.
Анализируя состояние лейкоцитов в крови нельзя обойтись без лейкоцитарной формулы. Она определяет правильное соотношение отдельных видов лейкоцитов в крови: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты — её элементы. Такой анализ крови на лейкоцитарную формулу выполняется в течение нескольких дней в лаборатории, а трактовку полученных результатов производит врач. Нормы соответствия также как и уровень лейкоцитов, строго зависимы от возраста человека.
Изменение отдельных видов белых кровяных телец помогает определиться с характером заболевания: так повышение числа эозинофилов и базофилов свидетельствует об аллергических реакциях, а повышение нейтрофилов — об инфекциях.
Лимфоциты отвечают за борьбу с вирусами и хроническими инфекциями, а моноциты определяют состояние хронических воспалительных заболеваний.
Моноциты повышаются при:
- остром инфекционном процессе вирусной этиологии;
- онкопатологии, которая затрагивает костный мозг и лимфатические узлы, а также желудок и яичники;
- патологиях соединительной ткани различной этиологии;
- болезни Бенье — Бёка — Шаумана – поражает преимущественно лёгочную ткань. Особенность заболевания – длительное бессимптомное течение и невозможность передачи другим людям.
В свою очередь эозинофилы наиболее чувствительны к проникновению аллергенов, которые могут стать причиной развития аллергического шока. Известно более 1 тысячи аллергенов, они могут относиться к ингаляционным, животным, растительным, лекарственным, плесневым или пищевым. Кроме того, сегментоядерные эозинофилы реагируют также и на паразитарную инвазию гельминтами.
Согласно статистике, базофилы сравнительно редко повышаются до критических значений. Возможные обоснования: тяжёлые онкологические поражения пациента с развитием сопутствующих заболеваний, а также аллергический шок.
Симптомы лейкопении
Это заболевание бывает как острым, так и затяжным, с периодическими рецидивами. Кроме анализов, уровень лейкоцитов можно определить по внешним признакам:
- озноб;
- слабость, бледность, апатия;
- головные боли;
- перебои в работе сердца;
- слабые, рыхлые десна;
- увеличенные лимфатические узлы.
![]()
Сам по себе низкий уровень лейкоцитов является бессимптомным состоянием, однако понижение числа таких клеток крови сказывается на иммунитете ребенка, поэтому родители отметят более частые вирусные инфекции. Если пониженные лейкоциты выступают одним из симптомов болезни, то у ребенка может быть лихорадка, озноб, тахикардия, озноб, головокружения, слабость, головные боли, увеличенные лимфоузлы и другие симптомы.
Низкие лейкоциты в крови у ребенка
Родителей часто интересует ответ на вопрос – о чём это может говорить результат анализа крови, в котором у ребёнка понижены лейкоциты (состояние лейкопении). К факторам, обуславливающим состояние лейкопении, относят:
- патологии в работе костного мозга, в результате чего не образуется достаточное количество клеток крови. К подобным сбоям в работе могут привести злокачественные поражения тканей или недостаток витаминов, а также макро- и микроэлементов. Кроме того, разрушение костного мозга возможно при химическом (лекарственные препараты) или ионизирующем воздействии на человека;
- хроническом вирусном гепатите;
- лейкоз – злокачественное поражение клеток крови;
- болезнь Рустицкого-Калера – злокачественные опухоли В-лимфоцитов;
- мегалобластная анемия – развивается при недостаточно содержании в организме витамина В12, следствием чего происходят сбои в работе костного мозга и нервной системы;
- анафилаксия – аллергическая реакция немедленного типа в ответ на поступление аллергического агента;
- миелодиспластический синдром, несмотря на то, что он встречается крайне редко у детей, тем не менее, исключать его из списка возможных причин недопустимо. Характерное отличие – отсутствие типичной клинической картины. Состояние характеризуется дефицитом одного или сразу нескольких видов кровяных клеток.
Полезные советы
Для того чтобы правильно сдать анализ и увидеть реальную картину состояния малыша, нужно соблюдать несложные правила:
- Сдавать кровь нужно с утра, натощак.
- Грудничкам нужно выдержать хотя бы 2 часа без пищи.
- Постараться успокоить малыша, если он боится, посидеть 1-15 минут перед процедурным кабинетом, отдохнуть.
- Исключить жареную, жирную пищу за день до анализа.
- Если ребенок принимает какие-либо лекарства, обязательно сообщить доктору: некоторые медикаменты могут исказить реальный результат.
- Обращайте внимание на физическое и эмоциональное состояние вашего чада, его жалобы, сон и аппетит.
Лечение
Основные принципы лечения определяются течением основного заболевания, которое спровоцировало повышение белых кровяных телец. К ним относятся следующие препараты:
- Антибактериальные;
- Противовоспалительные средства (антигистаминные и стероидные);
- Противовирусные лекарства;
- Энтеросорбенты;
- Химиотерапевтические.
- Возьмите на заметку: Противовоспалительные свечи Вольтарен для детей
После выздоровления малыша показатели крови приходят в норму.
Сегодня есть возможность своевременно выявить лейкопению и не допустить ее перетекания в тяжелую форму. В лаборатории проводят общий анализ крови, расписывая показатели лейкоцитарной формулы. Важными значениями в ней является количество каждого из пяти типов лейкоцитов. На лейкопению указывают показатели:
- лейкоцитов менее 4,5 г/л (при этом соотношение лимфоцитов нормальное);
- повышение числа лимфоцитов;
- уменьшение количества гранулоцитов до 1,5 г/л и ниже.
Лаборанты должны четко знать принципы изменения соотношения лимфоцитов к гранулоцитам, поскольку у малышей с полугода до 6 лет оно сильно меняется, что иногда случайно принимается за заболевание. При необходимости специалисты назначают дополнительные анализы: биохимическое исследование крови и забор спинномозговой жидкости.
Увеличение числа лейкоцитов возможно при соблюдении диеты и терапии с использованием медикаментов и народных средств. Помочь организму восстановить баланс кровяных клеток помогает рацион.
В меню следует включить продукты:
- сельдерей;
- спаржа;
- брокколи;
- тыква;
- бобовые;
- брюссельская капуста;
- морепродукты;
- мясо кролика и индейка;
- печень трески;
- цитрусовые фрукты;
- молочные продукты с низким процентом жиров.
Рацион необходимо насытить белковыми продуктами и углеводами, а жиры – исключить. На время терапии стоит полностью отказаться от жирного мяса, рыбы и субпродуктов.
Чтобы предпринимать меры для увеличения числа лейкоцитов, необходимо выяснить причину их уменьшения в крови. После постановки диагноза могут быть назначены:
- витамины группы B при диагностировании их дефицита;
- препараты для улучшения работы поджелудочной железы, если выявлен сахарный диабет;
- терапия АРВТ при ВИЧ-инфекции.
Из числа общих препаратов часто используют корректоры, модуляторы и стимуляторы иммунитета: Бронхомунал, Ликопид, Тимоген, а также растительные средства – Иммунал, женьшень. Стимулируют обменные процессы в крови, ускоряют регенерацию и активируют клетки костного мозга медикаменты Пантоксил, Ленограстим, Метилурацил. Их часто используют после химиотерапии. Медикаментозная терапия такими сильными препаратами проводится только в стационарных условиях.
Повысить лейкоциты можно самостоятельно с использованием средств народной медицины. Лучшим из них является мумие, которое нужно принимать трижды в день, увеличивая дозировку каждые 10 суток: сначала 0,2 г, затем 0,3 и 0,4 г. После прохождения месячного курса необходим 10-дневный перерыв. Есть и другие проверенные рецепты:
- Сварить 50 г неочищенного овса в 100 мл воды (кипятить 5 минут). Настоявшийся отвар дают малышам перед приемом пищи по 1 ч. л.
- Смешать нарезанные листья алоэ с 1 ч. л. меда и настоять сутки. Полученный сок развести в 250 мл воды и предлагать малышу по 1 ч. л. в день.
- Залить в термос 250 мл кипятка и добавить в него горсть шиповника. Чай можно пить ежедневно.
Не совсем верно говорить о необходимости лечить лейкопению. Пониженные лейкоциты – это не само заболевание, а синдром какой-то определенной болезни. На этапе определения пониженного уровня белых кровяных телец, стоит, прежде всего, приложить усилия к поиску самостоятельной болезни. Параллельно, желательно поддерживать организм, изменив рацион питания, насытив его определенными витаминными продуктами.
Помимо лечения основного заболевания, дающего симптомы лейкопении, необходима определенная терапия работы костного мозга. Только совместный многоплановый подход будет залогом положительного результата долгосрочного характера.
Чем самостоятельно можно помочь организму и как поднять пониженные лейкоциты в крови? Прежде всего, необходимо сбалансировать питание: увеличить витаминные продукты, использовать народную медицину (настои из трав), насытить рацион белковыми продуктами, увеличить потребление углеводов и уменьшить потребление жиров. Особенно настоятельно рекомендуется исключение жиров, при сохранении богатого молочного рациона, в котором жиры понижены.

Стоит помнить, что лейкопения – есть патологический процесс разрушения белых кровяных телец. Это заболевание опасно на всех стадиях, даже на самых ранних. Медикаментозное лечение лейкопении состоит в стимуляции метаболических процессов (увеличении выработки белых телец) и повторении колониестимулирующих факторов. Препараты данного спектра, исходя из полноценной диагностики пациента, определяет врач.
Медикаментозное лечение лейкопении будет существенно эффективнее в комплексе с изменением питания и использованием средств народной медицины. Однако, злоупотреблять домашними способами лечения симптомов лейкопении не стоит. Своевременное обследование, консультация врача и правильно подобранное лечение может навсегда избавить человека от проблемы пониженных лейкоцитов. Не стоит забывать и о том, что за отклонением лейкоцитов от нормы часто скрываются опасные и вялотекущие нарушения и заболевания.
При некоторых заболеваниях, ряд симптомов может проявляться очень медленно, поэтому можно ожидать, что при наличии показаний, повторное назначенное обследование может быть очень скорым.
Опасность снижения содержания белых клеток крови
Типы лейкоцитов:
- Гранулоцитарный ряд: нейтрофилы, эозинофилы, базофилы.
- Негранулоцитарный ряд: лимфоциты, моноциты.
Каждая группа клеток играет свою роль в системе защиты. Отклонение показателей лейкоцитов от нормальных цифр может происходить за счет одного из указанных в ряду.
При лейкопении ребенок получает сниженный иммунитет, частую заболеваемость различными патологиями и очень медленное нестойкое выздоровление. Кроме того, возможны болезни кожи, слизистых оболочек, тяжелые инфекции.
Профилактика
Специально разработанных профилактических мер против повышенного содержания белых кровяных телец нет. Следует:
- сбалансированно питаться, обогащать рацион витаминами и микроэлементами;
- постоянно следить за здоровьем ребенка и вовремя посещать детского врача;
- не допускать большой разницы температур;
- оберегать ребенка от вирусных патологий;
- проводить вакцинирование согласно календарю прививок;
- в период интенсивного распространения заболеваний не посещать места скопления людей;
- дома соблюдать спокойную атмосферу;
- не допускать обезвоживания ребенка.
Симптомы лейкопении
Многие люди не имеют представления, в чем опасность резкого снижения уровня лейкоцитов в крови. Они считают, что это происходит после перенесенного ими заболевания. Может быть и так, поскольку многие патологические состояния способны стать причиной лейкопении. Однако, бывает и наоборот — многие болезни могут быть вызваны лейкопенией. Происходит это вследствие снижаения защитных сил организма, когда открывается доступ различной бактериально-вирусной инфекции.
У людей, с измененной лейкоцитарной формулой и сниженным числом лейкоцитов в крови, риск возникновения онкологических заболеваний, вирусного гепатита, СПИДа и прочих инфекций возрастает в два раза. Для детей этот синдром опасен тем, что, если не обследовать и не лечить ребенка, то можно пропустить тяжелое заболевание крови — лейкоз, поскольку его дебют может проявляться как лейкоцитозом, так и лейкопенией.
Медикаментозная терапия (особенно цитостатики) также способна стать причиной нейтропении у детей.
Кровь очень чутко реагирует на любые внешние воздействия, поэтому всякое изменение нормального соотношения клеток в ее составе – знак нездоровья. Причины же могут быть следующими:
- печеночная недостаточность;
- нарушения работы сердца или почек;
- лучевая болезнь;
- опухолевые процессы;
- болезни обмена веществ, вызванные гормональными нарушениями;
- общее истощение организма по разным причинам – от неправильного питания до длительных хронических инфекций (при ОРВИ и после болезни);
- генные нарушения;
- аутоиммунные патологии.
Причина снижения количества лейкоцитов – сбой в нормальном функционировании костного мозга, в результате чего выработка кровяных клеток резко сокращается либо они производятся «ущербными» и быстро погибают. Лейкопения – это именно последняя ситуация. Белые тельца не успевают достигнуть стадии зрелости и слишком рано разрушаются.
Диагностика и норма лейкоцитов в крови
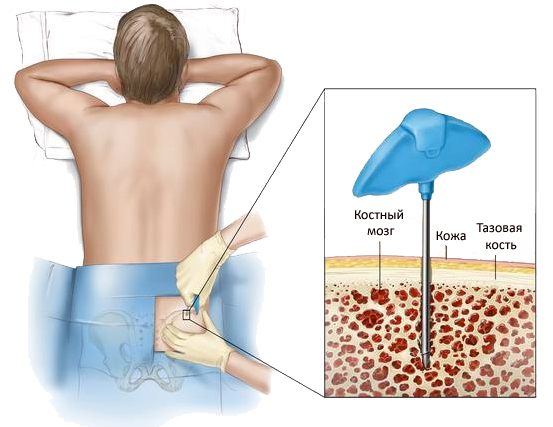
Лейкоциты у новорожденного или детей старшего возраста подсчитываются в ходе общеклинического анализа крови, который требует изучения биологического материала, взятого из пальца.
Взятие крови из пальца для общего анализа
Для получения врачом наиболее достоверной информации, пациентам необходимо подготовиться. У детей подготовительные мероприятия ограничиваются отказом от еды минимум за 8 часов до выполнения такого диагностического теста.
Тем не менее полученной информации будет недостаточно для выяснения причинного фактора: для этого необходимо комплексное обследование организма, схема которого подбирается индивидуально для каждого ребенка.
В то же время есть несколько общих мероприятий, которые выполняет непосредственно клиницист:
- изучение истории болезни для поиска базовой острой или хронической патологии;
- сбор и анализ жизненного анамнеза для выявления факта влияния источников, не связанных с протеканием какого-либо патологического процесса или заболевания;
- измерение температурных показателей и частоты сердечного ритма;
- глубокая пальпация передней стенки брюшной полости – это поможет оценить размеры селезенки;
- детальный опрос пациента или его родителей – для составления полной картины симптоматики.
Среди дополнительных методов диагностирования стоит выделить специфические лабораторные тесты, инструментальные процедуры, а также консультации детских специалистов из различных направлений медицины.
- Нормальная концентрация лейкоцитов в крови у детей до года должна составлять 9,2-18,8 x109/л.
- От 1 года до 3 лет находиться в пределах 6-17×109/л.
- У детей до 10 лет это показатель снижается до 11,4 x109/л.
- Количество белых телец у детей старше 10 лет в норме составляет 4-8,8×109/л.
Функции каждого вида лейкоцитов отличаются друг от друга. В зависимости от количества частиц определяют тип инфекции.
На понижение или повышение лейкоцитов крови могут влиять как физиологические, так и патологические факторы. Если повышение лейкоцитов в крови указывает на развитие инфекционного заболевания, то понижение их концентрации является патологией.
Возможные причины понижения
Причиной пониженных лейкоцитов в крови у ребенка может быть врожденное нарушение в системе кроветворения. К такой патологии относится понижение содержания основной популяции белых кровяных клеток – нейтрофилов, а состояние, которое при этом возникает, называется нейтропенией.
Понижение численности нейтрофилов отмечается при врожденных заболеваниях:
- инфантильный агранулоцитоз или болезнь Костмана;
- циклическая нейтропения;
- семейная нейтропения;
- синдром Швахмана.
Болезнь Костмана
Пониженные нейтрофилы отмечаются у детей при синдроме Костмана. Общее количество лейкоцитов при этой врожденной патологии может не измениться за счет увеличения других популяций, но количество нейтрофилов падает до 0,3 тыс./мкл или даже отсутствует.
Симптомы патологического состояния иммунитета проявляются хроническими инфекциями кожи, околоносовых пазух, слизистых оболочек. Заболевание опасно, прогноз у болезни Костмана плохой.
Более благоприятный прогноз при циклической нейтропении. Это заболевание встречается и у взрослых. Болезнь характеризуется циклическими обострениями, которые чередуются с периодами удовлетворительного состояния здоровья.
Из-за того, что в крови у ребенка понижены лейкоциты популяции нейтрофилов, понижается защитная функция иммунитета, почему организм становится уязвим для различных респираторных, кишечных инфекций. Но обострения болезни непродолжительные, ограничиваются 2 – 7 днями.
Синдром Швахмана
При синдроме Швахмана или наследственной недостаточности (гипоплазии) поджелудочной железы наблюдаются:
- эндокринные нарушения в работе поджелудочной железы;
- нарушение кроветворения в костном мозге.
В анализах крови выявляются низкие лейкоциты, пониженные нейтрофилы, тромбоциты, гаммаглобулины, что означает значительное понижение реактивности иммунной системы.
Первые симптомы появляются в возрасте 5-6 месяцев, когда начинают давать прикорм. Проявляется синдром Швахмана в раннем детском возрасте частой (до 14 раз в день) диареей, задержкой физического и умственного развития.
