Оглавление
- 1 Перелом позвоночника у новорожденных детей: симптомы, причины, лечение, профилактика, осложнения
- 2 Чем опасна родовая травма шейного отдела позвоночника
- 3 Лечение натальной травмы шейного отдела
- 4 Проявления натальной травмы ШОП
- 5 Классификация и симптомы натальных повреждений
- 6 Клиническое течение и диагностика
- 7 Методы диагностики
- 8 Восстановление и уход
- 9 Разновидности
- 10 Классификация травм, полученных во время родов новорожденным: основные причины, которые приводят к травмам, последствия для ребенка от различных повреждений, методики лечения, реабилитации
- 11 Перелом позвоночника у новорожденных детей: симптомы, причины, лечение, профилактика, осложнения
- 12 Тяжёлые родовые травмы: как они проявляются?
- 13 Кесарево сечение — спасение?
- 14 Выводы
Перелом позвоночника у новорожденных детей: симптомы, причины, лечение, профилактика, осложнения
Травма шейного отдела позвоночника и головы — наиболее встречающиеся родовые повреждения у новорожденных. Молодые мамы зачастую связывают их возникновение с неопытностью или низкой квалификацией медперсонала. На самом деле, родовой травматизм зависит от физиологии новорожденного малыша (слабость мышц и связок). К числу сопутствующих факторов можно отнести:
- неправильное расположение плода в утробе мамы;
- узкий таз будущей матери;
- асфиксия во время родов;
- маловодие;
- патологии на этапе эмбрионального развития;
 сбои в функционировании матки;
сбои в функционировании матки;- резкий поворот плода акушером;
- использование вакуума во время родов;
- стремительные или затяжные роды;
- кесарево сечение;
- дисфункция внутренних органов;
- возраст роженицы (поздний или очень ранний);
- переношенная беременность.
Родовые травмы новорожденных встречаются довольно часто. Под ними понимают повреждения органов и тканей младенца, полученные вследствие воздействия механических сил в процессе родоразрешения, которые влекут за собой ряд нарушений в компенсаторно-приспособительных механизмах ребенка и соответствующей реакции организма на данные повреждения.
Хотим уточнить, что в медицине понятия «родовая травма» и «родовое повреждение» – это не одно и то же.
Повреждение может быть токсическим, гипоксическим, инфекционным или каким-либо другим, что указывает на патологический процесс и первопричину развития патологии.
Родовая травма же представляет собой болезнь, своего рода ответ организма, когда вслед за родовыми повреждениями происходят другие патологические процессы.
Причины
Условно можно выделить 3 группы факторов, влияющих на причины возникновения травмы: патологии плода, анатомические особенности и болезни матери, техника ведения самих родов.
Самая распространенная группа связана с состоянием плода:
- недоношенность;
- большой вес;
- тазовое предлежание, обвитие пуповиной;
- неправильное врезание головки;
- гипоксия или асфиксия;
- маловодие или многоводие;
- внутриутробные патологии.
Наложение акушерских щипцов чревато родовыми повреждениями
Следующая категория касается беременной женщины. Риск получить родовую травму возрастает, если у матери:
- узкий таз;
- поздние гестозы;
- гипоплазия (недоразвитие) матки;
- перегиб матки (гиперантефлексия);
- возраст меньше 18 или больше 35 лет;
- заболевания эндокринной, сердечно-сосудистой или гинекологической системы;
- вредные привычки (курение, прием наркотиков, алкоголя);
- вдыхание вредных веществ на производстве.

И, наконец, сами роды могут быть травмоопасными. Трудности представляют:
- стремительные или затяжные роды;
- стимуляция окситоцином, простагландинами, антипрогестагенами, прокол пузыря;
- использование акушерских пособий: наложение щипцов, вакуум-экстракция,
- давление рукой акушерки на дно матки с целью ускорить продвижение плода.
Классификация
Различают несколько видов родовых травм:
- Черепно-мозговые.
- Травмы внутренних органов.
- Травмы мягких тканей.
- Скелетные повреждения.
- Травмы ЦНС и периферической нервной системы.
К сожалению, травмы головы считаются одной из основных причин, ведущих к инвалидности или даже смерти новорожденных. Усугубить ситуацию могут аспирация околоплодных вод или длительная гипоксия вследствие отслойки плаценты.
Причины
В результате того, что голова формирует родовой канал и по окружности является самой большой частью тела, она берет на себя максимальную нагрузку при родах.
Благодаря способности к изменению конфигурации за счет упругости и эластичности, связанной с присутствием родничков, кости черепа во время рождения накладываются одна на другую, и объем головы уменьшается, выдерживая оказываемое на нее давление.
Однако при давлении сильнее обычного или длительного по времени могут происходить повреждения структур мозга.
О тяжести повреждения судят, оценивая поведенческое состояние младенца. Патологические проявления могут быть такими:
- ступор — практически отсутствуют реакции на внешние раздражители;
- летаргия — ребенок практически все время спит, просыпаясь в ответ на сильный болевой раздражитель;
- кома.
Локализация кровоизлияний в мозгу может быть разной, но всегда представляет опасность для здоровья и даже жизни малыша
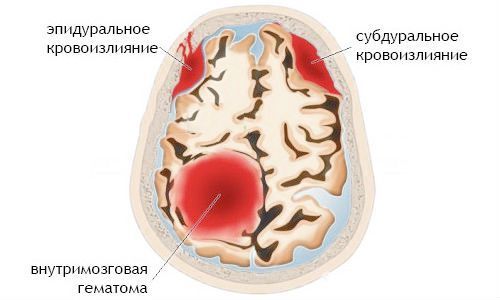
Поражения головного мозга могут быть в виде кровоизлияний под мозговые оболочки (субарахноидальные, эпидуральные, субдуральные), непосредственно в мозг (тогда образуются гематомы) либо внутрь желудочков.
Внешне не так-то просто определить наличие травмы, поскольку здоровые младенцы также способны вяло реагировать на свет, их зрачки блуждают, есть проявления косоглазия — и это варианты нормы.
В норме над костным краем родничка не должен выступать мозг, а при прощупывании чувствуется пульсация. Составляя клиническую картину, ориентируются на присутствие (или отсутствие) судорожного, гидроцефального синдрома, повышенной возбудимости, на снижение сосательного и глотательного рефлекса.
Самыми информативными методами диагностики считаются нейросонография через большой родничок, рентгенологическое исследование (позволяет оценить повреждения костных структур), а также МРТ.
Лечение
Новорожденных с черепно-мозговыми повреждениями лечат в палатах интенсивной терапии, помещая в специальные кувезы. Все манипуляции, связанные с уходом и кормлением, производятся в кроватке.
За послеродовой отечностью обычно просто наблюдают, в то время как кефалогематомы больших размеров (больше 6 см) требуют удаления содержимого с помощью двух игл. После процедуры на голову накладывается тугая повязка. Ссадины обрабатываются раствором бриллиантовой зелени. Если задет скальп, назначается курс антибиотикотерапии, накладываются швы.
Самое тяжелое лечение родовых травм мозга связано с внутричерепными кровоизлияниями, поскольку они чреваты большими кровопотерями и функциональными изменениями работы мозга. Хирургическое лечение проводится в 3-х направлениях: пункционное, поэтапное и краниотомия.
Механическое давление на плод нередко приводит к кровоизлияниям в селезенку, печенку или надпочечники. Симптоматика четко видна по прошествии 4-5 суток после родов. Из-за имеющегося внутреннего кровотечения наблюдается мышечная слабость, парез кишечника, пониженное артериальное давление, вздутие животика наряду со срыгиваниями и рвотой. Рефлексы угнетены.
Диагноз устанавливается с помощью ультразвукового исследования и рентгена органов брюшины, а также УЗИ надпочечников. Терапия направлена на остановку кровотечения, иногда прибегают к лапараскопическому вмешательству или проводят лапаротомию.
Последствия родовой травмы такого рода зависят от тяжести и объема поражения, а также скорости ее выявления и оказания помощи.
К данной разновидности относятся повреждения кожного покрова и подкожной клетчатки. Они могут выглядеть как царапины, ссадины или иметь другие проявления.
Так, при повреждении грудино-ключично-сосцевидной мышцы образуется не только мягкое уплотнение (опухоль), но и развивается кривошея.

Для лечения в таком случае используют приемы массажа, электрофорез с калия йодидом, положение головы фиксируют специальными ортопедическими валиками.
Кефалогематома
К данному виду травматизации также можно отнести родовые опухоли и кефалогематомы. Тактика их лечения описана выше. Стоит, однако, отметить, что за кефалогематомами возможно наблюдение на протяжении 3-4 недель, но если есть признаки нагноения, убирать ее необходимо немедленно. Поскольку кефалогематомы нередко сопровождаются внутриутробным развитием микоплазмоза, проводится ПЦР-диагностика.
Данный вид травм считается исключительно акушерским недочетом. Чаще других повреждается ключица и кости конечностей.
Если перелом ключицы без смещения, его диагностируют приблизительно на 3-й день, когда образуется костная мозоль в виде припухлости.
В случае смещения у новорожденных не только появляется припухлость, но и ограничиваются движения руки, ребенок плачет при попытке осуществить какие-либо манипуляции с поврежденной конечностью.
Редко при родах может произойти смещение эпифиза верхнего или нижнего конца плеча или бедра. В таких случаях делают вытяжение конечности с временной фиксацией. Регенеративные способности детского организма потрясающие, поэтому кости через время полностью восстанавливаются.
Перелом плечевой, лучевой или бедренной кости диагностируется по болевой реакции, визуальному укорочению конечности, отечности, и конечно, по рентгеновскому снимку. К лечению переломов у новорожденных обязательно подключают детского травматолога. В одних случаях, например, при переломе ключицы, достаточно наложения тугой повязки, тогда как в других конечность иммобилизируют с помощью гипса.
При переломе ключицы достаточно зафиксировать пострадавшую ручку бинтовой повязкой на неделю
Во время рождения малыш испытывает колоссальные перегрузки: на него воздействуют силы, изгоняющие плод из утробы. А поскольку чаще всего ребенок имеет головное предлежание, нередки травмы головы и шеи, встречающей сопротивление тазового дна и мышц на протяжении всего родового пути.
Причины
Родовая травма шейного отдела происходит чаще всего вследствие вытяжения головы и шеи у новорожденных. При таких обстоятельствах могут смещаться тела I — II позвонков, наблюдаться подвывих в суставах в позвонках шейного отдела, ротационный подвывих атланта, повреждаться межпозвоночные диски.
Роды – процесс непредсказуемый, могут иметь неблагоприятные последствия для матери или ребенка. Чаще они проходят без осложнений. Травматизм младенцев в результате рождения наблюдается примерно в 20% случаев. Своевременная диагностика, лечение нарушений в организме малыша помогает избежать осложнений или снизить их последствия.
Родовая травма характеризуется повреждениями внутренних органов, костной системы, мягких тканей ребенка в процессе рождения. Причины разделяют на три группы.
- Осложнения во второй половине беременности (гестоз);
- Патологии в развитии матки (гипоплазия – маленькие размеры, перегибы);
- Сужение таза;
- Заболевания сердца, эндокринные расстройства, др. системные нарушения;
- Превышение сроков беременности;
- Возраст матери (до 18 – ранний, после 30 – поздний, для повторных родов – старше 35 лет);
- Внешние факторы – неблагоприятные условия работы, сложная экологическая ситуация, вредные привычки.
- Неправильное внутриутробное расположение;
- Маловодие;
- Крупный плод;
- Асфиксия во время родов;
- Недоношенность;
- Аномалии в развитии пуповины, обвитие плода;
- Патологические нарушения в развитии;
- Внутриутробная гипоксия;
- Неправильное положение головки при прохождении через родовые пути.
- Стремительные либо, наоборот, затяжные;
- Болезненные схватки, дискоординированные маточные сокращения;
- Изменение расположения плода акушером (поворот);
- Сила маточных сокращений – слабая или бурная;
- Большая головка плода по соотношению с тазом матери;
- Использование акушерских щипцов;
- Извлечение плода с помощью прибора – вакуум-экстрактора;
- Кесарево сечение.
Причины
Чем опасна родовая травма шейного отдела позвоночника
Натальные травмы (родовые) – это травмы у детей полученные в процессе родов или в результате действий медработников. Натальные травмы могут привести к неприятным последствиям: церебральному параличу, параличу конечностей и атрофии, снижению чувствительности. В худшем случае возможен летальный исход в результате разрыва спинного мозга.
Что касается позвоночника, то чаще всего страдает шейный отдел. Эти повреждения очень серьезные, поэтому будущим родителям важно знать о них. Проявиться такие травмы могут не сразу, поэтому выявить их необходимо как можно раньше.

Причин возникновения натальных травм может быть несколько. В большинстве случаев страдает шея, поскольку это наиболее хрупкое и уязвимое место позвоночного столба.
Также это связано с тем, что у младенцев голова – самая большая часть тела, на шею оказывается существенное давление. Именно поэтому данный отдел намного чаще повреждается.
Травмы грудного и других отделов позвоночника диагностируются реже.
Причинами могут выступать следующие обстоятельства: стремительные или, наоборот, затяжные роды, крупный плод, неправильное положение ребенка (тазовое, ножное, боковое), заболевания матери (речь идет о выраженном сколиозе, слишком узком тазе, ожирении, недостатке веса, гормональном дисбалансе). Большое значение придается человеческому фактору, поскольку травмы способны стать следствием действий врача или акушерки при выполнении различных манипуляций.
Повреждения шейного отдела позвоночника у новорожденных могут быть нескольких видов. Это зависит от обстоятельств родоразрешения, а также от того, использовались ли акушерские инструменты в процессе прохождения ребенка через половые пути.
Классификация травмы позвоночника в области шеи позволяет выделить следующие виды повреждений: ротационное, дистракционное, сгибающе-сдавливающее.
Ротационная
Ротационная травма возникает в результате движений головой ребенка в боковые стороны во время его продвижения через родовые пути. Манипуляция обычно выполняется врачом или акушеркой.
Иногда для родоразрешения в таких ситуациях могут использоваться специальные щипцы, которыми также вращают голову младенца направо и налево. Именно эти действия носят название «ротация».
В процессе может происходить травма 1-го шейного позвонка (атланта), который смещается в неправильную позицию относительно затылочной кости и 2-го позвонка. Может также происходить вывих и подвывих атланта. Опасность данного повреждения (оно имеет второе название – хлыстовая травма) состоит в высоком риске компрессии спинного мозга.
Дистракционная
Данный вариант повреждения возможен при родах с тазовым предлежанием плода, а также в тех ситуациях, когда ребенок из-за больших размеров головы и плечевого пояса не способен пройти самостоятельно через родовые пути и застревает в них.
В таких случаях врач или акушерка производят тянущие движения, чтобы помочь ребенку родиться. Результатом может стать дистракционная травма шейного отдела позвоночника, которая проявляется разрывом связочного аппарата или отрывом позвонков (что способно привести к компрессии спинного мозга).

Эта травма является результатом стремительной родовой деятельности или в тех ситуациях, когда была необходимость стимулировать схватки. При данном раскладе тело и головка плода быстро проходят через половые пути, но последняя может застревать в сгибательном положении, а туловище при этом упирается и давит на нее.
Результатом является перелом тела или нескольких тел позвонков. Это и есть сгибающе-сдавливающая травма шейного отдела.
Диагностика
Сразу после родоразрешения младенец осматривается не только акушером-гинекологом, но и неонатологом. Он оценивает жизненные показатели ребенка после родов, осматривает его, определяет программу наблюдения за маленьким пациентом во время его дальнейшего пребывания в медучреждении.
В большинстве случаев заподозрить натальную травму шейного отдела можно сразу после родов. При осмотре врач выявляет слишком короткий или длинный размер данного сегмента позвоночника.
Кроме того, шея часто бывает отечной и гиперемированной, отмечается напряженность не только цервикальных мышц, но и мышц затылочной области. Фиксированное положение шейного отдела и его искривление – самые яркие симптомы натальной травмы.
Далеко не всегда признаки повреждения бывают очевидными. Диагностируются случаи, когда внешне шейный отдел был в пределах нормы. В таких ситуациях врача и родителей должны насторожить следующие симптомы:
- Беспокойность самого ребенка. Если малыш постоянно плачет, плохо спит, то это должно навести на мысль о наличии патологии.
- Цианоз (синюшность) в области носогубного треугольника.
- Проблемы с грудным вскармливанием, поскольку у ребенка наблюдаются частые срыгивания (нарушен процесс глотания), сами сосания вялые.
- Нарушение сердечного ритма.
- У ребенка наблюдается тяжелое, стонущее дыхание.
- Мышечная гипотония туловища, верхних и нижних конечностей.
Наличие данных симптомов является показанием к проведению рентгенографии, УЗИ и допплерографии, которые помогут подтвердить диагноз.
Первая помощь
Оказание первой помощи при травмах позвоночника зависит от симптомов патологии. Если повреждение выявляется сразу, то ребенка переводят в реанимацию, где проводят все необходимые обследования и накладывают иммобилизационную шину. После приступают к дальнейшему лечению.

В особо тяжелых случаях может происходить нарушение дыхания и сердечной деятельности. В таких ситуациях необходимы мероприятия по интенсивной терапии, иногда требуется перевод на аппарат ИВЛ, после чего уже приступают к иммобилизации и дальнейшему лечению. В среднем, в отделении интенсивной терапии такие пациенты проводят около месяца.
Лечение
Необходимо вовремя выявить симптомы и начать лечение травмы позвоночника. Первый пункт – иммобилизация шеи. Если диагностирован вывих или подвывих позвонка, то его вправляют, после чего уже данный отдел фиксируют. Вправление осуществляется при помощи воротника Шанца.
Для иммобилизации используют специальный мягкий (но при этом прочный) воротник, который хорошо удерживает шею ребенка. Носят его обычно в течение 2-4 недель и даже дольше (зависит от тяжести и вида травмы). В особо тяжелых случаях прибегают к использованию специальной кроватки, которая полностью обездвиживает малыша. Данная манипуляция требуется при тяжелых травмах.
После снятия иммобилизации пациентам назначается массаж, который способствует устранению спазма мышечной ткани и неврологической симптоматики. Реабилитация после травмы также включает в себя физиотерапию, мануальную терапию, лечебную физкультуру.
Что касается физиопроцедур, то пациентам показаны лечебные ванны, электрофорез с лекарственными препаратами. Данные методики будут способствовать релаксации и укреплению мышц шейного отдела, улучшать метаболизм и кровоток в этой области.
Мануальная терапия должна выполняться только опытным специалистом, который может помочь полностью избавиться от проявлений родовой травмы.
Что касается гимнастики, то к ней приступают после устранения клинических симптомов.
ЛФК при травмах позвоночника позволяет устранить мышечный гипертонус, способствует правильному формированию скелета в области повреждения.
Обучение проводится опытными специалистами, которые также должны следить за правильностью выполнения упражнений, поскольку в дальнейшем их необходимо делать в домашних условиях постоянно.
Сроки восстановления после травмы индивидуальны, но в течение года каждому пациенту нужно проходить в среднем 3 курса реабилитации. Дальнейшая тактика определяется для каждого больного отдельно, но они должны постоянно находиться под наблюдением педиатра, ортопеда и невролога.
Последствия родовой травмы шейного отдела позвоночника могут быть очень серьезными, особенно если позвонки сдавливали спинной мозг. Степень осложнений зависит от характера и длительности компрессии. У ребенка могут диагностироваться парезы и даже плегии верхних и нижних конечностей. Иногда могут иметь место нарушения функций глотания.
Если происходит компрессия сосудов шейного отдела, это способно привести к проблемам с притоком крови к головному мозгу, что проявляется задержкой умственного развития пациента. Главные опасности – это летальный исход и детский церебральный паралич.
Узнайте, что такое тетрапарез.
Также могут наблюдаться следующие осложнения:
- Мышечная гипотония в зоне плечевого пояса и верхних конечностей.
- Сколиоз шейного и грудного отделов.
- Остеохондроз.
- Деформации стопы в виде косолапости.
- Недостаточное развитие мелкой моторики.
- Частые головные боли.
- Повышенная нервная возбудимость, трудности с обучением, невозможность долго удерживать внимание.
- Психиатрические патологии – астено-невротический синдром, гиперактивность, различные нарушения поведения как в детском, так и взрослом возрасте.
- Вегетососудистая дистония, которая проявляется большим количеством симптомов (скачки артериального давления, головные боли и головокружения, эмоциональная лабильность и другие).
- Артериальная гипертензия.
Как шейный остеохондроз влияет на зрение?
Узнайте, как лечить сколиоз у детей.
Данные последствия натальной травмы чаще имеют место в тех случаях, когда программа лечения и реабилитации не была выполнена в полном объеме или в тех ситуациях, когда родители пациента игнорируют рекомендации врача.
Заключение
Как видно, натальные травмы позвоночника являются серьезными повреждениями, которые могут представлять угрозу жизни ребенка. Далеко не всегда их легко диагностировать, поэтому важно знать симптомы родовых повреждений, методы лечения и реабилитации. Обязательно следует соблюдать все рекомендации лечащего врача.
А теперь остановимся на этом подробнее.
Повреждения во время родов бывают двух видов – механические и гипоксические. Механически в родах могут повреждаться ткани, кости и внутренние органы, а гипоксические травмы наступают при остром или повторяющемся кислородном голодании – например, при асфиксии.

К механическим травмам относят:
- ссадины, царапины, гематомы на коже конечностей, лица, туловища ребёнка;
- травмы мышц;
- кровоизлияния под кости черепа (кефалогематомы);
- отёки тканей, соприкасающихся с костями таза матери во время родов (родовые опухоли);
- травмы костей – переломы, трещины, вывихи и подвывихи;
- повреждения головного мозга при его сдавливании тазовыми костями роженицы (внутричерепные травмы);
- травмы спинного мозга.
- I-й этап. После выявления родовой травмы врач должен правильно зафиксировать шею. Если у малыша был диагностирован вывих, ему нужно аккуратно поставить на место шейные позвонки, а затем зафиксировать шею. Правильное положение шеи можно восстановить с помощью специального пеленания. Шея при этом закрепляется в плотный валик из ваты и марли. В отдельных случаях ребенка нужно обездвижить. Продолжительность этого этапа в среднем составляет 2-3 недели.
- II-й этап. На этой стадии врачи занимаются восстановлением тонуса мышц и стабилизацией работы нервной системы. Ребенка направляют на физиотерапевтические процедуры, курс массажа и водные процедуры. Этот курс терапии желательно повторять 3-4 раза в год.
Причины
- Плод в процессе родов располагается неверно.
- Очень узкий таз у будущей мамы.
- Очень крупный плод, либо напротив новорожденный очень мал.
- Внутриутробная гипоксия эмбриона.
- Нарушение сроков вынашивания
- Вялая родовая деятельность.
- Стремительное родоразрешение.
- Врождённые аномалии в развитии плода
- Травмирование костей у будущей мамы в анамнезе.
Симптомы
Лечение натальной травмы шейного отдела
Существует масса причин и факторов, влияющих на течение процесса. Согласно статистике родового травматизма выделяют 3 основные группы:
- травма, связанная с патологиями матери;
- отклонения в течении беременности и развитии плода;
- особенности естественного течения и проведения родов.
К патологиям матери относят возраст беременной, наличие женских заболеваний, сбоев в работе сердечно-сосудистой системы, узкий тазовый проход, срок беременности при начале родов и т.д.
Преимущественно, к основной массе родовых травм относят отклонения в течении беременности и формировании плода. К их появлению приводит ягодичное предлежание ребенка, его размер, малый срок и т.д.
К появлению травмы приводит ненормативное течение процесса родов, их стремительность, необходимость в стимулировании при малой или интенсивной родовой деятельности. Это становится причиной механического травмирования новорожденного акушерскими приспособлениями и инструментами, некомпетентного поведения врачей и медицинского персонала.
Во время родов часто происходит соединение нескольких факторов, которые нарушают нормативную биомеханику процесса и приводят к родовой травме.
Определить наличие натальной травмы шейного отдела можно в первые часы после рождения малыша. Ряд симптомов заметны при обычном осмотре:
- у ребенка отек и покраснение шеи;
- визуально шея выглядит слишком длинной или короткой;
- мышцы шеи и затылка сильно напряжены;
- шея младенца зафиксирована в искривленном положении.
Кроме признаков, которые можно обнаружить при осмотре, травма проявляется в изменениях поведения и функционирования организма:
- тельце и конечности малыша расслаблены (при том, что для новорожденных характерным является гипертонус мышц);
- дыхание ребенка сопровождается хрипами и стонущими звуками;
- в области носогубного треугольника заметна синюшность;
- малыш ведет себя беспокойно, плохо спит, кричит;
- новорожденный плохо сосет грудь, часто срыгивает;
- может проявляться неравномерность сердечного ритма.
Эти признаки являются достаточно специфическими, поэтому их наличие с огромной вероятностью указывает на родовую травму. Однако чтобы точно установить, были ли повреждения шейного отдела позвоночника, нужны исследования: рентгенография, УЗИ (чтобы определить состояние позвонков) и доплерография (чтобы оценить кровоток в сосудах головы и шеи). Только после этих исследований можно точно определить характер и тяжесть повреждений шейного отдела.
Обычно лечение заключается в устранении причины заболевания, но в случае с родовой травмой устранить причину невозможно. В связи с этим лечение направлено на устранение последствий травмы, восстановление нормального функционирования шейного отдела.
Если у новорожденного или у новорожденной натальная травма ШОП, первое и самое главное мероприятие – это фиксация шеи. При вывихе прежде, чем фиксировать шею, ортопед должен вправить шейные позвонки на место. Фиксация осуществляется с помощью специального метода пеленания, когда шея оказывается заключенной в жесткий ватно-марлевый валик.
Через 3-4 недели после начала лечения наступает следующий этап. Его цель – восстановление мышечного тонуса и нормализация функций нервной системы. На этом этапе проводится массаж, различные ванны, физиопроцедуры (электрофорез). Подобные курсы восстановительной терапии на первом году жизни нужно провести 2-3 раза.
Если ребенок в процессе родов получил травму шейного отдела, выписка домой его ждет примерно через месяц. Из роддома таких малышей выписывают в детское отделение, где проводится первичное лечение. После того, как ребенку становится можно не фиксировать шею, малыш отправляется домой и в поликлинике попадает под наблюдение невролога и ортопеда.
В случае, если травма шейного отдела сопровождается вывихом позвонков, уже после выписки врач может назначить ношение воротника Шанца. Он может быть прописан на несколько часов в день, только на сон или на круглосуточное ношение. Подбирать такой воротник нужно строго индивидуально, ориентируясь на вес и объемы тела малыша. Неправильно подобранный воротник может только усугубить проблему шейного отдела.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl Enter.
Травма шейного отдела позвоночника – это очень весомое повреждение, которое может вызвать тяжелые и непоправимые последствия. Ее значимость обуславливается как общим состоянием пострадавшего, так и последствиями, приводящими к инвалидности (в случаях увечья спинного мозга). Приблизительно 40% подобных ушибов заканчиваются смертельным исходом.
Шейный отдел позвонка – наиболее подвижный участок тела. Это способствует выполнению самых разных двигательных функций. Через отверстия поперечных отростков позвонков шеи тянутся позвоночные артерии. Они снабжают кровью мозг. Если в результате травмы происходит недостаточное кровоснабжения, то появляются такие симптомы:
- боли головы;
- ощущение кружения головы;
- темные пятнышки перед глазами;
- шаткая походка;
- иногда нарушается речь.
При ушибе шеи с повреждением волокон нервов возникают признаки, которые развиваются из-за сдавливания спинного мозга:
- появление боли в шее, которая отдает в затылок, верхние конечности, плечи, лопатки;
- утрата чувствительности и умения передвигаться;
- расстройство деятельности органов таза.
При травмировании спинного мозга происходит частичная или полная утрата его проводимости. Если нарушение частичное, то появляются симптомы:
- присутствуют отдельные рефлексы и способность к двигательной функции ниже места ушиба;
- сохраняется местная чувствительность.
Пациент способен выполнять некоторые движения. Он ощущает, если захватывают кожно-мышечные складки. Во время полного нарушения проводимости появляется:
- полная потеря чувствительности и двигательных функций в участках тела, находящихся ниже пункта увечья;
- отсутствие мочеиспускания и дефекации или они бессознательные.
Признаки неврологических нарушений при травме шеи зависят от локализации поражения. Если получена травма нижней части шейного отдела, признаки такие:
- нарушение двигательной функции и паралич рук и ног;
- суженные зрачки, обесцвечивание радужной оболочки, западание глазных яблок.
Когда повреждены верхние позвонки, развиваются такие симптомы:
- дисфункция конечностей;
- нарушенное дыхание;
- присутствие головокружения;
- утрата возможности глотать;
- затруднения с речью;
- снижение ритма сердца;
- исчезновение ощущения боли и температуры (если мозг поражен с одной стороны).

Слишком многое при появлении на свет малыша совершенно непредсказуемо. По-разному могут повести себя организмы матери и ребёнка, не исключены и врачебные упущения. Причинами могут стать как внешние, так и внутренние факторы. Согласно статистике, родовые травмы у новорождённых обусловлены следующими показателями.
«Материнские» факторы:
- ранний или поздний возраст женщины;
- гиперантефлексия, гипоплазия матки,
- гестоз;
- узкий таз;
- сердечно-сосудистые, гинекологические, эндокринные заболевания;
- профессиональные вредности (если женщина, например, работала в химической промышленности);
- переношенная беременность.
Патологии плода:
- тазовое предлежание;
- маловодие;
- крупные размеры;
- недоношенность;
- аномальное (с разворотом) положение плода;
- гипоксия;
- асфиксия;
- асинклитическое (неправильное) или разгибательное вставление головки.
Аномалии родовой деятельности:
- затяжные роды;
- стремительные роды;
- дискоординированная или сильная, а также слабая родовая деятельность.
Ошибки акушерства:
- поворот плода на ножку;
- применение щипцов (это основная причина родовой травмы ЦНС у детей, так как нередко повреждается не только конечность малыша, но и позвоночник со спинным мозгом);
- вакуум-экстракция плода;
- кесарево сечение.
Очень часто родовые травмы новорождённых обусловлены сочетанием сразу нескольких неблагоприятных факторов, которые нарушают нормальное течение родов. В результате нежелательного стечения обстоятельств некоторые внутренние органы или жизненные функции плода нарушаются, причём в различной степени. Какие-то из них настолько серьёзны, что диагностируются сразу. Однако в ряде случаев они могут проявить себя только с течением времени.
Обычно родовую травму определяют практически сразу после рождения новорожденного. К специфическим симптомам относятся:
- видимый отек и покраснение шеи;
- гипотонус мышечной системы и конечностей ребенка;
- патологически укороченную или удлиненную шею;
- неравномерный сердечный ритм, тахикардия;
- хрипы в дыхании;
- искривленная шея.
Ротационная травма
В процессе родовой деятельности иногда возникают ситуации, когда ребенку необходима помощь в рождении (например, в случае угрозы для жизни мамы или ребенка при слабеющих схватках). Для того, чтобы предотвратить кислородное голодание, врач принимает решение об ускорении родовой деятельности. Ротационная травма может возникнуть вследствие следующих действий:
 неправильное использование специальных щипцов или вакуума;
неправильное использование специальных щипцов или вакуума;- небрежный ротационный поворот плода акушером.
Ротационная травма сопровождается сдвигом или подвывихом позвонка в шейном отделе. Дополнительным осложнением такого состояния может стать компрессия спинного мозга.
Дистракционный тип обусловлен чрезмерным растяжением шейного отдела. Подобная травма возникает в двух случаях:
- Плод очень крупный. Акушерам приходится тянуть его к выходу из родовых путей.
- Тазовое предлежание. Врач вытягивает малыша за таз, из-за этого несформированные и слабые позвонки могут отсоединиться от межпозвоночных дисков или может произойти разрыв связок. Наиболее неблагоприятный исход — повреждение спинного мозга.
Сгибательно-компрессионная травма возникает из-за усиленного сдавливания. Такая ситуация может произойти во время стремительных родов — в случае, если головка ребенка не может выйти из родовых путей, а тело продолжает двигаться вперед. Стремительные роды проходят как с помощью дополнительной стимуляции, так и естественным образом.
Симптомы
- Развитие отёчности
- Гематома
- Болевые ощущения в области поражения;
- Деформирование кости
- Неподвижность конечностей
- Пронзительный плач младенца при слабых движения рукой или ногой;
- Наблюдаются не все необходимые рефлексы;
- Тонус мышц или слабый или повышенный
- Одна из конечностей не двигается
- Сосательный рефлекс слабо выражен
- Регулярные срыгивания
- Кожный покров бледный
- Беспорядочное подёргивание или ногой, или рукой
- Ребёнок спит с запрокинутой головой
- Постоянно высунут язык
- Постоянное подтекание мочи

Материнские факторы, в качестве которых можно рассматривать поздний репродуктивный возраст, заболевания беременной эндокринного, гинекологического и сердечно-сосудистого характера, переношенная беременность, профессиональные вредности, гипоплазия матки, узкий таз, ранний репродуктивный возраст, гестозы.- Факторы, связанные непосредственно с плодом. Это наиболее обширная группа причин, приводящих к рассматриваемому состоянию. Спровоцировать его может тазовое предлежание плода, недоношенность, аномалии развития плода, асфиксия, маловодие, внутриутробная гипоксия.
- Необоснованное применение акушерских пособий. Имеется ввиду проведение кесарево сечения, наложение акушерских щипцов, поворот плода на ножку, использование вакуум-экстрактора и другое.
Проявления натальной травмы ШОП
Зачастую родовая травма позвоночника у новорожденных происходит в тех случаях, когда родовую деятельность стимулировали, использовались акушерские щипцы либо была проведена операция .
Стоит заметить, что вес ребенка тоже играет в этом вопросе немаловажную роль. Так, в зоне риска могут оказаться малыши с небольшим весом, к примеру, меньше трех килограмм, а также новорожденные с большим весом, больше 4 кг.
Что касается симптоматики родовой травмы шейного отдела позвоночника, то она весьма разнообразна, а иногда даже незаметна и бывает отложена во времени. В целом из-за того, что были пережаты артерии, можно выделить такие симптомы:
- нарушенные функции головного мозга;
- повышенное внутричерепное давление;
- возникновение проблем с нервной системой;
- задержка речи и моторного развития;
- гипервозбудимость и гиперактивность;
- нарушения, связанные с опорно-двигательным аппаратом;
- энурез;
- аллергические реакции различного характера;
- другие вегетативные отклонения (к ним можно отнести мигрени, обмороки, метеочувствительность, общая утомляемость, и даже поносы).
Заметим, что в каждом индивидуальном случае симптомы могут быть разные. Необходимо внимательно наблюдать за ребенком, чтоб сообщить врачу более подробную информацию.

Причины травм, вызванные со стороны матери, могут быть следующими.
- Возраст. В более зрелом, или напротив, слишком молодом возрасте, присутствует высокий риск травмы новорожденного.
- Влияние на организм опасных веществ. Это может быть связано с проживанием на территории с неблагоприятным экологическим климатом или поблизости химзаводов, либо если женщина проработала на работе с вредными условиями.
- Активный токсикоз.
- Перенашивание ребенка.
- Заболевание и инфицирование половых органов.
- Узкий таз.
- Генитальные патологии, к которым относятся: вагинит, сальпингит и эндометрит.
- Венерические заболевания.
- Болезни сердечно-сосудистой системы.
- Матка небольших размеров или ее шейка и тело сгибаются впереди, в результате чего образуется острый угол.
Часто встречаются и проблемы со стороны плода, которые провоцируют травмы ШОП. Среди них выделяют следующие.
- Преждевременные роды.
- Крупный плод, что затрудняет его прохождение по тазовому отверстию.
- Неправильное положение ребенка, т.е. ногами вниз. По правильному головка должна находится внизу.
- Гипоксия (некоторые органы и ткани получают недостаточное количество кислорода).
- Асфиксия, которая появляется в результате обвития, что провоцирует изменение шейных позвонков.
- Небольшое количество околоплодных вод.
И это далеко не весь список причин, которые способствуют травматизму шеи у младенца. Длительные, либо напротив, затяжные роды, слабо — и гиперактивный процесс родов чаще всего провоцируют травмы.
Кроме этих факторов, бывают ошибки, сделанные по вине врачей и акушеров.
- применение вакуум-экстракции. Имеется ввиду извлечение младенца за счет вакуум-экстрактора;
- использование щипцов. Неправильность их применения приводит к нанесению вреда позвоночному столбу, ручкам и ножкам новорожденного;
- разворот ребенка «на ножку»;
- удушье младенца. Когда ребенок длительное время пребывает без кислорода, в результате чего в тканях собираются углекислоты.
Натальные повреждения позвоночных отделов и прочие патологии часто появляются под воздействием сразу нескольких рассмотренных причин. Нарушение родов влечет сбои в жизнедеятельности других органов женского организма, сила травмы может быть незначительной и весьма тяжелой. Большинство из них обнаруживаются во время развития малыша, но более тяжелые можно выявить сразу после появления ребенка на свет.
На почве родовой травмы в ШОП могут возникнуть страшные необратимые проблемы
При лучших обстоятельствах проявляется плохая циркуляция крови в мозге, из-за чего умственные способности ребенка замедляются по сравнению со своими одногодками. Затруднения могут возникнуть на поздних порах, когда ребенок пойдет в школу. В это время, как правило, родители даже не догадываются, что причина кроется в травме шеи.
Проблемы могут показать себя в виде:
- мигреней;
- высокого артериального давления;
- неровностей позвоночника;
- мышечной атрофии;
- вегетососудистой дистонии.
Исход родового травматизма может быть самым различным. Может появиться кровоизлияние в головном мозге, которое в дальнейшем будет развиваться, парезы, параличи, замедленный рост конечностей, сбой тонуса мышц, судорожные явления, гидроцефалия, гипертензия, припадки, патология черепных нервов, церебральный паралич, гидроцефалия, медленное развитие моторики и речевого аппарата, пневмония, слабое психоэмоциональное развитие.
При обнаруженном вывихе, прежде чем приступать к фиксированию шеи, врачу необходимо поставить позвонки шеи на прежнее место. Фиксация проводят при помощи особого метода пеленания. Шею заключают в твердый марлевый валик. Такую фиксацию стоит проводить 2 раза на неделю. В особых случаях младенцу не просто пеленают шею, но и лишают малыша движений при помощи специальной кроватки.
Спустя месяц активного лечения можно переходить на новый этап лечения. Его основное назначение – тонизировать мышцы и стабилизировать работу нервных окончаний. Для этого делают массаж, разнообразные ванночки, процедуры физиотерапии. Схожие терапевтические действия на протяжении первого года жизни ребенка стоит повторять 2-3 раза.
Если новорожденный получил повреждение шейных позвонков, в больнице он останется еще приблизительно на один месяц. Из родильного отделения таких младенцев направляют в детское отделение, где приступают к начальному лечению. Как состояние ребенка улучшается, можно не пеленать шею и выписать домой. После этого ребенок переводится на регулярное обследование в больнице ортопедом и неврологом.
Если повреждению шеи сопутствует вывих позвонков, с момента выписки, врач прописывает воротник Шанца, который носят на шее. Он может назначаться всего на пару часов в день, на момент сна или ношение на протяжении всего дня. Выбирать воротничок стоит с учетом индивидуальных особенностей ребенка, с учетом его веса и объема. Воротник, несоответствующий параметрам малыша, может еще больше осложнить травму.
К таким последствиям относятся:
- головные боли;
- высокое давление;
- слабый тонус мышц;
- нарушения моторики;
- косолапость;
- проблемы с позвоночником (сколиоз, остеохондроз).
Родовая травма новорожденного не проходит бесследно не только для физического здоровья, но и для психической сферы. Её последствиями могу быть гиперактивность, низкая концентрация внимания, плохая память. Ребенку с таким анамнезом достаточно трудно учиться в школе.
Если ребенок в процессе родов получил травму шейного отдела, выписка домой его ждет примерно через месяц. Из роддома таких малышей выписывают в детское отделение, где проводится первичное лечение. После того, как ребенку становится можно не фиксировать шею, малыш отправляется домой и в поликлинике попадает под наблюдение невролога и ортопеда.
Новорожденные дети имеют непохожую от взрослой костную систему. Она характеризуется отличной и разработанной гибкостью только лишь для того чтобы ребенок мог пройти по узким родовым путям не получив при этом родовую травму. Но можно и выявить ряд случаев, когда новорожденный ребенок получает родовую травму из-за неправильных ведений родов или каких-либо неправильных подступивших действий, как раз таки имеется вероятность получения родовой травмы при прохождении ребенка по родовым путям.
Зачастую можно встретить родовую травму растяжений в области шейных позвонков. Если ребенок все же её получил то ему необходимо срочно оказать экстренную помощь, и необходимо держать его под наблюдением у врачей уже после рождения. В данной статье вы больше узнаете о причинах, по которым возникает родовая травма шейного отдела позвоночника, а так же её симптомы, лечение, и последствия от получившегося растяжения, мы поговорим о них подробнее.
Искусственное стимулирование родовой деятельности
Кесарево сечение
Несозревший и недоношенный ребенок
Использование акушерских щипцов
Крайне маленький или крайне большой вес ребенка
Врожденные патологии развития позвоночника

Если вдруг ребенок при рождении весит около 4 кг, а то и более, то имеется большая вероятность, касающаяся получения растяжения и подвывиха позвонков.
Нарушение системы кровоснабжения ребенка
Неправильное кровообращение в области мозга, которое и может вызвать ухудшение проходимости позвоночных артерий
Нарушение оттока жидкости из черепа или вен ребенка
Вышеупомянутые проблемы могут вызвать проблемы и сильно повлиять на работоспособность мозга, которые могут угрожать здоровью, а то и жизни малыша. Именно данные причины могут стать болезнью гидроцефалии мозга. Болезнь гидроцефалии мозга характеризуется тем, что в мозгу есть водянки, которые и могут привести к скачкам внутричерепного давления у детей.
Симптомы
-
Асимметрия лица и черепа, плоский затылок
-
Асимметрия ягодичных складок
-
Кривошея
-
Повышенная плаксивость, частые «колики»
-
Одностороннее положение во время сна, поза с сильно разогнутым туловищем во сне
-
Повышенная чувствительность задней части шеи (при прикосновении)
-
Отсутствие и истирание волос на затылке
-
Плохой аппетит
-
Проблемы с грудным вскармливанием, не ест из второй груди
-
Симптом «head banging» – ребенок бьется головой о кроватку
-
Проблемы с глотанием, чрезмерные срыгивания
Ротационная травма
Классификация и симптомы натальных повреждений
Условно выделяют 2 вида родовых травм:
- механические – возникают в результате внешнего воздействия;
- гипоксические – обусловленные механическим повреждением, из-за которого развивается кислородное голодание ребенка, что ведет к поражению ЦНС и/или внутренних органов.
В зависимости от местонахождения повреждения:
- повреждение мягких тканей (это может быть кожа и подкожная клетчатка, мышцы, родовая опухоль и кефалогематома);
- повреждения костей и суставов (это трещины и переломы трубчатых костей: бедренной, плечевой, ключицы, травма костей черепа, вывихи и подвывихи и прочее);
- повреждения внутренних органов (кровоизлияния в органы: печень и селезенка, надпочечники и поджелудочная железа);
- повреждения нервной системы (головной и спинной мозг, нервные стволы).
В свою очередь повреждения нервной системы подразделяются на:
- внутричерепную родовую травму;
- травму периферической нервной системы (повреждения плечевого сплетения и повреждение лицевого нерва, тотальный паралич и парез диафрагмы, и другие);
- травму спинного мозга.
К родовой травме мозга относятся различные кровоизлияния (субдуральные и субарахноидальные, внутримозжечковые, внутрижелудочковые и эпидуральные, смешанные).
Также родовую травму дифференцируют по степени влияния акушерской службы:
- спонтанная, которая возникает либо при обычных, либо при осложненных родах, но не зависимо от врача причинам;
- акушерская – в результате действий медперсонала, в том числе и правильных.
Ротационная травма
Клиническое течение и диагностика
Симптоматика повреждений у новорожденных сразу после родов может значительно отличаться (быть более выраженной) через некоторый период времени и зависит от тяжести и локализации травмы.
При повреждении мягких тканей (кожи и слизистых) наблюдаются различные царапины и ссадины (возможно при проведении амниотомии), порезы (во время кесарева сечения), кровоизлияния в виде экхимозов (синяков) и петехий (красные точки). Такие повреждения не опасны и быстро проходят после местного лечения.
Более серьезной травмой мягких тканей считается повреждение (разрыв с кровоизлиянием) грудино-ключично-сосцевидной мышцы. Как правило, подобная родовая травма возникает в родах при предлежании ягодицами, но возможно ее возникновение и в случае наложения акушерских щипцов или других пособий в родах. Клинически в районе повреждения мышцы определяется небольшая умеренно-плотная или тестоватая на ощупь припухлость, отмечается ее легкая болезненность.
В некоторых случаях повреждение мышцы выявляется к концу первой недели жизни новорожденного, что проявляется кривошеей. Терапия включает создание корригирующего положения головы (ликвидация патологического наклона с помощью валиков), сухое тепло, электрофорез йодида калия. Позднее назначается массаж.
Данная опухоль появляется вследствие отека мягких тканей из-за повышенного давления на головку или ягодички. Если роды были в затылочном предлежании, опухоль находится в районе теменных костей, при ягодичном предлежании – на ягодичках и половых органов, а в случае лицевого предлежания – на лице. Выглядит родовая опухоль как синюшный отек с множеством петехий на коже и развивается в случае затяжных родов, крупного плода или наложения вакуум-экстрактора. Родовая опухоль не требует лечения и исчезает самостоятельно через пару дней.
- Субапоневротическое кровоизлияние
Представляет собой кровоизлияние под апоневроз скальпа и может «спускаться» в подкожные пространства шеи. Клинически определяется тестоватая припухлость, отек теменной и затылочной части. Данное кровоизлияние может увеличиваться и после рождения, нередко инфицируется, служит причиной постгеморрагической анемии и усиливающей желтухи (нарастает билирубин). Исчезает самостоятельно через 2 – 3 недели.
При разрыве кровеносных сосудов происходит излитие и скопление крови под надкостницу черепа, как правило, в область теменных костей (редко в район затылочной кости). Сначала опухоль обладает упругой консистенцией и определяется через 2 – 3 дня после родов, когда спадает родовая опухоль. Кефалогематома находится в пределах одной кости, никогда не распространяется на соседние, пульсации нет, безболезненна.
При осторожном прощупывании определяется флюктуация. Кожа над кефалогематомой неизмененная, но возможны петехии. В первые дни после родов кефалогематома склонна к увеличению, тогда она становится напряженной (считается осложнением). Размеры травмы уменьшаются ко 2 – 3 недели, а полное рассасывание происходит через 1,5 – 2 месяца.
В случае напряженной кефалогематомы показана рентгенография черепа для исключения переломов костей. В редких случаях кефалогематома обызвествляется и костенеет. Тогда кость на месте повреждения деформируется и утолщается (форма черепа по мере роста ребенка изменяется). Лечение проводят только при значительных и увеличивающихся кефалогематомах (пунктирование, наложение давящей повязки и назначение антибиотиков).
Пример из практики
Акушер, участвующий в родах, не лишен риска нанести малышу то или иное повреждение. Родовые травмы в данном случае считаются ятрогенными осложнениями, а не ошибкой врача. Во время выполнения кесарева сечения по экстренным показаниям я пару раз разрезала кожу на ягодичках и головке ребенка. Так как кесарево сечение было экстренное, то есть уже при активной родовой деятельности, когда нижний сегмент матки перерастянут, при его разрезе затрагивались мягкие ткани малыша.
Травмы скелета
Как правило, носит характер поднадкостичного (надкостница сохраняется целой, а кость ломается). Клинически отмечается ограниченность активных движений, болезненной реакцией (плачем) на попытку совершить пассивные движения руки на стороне сломанной ключицы, нет рефлекса Моро. Пальпаторно определяется припухлость, болезненность и крепитация (скрип снега) над местом повреждения. Лечение консервативное: наложение тугой повязки, которая фиксирует плечевой пояс и ручку. Заживление происходит через 2 недели.
Данный перелом характерен для внутреннего поворота плода на ножку (плод извлекается за тазовый конец). Характеризуется значительным смещением отломков вследствие выраженного мышечного напряжения, отек бедра, спонтанные движения резко ограниченны. Нередко бедро синеет в результате кровоизлияния в мышечную ткань и подкожную клетчатку. Лечение: вытяжение конечности либо репозиция (сопоставление отломков) с дальнейшей иммобилизацией. Заживление происходит через 4 недели.
У родившихся детей различают 3 типа перелом костей черепа: линейный (кость теряет целостность по линии), вдавленный (кость прогибается внутрь, но целостность обычно не теряется) и окципитальный остеодиастаз (разделяется чешуя затылочной кости от ее боковых частей). Вдавленный и линейный переломы возникают после наложения акушерских щипцов.
Окципитальный остеодиастаз обуславливается либо субдуральным кровоизлиянием, либо компрессией черепа в этом месте. Клинически не имеют симптомов. Проявляется лишь вдавленный перелом – явная деформация черепа, если сильный прогиб кости внутрь, то вследствие давления ее на мозг возникают судороги. Лечения не требуется. Вдавленный перелом срастается самостоятельно.
Для шейного отдела позвоночника характерны подвижность, хрупкость и особая чувствительность к различным воздействиям. Причиной повреждения шейного отдела служат грубое сгибание, случайное растяжение или насильственный поворот. В шее возникают следующие виды нарушений:
- дистракция;
- ротация;
- компресиооно-сгибательное.
Ротационное нарушение возникает либо в процессе ручных манипуляций, либо при наложении акушерских щипцов, когда совершаются круговращательные движения головкой, что приводит к подвывиху первого шейного позвонка либо к повреждению сочленения между первым и вторым позвонками.
Компресионно-сгибательные нарушения характерны для стремительных родов и крупного плода.
К самым распространенным травмам шеи относят чрезмерное вытягивание, вколоченные подвывихи и перекручивание головы и/или шеи.
Достаточно редкая патология и наблюдается при неправильном ведении или патологическом течении родов или при оказании акушерских пособий. Функции внутренних органов могут нарушаться и при родовой травме нервной системы. Как правило, повреждаются печень и селезенка, надпочечники. Вследствие излития крови в данные органы.
Первые двое суток симптоматика отсутствует, так называемый «светлый промежуток». Но затем, на 3 – 5 сутки отмечается резкое ухудшение состояния малыша в виду кровотечения, обусловленного разрывом гематомы, увеличением кровоизлияния и нарушением гемодинамики. При подобной родовой травме отмечаются следующие симптомы:
- постгеморрагическая анемия;
- нарушение работы поврежденного органа;
- живот вздувается;
- на УЗИ определяется жидкость в брюшной полости;
- выраженная мышечная гипотония;
- угнетение рефлексов;
- парез кишечника (нет перистальтики);
- падение артериального давления;
- рвота.
Лечение включает назначение гемостатиков и посиндромную терапию. При значительном кровоизлиянии в живот показана экстренная операция. При повреждении надпочечников назначаются глюкокортикоиды.
У новорожденных с внутричерепной родовой травмой обращает на себя внимание более или менее выраженное возбуждение, беспокойство в первые же часы после рождения. Кожные покровы обычно бледные, нет физиологической эритемы кожи, небольшой периоральный цианоз, а иногда и цианотичный оттенок кожи; отмечаются приступы вторичной асфиксии, которые бывают, как правило, при очень тяжелой внутричерепной родовой травме, особенно у недоношенных и при осложнении внутричерепной травмы пневмонией.
Ребенок беспричинно кричит, крик часто носит характер пронзительного, монотонного («мозговой» крик), иногда, наоборот, крик слабый; наблюдаются двигательное беспокойство, однообразные автоматические движения конечностей, языка. Нередко дети лежат с открытыми глазами, устремленными в одну точку – симптом «открытых глаз».
Когда состояние возбуждения проходит, новорожденные становятся вялыми, сонливыми, малоподвижными, даже во время осмотра лежат почти неподвижно. Ребенок почти не кричит, вяло сосет из рожка, врожденные тонические рефлексы (Моро, Бабкина, Робинзона и др.) не определяются. Дыхание обычно аритмичное, поверхностное.
Нередко ребенок стонет во время выдоха, выдох обычно удлинен. Часто отмечается несоответствие между частотой пульса и дыхания, особенно в первые двое суток–пульс замедлен до 80–100 уд/мин, а дыхание учащено до 100 уд/мин. Иногда пульс, наоборот, резко учащен. Артериальное давление понижено до 36–60 мм рт. ст. (у здоровых – 60– 72 мм рт. ст.).
Методы диагностики
Диагностика травмы позвоночного столба, нанесенной при родах, включает такие этапы:
- выявление механических повреждений, к примеру, сдавливание или кровоизлияние;
- ультразвуковая диагностика (УЗИ) нередко используется для более точного установления диагноза;
- в зависимости от возраста крохи, а также его состояния могут применять методы рентгенографии.
Что касается лечения травм позвоночного столба, полученных в процессе родовой деятельности, то все действия специалистов будут направлены на обеспечение нормального кровоснабжения и кровообращения в головном мозге.
В некоторых случаях может даже потребоваться фиксация шейного отдела до того момента, когда утраченные либо нарушенные функции полностью не восстановятся, либо до того, пока не нормализуется внутричерепное давление.
Для лечения родовых травм довольно часто специалисты рекомендуют мануальную терапию. Она в данном случае зарекомендовала себя на высоком уровне, так как во многих случаях мануальное воздействие дает положительные результаты.
Врач также назначает прием медикаментов. Медикаментозное лечение может также проводиться само по себе, либо в сочетании с мануальной терапией для достижения лучших результатов. В особо тяжелых случаях для избавления от патологии могут назначить хирургическое вмешательство.
Хотим заметить, что диагностику, а также лечение травм позвоночника, полученных во время родового процесса, необходимо проводить строго под контролем специалиста. Не занимайтесь самолечением, даже если это касается массажа.
Родовые травмы позвонков должны корректироваться только соответствующими врачами, ведь речь идет о благополучном будущем вашего ребенка!
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочеки поделитесь этим материалом с Вашими друзьями:)
Роды – это естественный процесс, который может протекать весьма непредсказуемо. На то, как пройдут роды, во многом влияют особенности анатомии и здоровье будущей мамы и младенца. Но даже если у женщины нет никаких проблем со здоровьем, она себя хорошо чувствует и если врачебные обследования имеют положительный характер, в родильном отделении может случиться непредвиденный случай, который требует подмоги медиков.
В статье разберемся, что представляет собой родовая травма шейного отдела позвоночника у новорожденных: последствия, виды и правила лечения такого недуга.
Натальная травма — повреждение, которое получено в период родов. Младенцы иногда рождаются с травмой шеи. Виной тому физиология тела новорожденного. Отдел шейных позвонков даже у взрослых людей является слабозащищенным местом. Связки и мышцы у малыша весьма слабые, поэтому есть большой риск получить травму шеи. В зависимости от способа получения повреждения ШОП, существуют различные виды повреждений.
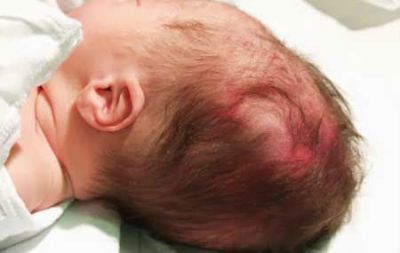
Таблица №1. Виды повреждений при родах.
| Вид | Описание |
|---|---|
| Дистракционная травма | Повреждение в области шеи может проявиться впоследствии большой растяжки шеи. На момент родов это наблюдается в 2х инцидентах. Первый из них – когда крупногабаритный малыш из-за широких плечиков не проходит по родовому каналу, и акушерам приходится «вытягивать» младенца за головку. Второй – младенец больших размеров, находящийся в матке в продольном положении, т.е. ножками к входу. В таком случае головка не подвижна, не может продвигаться по родовым путям и акушеры «подтягивают» малыша за ягодицы. Такие действия могут вызвать разрыв связок и отделений позвонковых тел от межпозвоночных дисков. Может случиться травма спинного мозга. |
| Сгибательно-компрессионная травма | Если в вышеописанной ситуации был риск растяжки шейного отдела, то на этот раз появляется угроза его сильного сдавливания. Это случается при активных родах, во время которых головка не может двигаться по родовым путям, а тело не перестает двигаться вперед. Такие роды могут возникнуть при естественном процессе или при вынужденном стимулировании родового процесса. При сильном сдавливании новорожденный может родиться с травмой тел позвонков. |
| Ротационная травма | Бывают случаи, когда младенцу требуется помощь в прохождении по родовому каналу, чтобы быстрее родиться на свет. Речь идет о ситуациях, которые нуждаются в ускоренном процессе родов, поскольку появляется угроза здоровью будущей мамы и ее ребенка либо при появлении слабости на момент схваток, из-за которой у женщины не получается родить самостоятельно. Чтобы ничего не мешало ребенку родиться, к голове прикладываются акушерские щипцы. В особых случаях акушер работает с помощью рук. Чтобы головка легко прошла, производят ротационные движения (поочередно поворачивают головку почасовой стрелке, а затем против). Такие движения способствуют вывиху или смещению позвонка шеи. Это грозит сдавливанию спинного мозга и сужению спинномозгового канала. |
Обнаружить травму шеи у младенца можно после родов. Стоит учесть некоторые признаки:
- покраснение и отек шеи;
- шея выглядит либо очень короткой, либо очень длинной;
- на затылке или шее проявляются спазмы мышц;
- неровности шейного позвоночника.
Симптомы, которые тяжело сразу заметить:
- тело и конечности новорожденного очень расслаблены;
- младенец тяжело и хрипло дышит, издает стоны;
- появление синего оттенка в области носа;
- нервозность в поведении новорожденного, нарушенный сон и постоянный плач;
- тяжело соглашается на кормление, постоянные срыгивания;
- сердечная аритмия.
Эти признаки свидетельствуют о натальном повреждении ШОП. Для точности диагностирования стоит воспользоваться ультразвуковым и рентгеновским обследованием, допплерографией. В результате выходят сведения о кровопритоке в области головы и шеи. После обследования можно обнаружить, где находятся и как сильно проявляются родовые травмы.
Если у новорожденного малыша были диагностированы признаки повреждения шейного отдела позвоночника, врач должен тщательно осмотреть голову и шейный отдел маленького пациента с использованием метода пальпации. Если есть сомнения, малыша направляют на дополнительную диагностику — УЗИ, компьютерная томография, рентген, а также другие функциональные тесты. Ребенка также нужно показать специалистам узкого профиля — остеопату и неврологу.
Очень часто отмечаются расстройства терморегуляции, особенно гипертермия. У некоторых детей появляется упорная зевота или икота. Могут наблюдаться также дискинезии со стороны желудочно-кишечного тракта – метеоризм, запоры, вздутие живота. Иногда наблюдается задержка мочеиспускания или же, наоборот, развивается парез сфинктеров.
При внутричерепной родовой травме средней тяжести и тяжелой обычно отмечается смена стадий угнетения и возбуждения.
I стадия – угнетения – длится обычно недолго, несколько часов; она может пройти и незамеченной.II стадия – возбуждения – развивается чаще всего через 12–16 ч после рождения, но может проявляться и раньше.
Приступы судорог, особенно продолжительные, ухудшают прогноз, но, вместе с тем, отсутствие судорог не свидетельствует о легкости заболевания. Восстановление функций обычно длится 8–14 дней.
У новорожденных с явлениями внутричерепной травмы обычно отмечается отставание в физическом развитии настолько закономерно, что это можно увязать с нарушениями обменных процессов, в частности ассимиляции (В. И. Тихеев). Но иногда отмечаются лишь слабые симптомы поражения центральной нервной системы;
Несомненно, часто возможны функциональные расстройства центральной нервной системы, наступившие в результате тех или иных осложнений в течение родового акта. Существуют также «пограничные» состояния с внутричерепной родовой травмой; такие дети также нуждаются в особом уходе и внимании обслуживающего персонала.
Предложенная В. И. Тихеевым классификация трех стадий нарушений мозгового кровообращения дает возможность сблизить случаи функционального нарушения внутричерепной гемодинамики и тяжелые повреждения головного мозга.
При I (легкой) стадии нарушения мозгового кровообращения отмечаются незначительные функциональные расстройства центральной нервной системы. Они выражены слабо (гипотония, вялость, тремор рук, быстро проходящее стонущее дыхание) и держатся обычно короткое время.
При II стадии симптомы ярче и держатся длительный срок, могут быть приступы судорог, вскрикивания, расстройства сна, зевота, нистагм.
Клинические проявления при III стадии нарушения мозгового кровообращения отличаются еще большей тяжестью; в этих случаях почти всегда определяется внутричерепное кровоизлияние. Общая резкая адинамия, арефлексия с момента рождения, генерализованные судороги, тахикардия, снижение артериального давления, потеря сознания свидетельствуют об обширном кровоизлиянии либо о тяжелом шоковом состоянии.
Быстрое исчезновение всех патологических симптомов дает основание исключить внутричерепное кровоизлияние и предположить функциональное нарушение мозгового кровообращения.
При установлении диагноза необходимо учитывать все клинические проявления болезни, вести систематическое наблюдение за частотой дыхания и сердечной деятельностью, изменениями мышечного тонуса, температурой, выраженностью врожденных рефлексов. Осмотр ребенка нужно производить очень внимательно, но осторожно, не нарушая его покой.
Для подтверждения диагноза внутричерепного кровоизлияния важное значение имеют данные спинномозговой пункции – свежая кровь в ликворе свидетельствует о субарахноидальном кровоизлиянии. Но отсутствие крови в спинномозговой жидкости не исключает наличия кровоизлияния в субдуральное пространство, в вещество мозга, в мозжечок.
Однако только с диагностической целью люмбальную пункцию производить не следует. Имеет смысл ее лечебно-диагностическое применение и особенно в тех случаях, когда отмечаются симптомы повышения внутричерепного давления – выпячивание и пульсация родничка, резкое беспокойство, частые приступы судорог.
Восстановление и уход
Молодые мамочки должны иметь в виду особенности ухода за детьми, перенёсшими родовую травму, чтобы свести к минимуму ее негативные последствия. Лечение очень разнообразно, так как зависит от вида повреждений, степени их тяжести, отягощающих факторов. Если травмирование имеет очень серьёзный характер, а у женщины нет медицинского образования, часто приглашаются сиделки-нянечки, которые умеют профессионально ухаживать за такими детками.
Если повреждена костная система (конечности)
- Специальный уход не требуется.
- Постоянное наблюдение у участкового педиатра.
- Контроль хирурга в первые 2 месяца жизни малыша.
- Исключить повторное повреждение кости.
- Спустя 2 недели после родов проводится рентген и делается вывод о сращении костей.
Травмы позвоночника
- Регулярные занятия ЛФК.
- Постоянное диспансерное наблюдение.
- Лечебно-профилактический массаж.
- Очень опасна травма спинного мозга, но при соответствующем уходе младенцы живут долго: нужно предпринимать меры для предотвращения пролежней, проводить постоянное лечение мочевой системы и различных инфекций, а также периодически водить ребёнка на обследования для выявления уропатии.
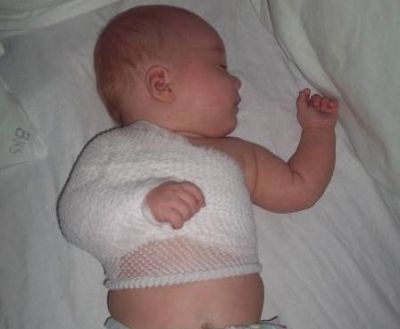
При травмировании мягких тканей
- Уход сложности не представляет.
- Исключение грудного вскармливания в течение 3-5 дней. Поят сцеженным молоком.
- Ссадины обрабатываются раствором бриллиантовой зелени.
- Полный покой.
- Контроль за внешними симптомами родовой травмы.
Повреждение внутренних органов
- Посиндромное лечение.
- Постоянный контроль педиатра.
Внутричерепная травма
- Щадящий режим.
- При тяжёлом состоянии – нахождение ребенка в кувезе (специально оборудованном инкубаторе).
- При наличии судорог, нарушения дыхания, асфиксии исключаются любые перемещения ребенка. Нужно будет обеспечить ему максимальную неподвижность.
- Обработка кожи, кормление, пеленание производятся в кроватке.
- Любая травма головы при родах (как внутренняя, так и внешняя) предполагает кормление ложкой или пипеткой, возможно зондовое питание.
Массаж
Большое значение имеют ЛФК и лечебный массаж при повреждении позвоночника и конечностей, ДЦП. Они укрепляют ослабленные мышцы, улучшают кровообращение и обменные процессы в зоне поражения, восстанавливают координацию движений, борются с ограничением подвижности или искривлением позвоночника, общеукрепляюще действуют на организм.
- Для процедуры используют подогретые масла (лучше оливковое или пихтовое).
- Для расслабления повреждённых или атрофированных мышц применяются поглаживание, валяние, сотрясение, лёгкая вибрация.
- Для их стимуляции – строгание, глубокое поглаживание, разминания, растирания с отягощением, штрихование.
- Категорически запрещены приёмы поколачивания, выжимания.
- Производится массаж спины, воротниковой зоны, рук (начиная с плеча), ног (начиная с бедра), груди, живота.
- Продолжительность процедуры – от 5 до 15 минут.
- Курс включает в себя 20-35 сеансов.
- В год требуется от 4 до 6 курсов.
- Помимо классического, может быть назначен сегментарный или точечный массаж.
Если повреждения серьёзные и повлекли за собой необратимые последствия, за ребёнком необходим профессиональный уход, в частности родовая травма головного мозга требует нейрохирургической помощи в стационаре. Особенно тяжёлым является период в первые 1-5 месяцев жизни малыша. Если ему была оказана своевременная, грамотная помощь со стороны врачей, должный уход со стороны родителей, организм максимально восстановится и придёт в норму, насколько это возможно.
Женщины должны знать все тонкости по уходу за младенцем, который столкнулся с родовым травматизмом, чтобы избежать возможные негативные явления. Способов лечений достаточно много. Выбор того или иного способа зависит от разновидности травмы, ее тяжести и влияющих факторов. Если повреждение является весьма серьезным, а молодая мама не владеет базовыми медицинскими навыками, во многих случаях нанимают нянечек-сиделок, имеющих медицинское образование и большой опыт ухода за больными детками.
В случае травмирования конечностей:
- особый уход не обязателен;
- постановка на учет к педиатру;
- наблюдение хирургом на протяжении первых 2х месяцев;
- не допустить повторную травму кости;
- через 2 недели после рождения сделать рентген, чтобы убедиться в правильном сращивании кости;
- регулярно обследоваться в диспансере;
- делать массаж в профилактических целях.
В зависимости от типа травмы уход должен отличаться
При внутричерепном повреждении:
- полный покой и тщательный уход;
- при сильной тяжести травмы, стоит поместить малыша в инкубатор;
- при судорожных припадках, удушье, неровном дыхании, исключить движения младенца;
- все процедуры, включая кормление, пеленание, обработка кожного покрова осуществляется в кроватке;
- повреждение головки при родах, как внешнего, так и внутреннего требует особого способа кормления, которое происходит при помощи пипетки или ложечки, в зависимости от тяжести травмы. Кроме того, прописывают зондовое питание.
Большую опасность для жизни ребенка несет повреждение спинного мозга. Должный уход обеспечит малышу долгую жизнь:
- прибегать к методам по устранению пролежней;
- регулярно лечить мочевую систему;
- остерегаться инфекционных заболеваний;
- иногда проводить исследование, чтобы выявить уропатию.
Повреждение мягких тканей. Речь идет о травме мышц, кожного покрова и подкожной клетчатки. К ним относят: царапины, кровоизлияния, которые в большинстве случаях не несут опасности и легко затягиваются после локального лечения. Во многих случаях повреждение сказывается на грудино-ключичной мышце, волокна которой имеют риск разорваться.
При повреждении тканей:
- уход за ребенком не требует особых навыков и знаний;
- нужно отказаться от грудного кормления на 5 дней;
- обеспечить полное спокойствие ребенку;
- при помощи смеси бриллиантовой зелени смазывать ссадины;
- следить за внешними проявлениями повреждений;
- профилактические меры по устранению симптомов.
При родовом повреждении шейного отдела очень важен массаж. Его действие направлено на укрепление мышц, придание костям прочности, усиление кровопритока и процесса обмена полезных веществ внутри организма.
Чтобы заранее обезопасить плод от шейных повреждений, будущие мамы должны следовать нескольким основным профилактическим мерам на период новорожденности. О такой профилактике не стоит забывать не только женщинам, но и врачам.
- заблаговременно запланировать беременность;
- обследоваться на выявление хронических проблем, а при их обнаружении — пройти полный курс лечения и потом можно начинать пытаться забеременеть;
- отказаться от вредных привычек, особенно от распития алкогольных напитков и курения, за несколько месяцев до наступления беременности и на момент вынашивания ребенка;
- контроль, лечение и профилактика внутриутробной гипоксии;
- для рождения ребенка выбирать только проверенные и лучшие больницы;
- за месяц до родов проконсультироваться с гинекологами, акушерами, невропатологами и неврологами, которые прямо или косвенно участвуют в родовом процессе.
- на время беременности придерживаться правильного рациона питания, принимать как можно больше витаминов, например, «Витрум Пренатал Форте» и др.
- будучи беременной, записаться на курсы будущих мам;
- на время беременности отказаться от тяжелой физической работы, переутомлений, больше отдыхать, хорошо высыпаться, почаще находиться на свежем воздухе;
- на момент вынашивания ребенка записаться на регулярный прием и обследование в женскую консультацию, сдавать нужные анализы;
- будучи беременной, стараться не находиться в обществе инфицированных людей, особенно избегать больных гриппом, парагриппом, ротавирусными болезнями, ОРВИ, краснухой, герпесом, корью, ветрянкой, чумой, лихорадкой, столбняком, туберкулезом, токсоплазмом;
- проводить действия, которые направлены на выявление резус конфликта (не совершать аборты, принимать к сведению резус крови будущих родителей, на момент орального секса использовать контрацептивы);
- на момент беременности не подвергать себя патологическим факторам, к которым относятся радиоволны и ионизирующее излучение. Сюда относят: микроволновки, МРТ, рентген, мобильный телефон, СВЧ-печи, компьютеры, ноутбуки, планшеты;
- отказаться от употребления лекарств, таблеток, биологически активных добавок, прочих лекарственных средств и препаратов;
- отказаться от просмотров страшных передач и фильмов.
После выписки из роддома детям после родовых травм необходимо обеспечить соответствующий уход, при необходимости продолжается лечения, назначаются мероприятия, направленные на скорую реабилитацию малышей. Лечение и уход зависят от типа повреждений, возникших в родах:
- Повреждение мягких тканей
При незначительных повреждениях кожи (ссадины, порезы) назначается местная обработка ран растворами антисептиков (зеленка, фукорцин, марганцовка). При повреждении грудино-ключично-сосцевидной мышцы накладывается иммобилизирующая повязка (воротник Шанца) на 7 – 10 дней, затем выполняются мягкое пассивное изменение положения головы и активные движения головы в противоположную поражению сторону. В случае отсутствия эффекта проводится хирургическое лечение.

Поврежденную конечность обездвиживают гипсовой лонгетой, ребенка плотно пеленают, при необходимости выполняют вытяжение конечностей. После заживления перелома назначается физиолечение и массаж.
- Повреждение позвоночника и спинного мозга
В первую очередь иммобилизируют голову и шею ребенка (кольцевидная повязка или ватно-марлевый воротник). Малыша пеленают в повязке (уже в родильном зале). Повязка сохраняется 10 – 14 дней. Если кровоизлияния, которые сдавливают спинной мозг, значительные, проводится Хиругическое лечение. Для обезболивания назначают седуксен, в остром периоде гемостатики.
Разновидности
Существует 3 механизма, которые способны привести к повреждениям позвоночника при родах:
- Компрессионный – он имеет место в тех случаях, когда существует большая разница давления матки и сил, не дающих плоду продвигаться дальше по родовым путям.
- Дистракционный – этот механизм связан с искусственным извлечением плода за таз либо голову.
- Ротационный – он связан с неправильным ведением родов.
Эти механизмы могут встречаться по отдельности, а могут комбинироваться.
Предлагаем рассмотреть основные типы травм позвоночника, нанесенных при родах:
- «Синдром короткой шеи» – он особенно заметен тогда, когда малыш находится в лежачем положении. Глядя на ребенка, создается ощущение, что у него отсутствует шея. Это ощущение пропадает, когда кроху берут на ручки. Синдром короткой шеи сопряжен со смещением первого и второго позвонков. Чем это грозит в будущем? У человека могут развиться такие состояния, как головные боли, сколиоз, а также снижение зрения;
- «Синдром поперечных складочек на шее» – внешне это выглядит приблизительно так же, как и в первом случае, однако этот синдром отличается наличием большого количества складочек на шее, которые постоянно преют;
- «Синдром цервикальной недостаточности» – для этого состояния свойственно снижение силы в ручках младенца. Это выражается в том, что, например, у малыша не хватает сил приподняться, ухватившись за пальцы мамы или папы. Бывает так, что у крохи ослаблена лишь одна рука. Такое состояние называется «синдромом робинзона». Какие могут быть последствия этой травмы? Во взрослом возрасте у человека может развиться сколиоз, плоскостопие и даже искривление ног;
- Если ваш малыш чрезвычайной гибкий и может невероятно выворачивать ножки, не стоит этому умиляться. Это может говорить о достаточно серьезной травме в области крестцового отдела;
- О травме шейного отдела позвоночника говорят также часто повторяющиеся обмороки, а также регулярно заложенный нос.
Имейте ввиду, что приведенный выше список возможных травм позвоночника при родах, далеко не полный. Каждый случай необходимо рассматривать отдельно, с его симптомами и возможными последствиями.
Классификация травм, полученных во время родов новорожденным: основные причины, которые приводят к травмам, последствия для ребенка от различных повреждений, методики лечения, реабилитации
После проведения массажа последствия родовой травмы у грудничка отсутствуют и присутствует хороший результат при восстановлении.
В методику лечения подключаются препараты, ориентированные на нормализацию работы ЦНС и обеспечивающие питание мышечным тканям. Последствия родовых повреждений будут устранены, если использовать массаж, электрофорез и готовить малышу расслабляющие ванны с травами, хвоей и морской солью. Лечение при сложных эпизодах проходит около полугода. Позже ребенок находится под контролем врачей – невропатолога или ортопеда.
Перелом позвоночника у новорожденных детей: симптомы, причины, лечение, профилактика, осложнения
Симптомы
Профилактика травм при родах у младенцев предусматривает определение уровня угрозы их получения в период наблюдения беременности, предельно осторожное обращение с новорожденным во время родов.
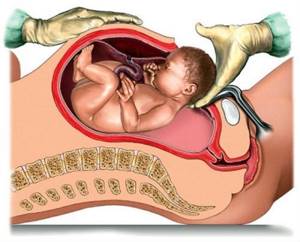
Во время беременности и при ее планировании важно придерживаться рекомендаций медиков:
- необходимо готовиться к беременности;
- проходить курс лечения хронических болезней;
- беречься от заражения вирусными и респираторными инфекциями;
- правильно и сбалансированно питаться;
- наблюдаться у гинеколога;
- вести здоровый образ жизни;
- на этапе родов выполнять указания акушера и правильно вести родовую деятельность.
Травмы во время родов происходят нередко. Многие не несут угрозу жизни ребенка, и детский организм самостоятельно справляется с проблемой. Но в тяжелых эпизодах помощь специалиста в области нейрохирургии, неврологии и травматологии необходима. И мама должна сделать все возможное, чтобы ее малыш был здоров.
Роды женщины считаются природной процедурой. Не во всех случаях они могут пройти удачно. На хорошее прохождение родов влияют биологические данные роженицы и малыша. Кроме влияния здоровья матери на роды могут возникнуть и другие проблемы. Малейшая ошибка во время родов может повлиять на здоровье малыша.
Самая известная детская травма – это повреждение шейного позвонка у ребенка
. Такие проблемы у новорожденных встречаются очень часто. Травма шейного позвоночника способствует развитию внутричерепного давления, нарушения нервной системы. При рождении у малышей все кости и позвоночник очень хрупкие, чем у взрослых. И малейшее повреждение может привести к болезням, которые будут сопровождать ребенка на протяжении всей жизни.
Причины

1. Неправильное прохождение периода беременности.2. Гестоз и токсикоз.3. Инфекция в половых органах.4. Заболевания гениталии у матери. К примеру, воспаление, сальпингит, эндометрит, вагинит, венерические заболевания и тому подобное.5. Болезни других органов.6. Преждевременные роды (недоношенность малыша).7.
Малейшая полученная травма шейного позвонка обязательно способствует появлению последствиям. Самое страшное последствие – это смерть малыша. Кроме смерти травма шейного отдела позвоночника приводит к ДЦП, параличу рук и ног, парезы. В некоторых случаях последствия могут быть незначительными и не проявляться.
Признаки и симптомы
После получения такой травмы у малыша может проявляться снижение развития. После получения травм у ребенка могут появляться различные признаки. К примеру:1. Задержка при развитии.2. Задержка при развитии речи.3. Двигательное торможение или повышенная возбудимость.4. Задержка роста, рук и ног.
Кроме того, у ребенка могут проявляться вегетативные нарушения:- сильная головная боль;- нарушение стабильности давления;- нарушение сердцебиения;- частые обмороки;- потливость, понос;- энурез;- слабость и тому подобное.
Диагностика и лечение
Диагностика обычно не требуется, так как диагноз ставят уже после родов, то есть в первые дни жизни малыша. Как и от других заболеваний и от травм разработано лечение. Основой лечения является удаление причин, по которой появилось повреждение. Посредством лечения врачи устраняют последствия после травмы. Также лечение предусматривает восстановление работы позвоночника.
При первом проявлении травмы позвоночника врачи проводят фиксацию. Фиксация предусматривает вправление шейного позвонка посредством вывиха. Фиксацию проводят с осторожностью путем пеленания. В таком состоянии малыш должен походить 2 или 3 недели. После 3 недель ребенку проводят более сложный этап лечения.
Этот этап подразумевает физиолечение путем массажа и лечебных ванн. Процедуры проводятся всего 2 или 3 раза. С помощью физиолечения восстанавливается тонус мышц, работа нервной системы. Полностью лечение проводится в течении одного месяца. Это также зависит от степени травмы. При получении травм врачи рекомендуют проводить лечение детям до 4 лет. В этот период лечение может быть быстрым и удачным, также без последствий.
Родовая травма, приводящая к параличу верхних конечностей, составляет 0,1-0,4% от числа родившихся детей. Доминирует натальная травма шейного отдела позвоночника. В результате тракции за голову при фиксированных плечиках возникает смещение позвонков в шейном отделе. Эго вызывает нарушение кровотока по позвоночной артерии и ишемию передних рогов спинного мозга с последующим нарушением сегментарного кровообращения в вертебробазилярном бассейне.
Тракция за голову вызывает натяжение всех стволов плечевого сплетения, то же самое возникает и при тракции за ножки и таз при ножном или ягодичном предлежании. Если при этом запрокидывается ручка за голову, то плечевое сплетение огибает ключицу, стволы натягиваются и придавливаются к головке плечевой кости, испытывая дополнительное сдавление, кроме натяжения.
При тазовом предлежании рука запрокидывается за голову и, кроме натяжения по длине, стволы плечевого сплетения испытывают давление со стороны ключицы, головки плечевой кости и поперечных отростков позвонков. Растяжение нервных волокон плечевого сплетения за пределы физиологической прочности может возникать и при вытяжении за руку, запрокидывании руки за голову, отведении плеча до прямого угла с ротацией плеч.
Резкое отклонение головы в сторону, противоположную фиксированной половине плечевого пояса, вызывает повреждение верхних спинномозговых нервов. Родовая травма ведет и к разрыву лестничных мышц, фасций, кровоизлияний, разрывов и надрывов веточек сплетения. С течением времени вокруг плечевого сплетения образуются рубцы, которые вызывают вторичное сдавление сплетения и стойкое нарушение проводимости нерва. Образование рубцов и разрастание соединительной ткани способствует дальнейшему расстройству кровообращения и образованию внутристволовых неврином.

О.В. Дольмицкий, используя опыт микрохирургических операций на плечевом сплетении у новорожденных, описал макро- и микросимптоматику морфологических нарушений. Во время операций выявлены грубые рубцовые изменения в тканях, окружающих плечевое сплетение, нарушение анатомической топографии его, облитерация наружной яремной вены, рубцовое перерождение подкожной мышцы шеи и глубокой фасции шеи.
В зависимости от уровня поражения плечевого сплетения и от степени этого поражения РПВК бывает трех типов.
Верхнекорешковый тип поражения – паралич Дюшенна-Эрба – впервые описал французский невропатолог G. Duchenne в 1872 г. Он наблюдал это у новорожденных после травматичных акушерских манипуляций. В 1876 г. немецкий врач W. Erb описал клиническую и анатомическую картину поражения верхнего ствола плечевого сплетения у взрослых и объяснил его патогенез.
Нижнекорешковый тип паражения – паралич Дежерина-Клюмпке – описал французский невропатолог A.Dejerine-Klumpke в 1889 г. Это поражение характеризуется параличом мышц кисти, изменением чувствительности и трофическими нарушениями, а также зрачковыми расстройствами, связанными с повреждением симпатических волокон, проходящих к глазу через корешок и спинномозговой нерв Th 1 – синдром Бернара-Горнера.
Смешанный тип поражения – мозаичное повреждение всех трех стволов плечевого сплетения С5-Th 1 без полного перерыва и при полном разрыве их.
Стадии течения болезни
Клиническая картина повреждения верхней конечности в течение жизни и роста ребенка претерпевает изменения. Это зависит от тяжести поражения и стадии заболевания.
Стадии заболевания выделены условно и соответствуют периодам реиннервации.
I стадия – острый период травмы. Продолжается с момента рождения и до 1 мес.
II стадия – период восстановления. Продолжается со 2-го месяца жизни ребенка и до 1 года. В этот период происходит полное или частичное восстановление функции поврежденной конечности.
III стадия – стадия остаточных явлений.
Некоторые специалисты выделяют IV стадию – промежуточную между II и III – стадию позднего восстановительного периода. Если учесть ортопедические проблемы течения заболевания, то выделение этой стадии оправданно. К 1 году репаративные процессы в нервах и корешках сплетения уже закончились, однако, при интенсивном лечении в этот период у ребенка происходит формирование новых двигательных навыков, развивается координация движений, улучшается трофика тканей руки, улучшается и интенсивно развивается мелкая моторика, сила мышц нарастает.
Фиксированные контрактуры еще не сформировались, и очень важно проводимое в этот период интенсивное ортопедическое лечение сочетать с неврологическим лечением. А в периоде остаточных явлений, когда исчерпаны все возможности неоперативного реабилитационного лечения, следует изменить тактику ортопедического лечения и решать вопросы об оперативном устранении контрактур, сухожильно-мышечных пластиках и стабилизациях суставов.
Клиническая характеристика
В период новорожденности в острый период травмы клиническая картина повреждения верхней конечности практически однотипна для всех видов параличей. Превалируют симптомы родовой травмы. Ребенок беспокоен, понижен мышечный тонус, ослаблено дыхание, порочное положение верхней конечности, активных движений и даже мышечных сокращений в конечности не определяется.
При пассивном отведении руки ребенок не производит никаких активных движений рукой. Иногда только при верхне-корешковом типе поражения могут быть слабые активные движения в суставах кисти и пальцев. В области шеи на стороне повреждения – отек тканей, может быть кровоизлияние в мягкие ткани, иногда кровоизлияние в области шеи.
На пассивные раздражения кожи пораженной конечности реакции ребенка нет. Кожная температура пораженной конечности на 1…2°С ниже, рука бледнее, при пальпации – выраженная атония. Можно выявить синдром Бернара-Горнера. Ослабленное дыхание, асимметрия движений груди при дыхании, цианоз при плаче, кормлении – все это может свидетельствовать о параличе диафрагмы.
Тяжёлые родовые травмы: как они проявляются?
Тяжелее всего травмируются мозг (спинной и головной), конечности. Такие повреждения, несмотря на свою тяжесть, не всегда распознаются сразу после родов: иногда только спустя несколько дней появляются первые признаки травм.
Внутричерепная родовая травма новорождённых чаще всего бывает субарахноидальной, субдуральной, эпидуральной, паренхиматозной.
Родовую травму ШОП у маленького пациента можно заметить сразу после его рождения. К первым признакам травмы относят: появление отечности и красноты в области шеи, чересчур короткая или чересчур длинная шея, чрезмерная напряженность в мышечных тканях и на затылке, в то время как сама шея прибывает в травмированном состоянии.
Помимо заметных симптомов, к признакам повреждений относят расслабленность всего тела, хотя в порядке вещей, у малыша спустя месяц жизни должен появиться гипертонус. Дыхательный процесс у крохи осложнен, могут проявляться стоны, хриплости и прочие посторонние звуки. Область носа может стать синюшной.
У младенца можно заметить чрезмерную обеспокоенность, постоянную плаксивость, ночные крики, плохой сон, нежелание сосать грудь, регулярные срыгивания. В некоторых случаях выявляют сбой ритма сердца. Диагноз натальной травмы шеи может ставиться, лишь пройдя полное детальное обследования новорожденного.
Кесарево сечение — спасение?
- Задержку в развитии (особенно физическом). Дети с родовой травмой поздно начинают сидеть и ходить. У них наблюдается расстройство координации движений.
- Позднюю речь. Родовая травма сказывается на речи ребенка. Обычно такие дети очень поздно начинают разговаривать, им сложно составлять предложения и строить логические цепочки.
- Нарушение мелкой моторики. Малыши плохо собирают пирамиды и мелкие предметы, с трудом застегивают пуговицы и молнию на одежде.
- Дисфункция внутренних органов. Травматизм во время родов отрицательно сказывается на общем состоянии организма, провоцируя нарушения работы сердечно-сосудистой системы, возникновение аллергических реакций, гидроцефалию или экзему.
- Неврологические последствия — проявляются в виде повышенного внутричерепного давления, паралича, остеохондроза, гипотонуса мышц, ВСД.
Своевременное лечение — единственный способ предотвратить развитие тяжелых последствий. Родителям нужно набраться терпения и выдержки — терапия родового травматизма достаточно длительный процесс. Только совместные усилия врачей и родителей помогут справиться с этой проблемой.
Проведение родов с помощью кесарева редко приводит к травме шейных отделов. На первый взгляд может показаться, что неестественные роды являются лекарством от травматизма, но это не совсем так. Травмы при кесаревом сечении могут случаться под влиянием следующих причин:
- кесарево не делают женщинам с отличным здоровьем;
- не назначают женщинам, которые могут легко родить самостоятельно.
Кесарево сечение назначают в случаях обнаружения угрозы жизни малышу. Даже на момент операции плод подвергается механическому воздействию.Чтобы извлечь ребенка, делают разрез на матке размером 25 см в длину, несмотря на то, что плечики ребенка достигают приблизительно 35 и более см. В результате этого, акушеры должны доставать новорожденного при помощи собственных усилий.
Когда плод продвигается по родовым каналам мамы, в организме происходит автоматическая работа всех его органов, в том числе легких и сердца. Если ребенка достают при помощи хирургического вмешательства, такие процессы не происходят. Поэтому акушеры запускают функционирование органов за счет других способов, которые могут отразиться на нервной системе малыша.
По статистическим данным, кесарево сечение считается таким же опасным, как и естественные роды. У малышей, рожденных таким путем, во многих случаях выявляют травму черепа, смещение позвонков в шее и кровоприток в глазное яблоко. Поэтому можно утверждать, что миновать родовое повреждение при помощи хирургического вмешательства практически невозможно.

Согласно статистике, родовые травмы при кесаревом сечении случаются редко, но не исключены. Кажется, что при запланированной, продуманной операции можно избежать любых неожиданностей, но природа и здесь вносит свои коррективы. Врачи объясняют это разными факторами:
- Сильное сжатие ребёнка при прохождении родовых путей запускает работу его сердечно-сосудистой и дыхательной систем. При кесаревом этот механизм отсутствует, перестройка организма на функционирование вне матки происходит другими, неестественными путями, что в дальнейшем сказывается на развитии ЦНС ребёнка.
- Сами показания к кесареву могут привести к родовым травмам.
- Техника операции не исключает механические повреждения плода.
Так что у детей даже после кесарева врачи диагностируют травмы черепа, смещение сразу нескольких шейных позвонков, кровоизлияния в сетчатку глаза и другие повреждения. Те молодые мамы, которые сознательно настаивают на проведении операции при отсутствии медицинских показаний к ней, должны понимать, что уберечь малыша от травм таким способом не всегда получается.
Выводы
Все отклонения от нормального состояния малыша необходимо обнаруживать еще до родов. Это позволит облегчить родовой процесс и минимизировать угрозу повреждения ребенка.Однако в случае, если ребенок все же получил травму шейного отдела при родах, расстраиваться новоиспеченной маме не стоит – если вовремя принять правильные меры, то всевозможных трудностей получится без труда избежать.
Хотя роды и являются естественным процессом, назвать его полностью предсказуемым невозможно. На течение родов сильно влияют анатомические особенности мамы и малыша, состояние здоровья обоих. Однако даже у женщин с идеальным здоровьем и акушерским анамнезом в родзале может возникнуть ситуация, требующая медицинского вмешательства и помощи
.
Формулировка «натальная травма» означает, что повреждение получено в процессе родов. Травма шейного отдела позвоночника у новорожденных является одним из частых родовых повреждений. Это связано с физиологическими особенностями младенческого тела. Даже человек ШОП (шейный отдел позвоночника) является очень уязвимым.
В некоторых случаях для того, чтобы ребенок появился на свет, ему необходимо помочь в продвижении по родовым путям. Это бывает в ситуациях, когда нужно ускорить процесс родов из-за угрозы здоровью мамы и малыша, или при развитии вторичной слабости родовой деятельности (схватки ослабевают, и женщина не может родить сама).
Чтобы помочь малышу родиться, на голову накладываются акушерские щипцы. В некоторых ситуациях акушер действует руками. Для прохождения головки ее слегка поворачивают по часовой и против часовой стрелке, то есть совершают ротационные движения. Такая нагрузка может привести к подвывиху 1 шейного позвонка или его . Это чревато сужением спинномозгового канала и сдавливанием спинного мозга.
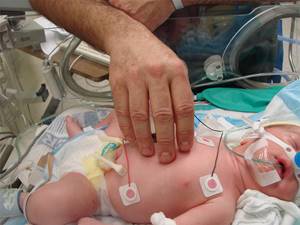
Такие повреждения шейного отдела позвоночника возникают из-за его чрезмерного растяжения. В родах это возможно в двух ситуациях. Первый случай – крупный плод, которого акушеры «подтягивают» за голову, потому что плечики не проходят по родовым путям. Другой случай – крупный плод и тазовое предлежание.
Если в предыдущем случае шейный отдел подвергался сильному растяжению, то в этом случае он подвергается чрезмерному сдавливанию. Такое бывает при стремительных родах, когда головка «застревает» в родовых путях, а тельце стремительно продвигается вперед. Стремительными роды могут быть естественным образом или в результате стимуляции родовой деятельности.
