Оглавление
- 1 Дакриоцистит: характеристики
- 2 Что такое слезный канал и как он работает?
- 3 Причины дакриоцистита
- 4 Детский дакриоцистит — это не страшно и легко оперируется
- 5 Путают с конъюнктивитом
- 6 Как диагностируется заболевание?
- 7 Симптомы дакриоцистита у детей
- 8 Диагностика дакриоцистита новорожденных
- 9 Последствия несвоевременного обращения к специалисту
- 10 Осложнения дакриоцистита
- 11 Выявление дакриоцистита
- 12 Средства народной медицины в лечении дакриоцистита
- 13 Как проводится массаж?
- 14 Как определить наличие недуга
- 15 Исследование гнойного отделяемого
- 16 Советы доктора Комаровского
- 17 Прогноз дакриоцистита
- 18 Профилактика
- 19 Отзывы
Дакриоцистит: характеристики
Дакриоцистит — это воспалительный процесс носослезного канала, находящегося между носом и внутренним уголком глаза. Заболевание распространяется в связи с отсутствием естественного оттока слез. Недуг проявляется вследствие не разрыва пленки, охраняющей дыхательные пути малыша во время беременности мамы от околоплодной жидкости.
При правильном развитии данная пелена должна прорваться с первым криком ребенка или в первые недели его жизни. При другом варианте канал носослезки закупоривается, жидкость скапливается внутри мешочка глаза и начинается воспаление.
Последствием занесенной инфекции становится размножение бактерий. Окологлазничная область у малыша приобретает красноватый оттенок и отекает, что доставляет ребенку дискомфорт.
| На сегодняшний день заболевание лечится простыми методами, при условии своевременного обращения, схема терапии различна и назначается с учетом возраста ребенка. |
Что такое слезный канал и как он работает?
Причины развития дакриоцистита чаще всего имеют врожденный характер и диагностируются в основном у только появившихся на свет малышей.
Наиболее частыми факторами, способствующими развитию сужения слезного канала у новорожденных, являются:
- Анатомическое аномальное формирование слезного протока;
- Желатинозная пробка;
- Не разрыв пленки, перекрывающей дыхательные пути ребенка в утробе матери;
- Родовые травмы;
- Аномалии полости носа (искривление перегородки, риниты, узкие ходы и т.п.) ;
- Инфекционные заболевания (стафилококк, стрептококк и т.д.);
- Кисты и камни в слезном канале;
В нормальном состоянии глазное яблоко каждого человека постоянно смачивается жидкостью, выделяемой слезными железами. Выработка жидкости происходит в районе верхнего века, а также в специальных конъюнктивных железах. Данное вещество создает на поверхности глазного яблока своего рода пленку, которая предотвращает его высыхание и дальнейшее инфицирование.
Важно понимать, что новорожденный ребенок не сможет объяснить, что испытывает определенные проблемы с глазами, поэтому следует внимательно относится к любым проявлениям патологии и своевременно обращаться к врачу.
В данной статье разберемся, почему возникает непроходимость слезного канала у новорожденных.
В некоторых случаях консервативные методы лечения не дают результата, и к полугодовалому возрасту ребенка рудиментарная пленка уплотняется и удалить ее массажем или медикаментозно не представляется возможным. Подобная ситуация может привести к серьезным осложнениям, поэтому требует вмешательства специалиста в области офтальмологии.
Операция назначается не ранее чем ребенок достигнет возраста 3,5 месяца. Хирургическое вмешательство заключается в бужировании или зондировании. Осуществляется процедура в малой операционной, кабинете офтальмолога или перевязочной. Обезболивание производится путем введения общей или местной анестезии.
Сначала с целью расширения канала вводится конусообразный зонд. Далее применяется зонд в виде цилиндра или так называемый зонд Боумена. Его продвигают до слезной кости, затем разворачивают и направляют вниз, при этом механическим способом удаляется пробка или пленка. По окончании процедуры и извлечении зонда, канал необходимо промыть антисептиком.
Причины дакриоцистита
Воспаление слезного мешка, или дакриоцистит, у новорожденных встречается достаточно часто. Эта патология вызвана нарушением оттока слезной жидкости в носовую полость. Под воздействием патогенных факторов в слезном мешке начинают размножаться бактерии, что приводит к заболеванию. Дакриоцистит приносит дискомфорт грудничку, потому важно как можно скорее начать терапию.
Болезнь встречается у людей любого возраста. Более распространен процесс среди детей. Различают дакриоцистит у грудничков и у детей старше 1 года.
Основная причина заболевания – это неправильное развитие носослезного канала в период беременности. Во время эмбрионального развития данный канал у плода закрыт до 32-35 недели. И в 30 % случаев к моменту родов он либо не открывается совсем либо открывается частично. Непроходимость носослезного канала может быть вызвана:
- эмбриональной мембраной, которая не успела рассосаться к рождению малыша. Она предназначена для того, чтобы околоплодные воды не попадали в легкие;
- желатиновой пробкой.
Чаще всего проходимость канала восстанавливается самостоятельно: при первом крике младенца происходит разрыв мембраны, либо пробка выходит сама. Если этого не происходит, развивается болезнь.
Факторы, предрасполагающие к развитию дакриоцистита:
- травмы и повреждения у малыша во время родов;
- аномалии развития век и черепа: складки в слезном мешке, искривление перегородки носа и пр.;
- воспалительные заболевания глаз: блефарит (blepharitis) и конъюнктивит (coniunctivitis);
- инфекции ЛОР-органов (ринит);
- врожденный сифилис,
- заражение ребенка в период родов гонококками, хламидиями.
Также благоприятные условия для болезни создают такие анатомические особенности грудничка, как узкие носовые ходы.
Слезная железа вырабатывает секрет – слезу, которая выполняет множество функций. Основная из них – защитная. Капля слезы омывает слизистые оболочки глаза, предотвращая развитие инфекции.
Омыв глаз, секрет направляется к его внутреннему краю. Там находятся слезные точки, которые открываются в канальцы. Далее слеза попадает в слезный мешок.
В норме секрет из него выходит в носовую полость через носослезный канал.
Если отток нарушен, в слезном мешке скапливается лишняя жидкость. В результате этого создаются благоприятные условия для воспаления. Ведь микроорганизмы хорошо размножаются во влажной среде при отсутствии вентиляции и повышенной температуре.
Возбудителем дакриоцистита обычно является золотистый стафилококк. В более редких случаях это стрептококки или синегнойная палочка. Неспецифичная флора (гонококки или хламидии) встречается крайне редко, только при заражении плода от матери во время родов.
Симптомы дакриоцистита у грудничка развиваются в первую неделю жизни. Если ребенок недоношенный, то немного позже – через 1-3 месяца. Чаще всего процесс односторонний.
Выделяют следующие проявления:
- глаза у ребенка постоянно влажные из-за застоя слез,
- внутренний уголок глаза и часть склеры покраснели,
- нижнее веко увеличилось в размере,
- из глаза постоянно течет слизь, из-за чего кожа на щечках начинает краснеть и шелушиться,
- выделение гноя из слезных точек,
- ресницы склеиваются после сна.
В течение нескольких недель симптомы заболевания чаще всего стихают. Желатиновая пробка отходит самостоятельно, отток в канале восстанавливает и заболевание регрессирует. Если этого не произошло, требуется терапия.
Опасным осложнением болезни является абсцесс или флегмона слезного мешка. У малыша под глазом появляется красное выпячивание. Его пальпация вызывает беспокойство. Также повышается температура, нарушается сон младенца.
Он становится беспокойным, плачет, может отказываться от еды. Иногда ребенок не хочет брать грудь с определенной стороны, т.к. сосание вызывает боль. Такое осложнение очень опасно и требует немедленной госпитализации малыша.
Очень часто болезнь путают с конъюнктивитом. Это воспаление слизистой оболочки глаза. Данные патологии имеют схожую клиническую картину. Отличить их достаточно просто: осторожно надавите на область, где находится слезный мешок. При дакриоцистите из слезных точек появится слизисто-гнойное отделяемое.
При появлении патологических симптомов младенцу требуется консультация детского офтальмолога. Доктор проводит осмотр глаз, век, слезных точек, надавливает на слезный мешок.
Чтобы оценить проходимость канала, доктор проводит «цветную» пробу. Вначале необходимо очистить носовые ходы и аккуратно выдавить лишнюю жидкость из слезного мешка. Затем за нижнее веко закапывают колларгол либо флуоресцеин. Теперь оценивают время, через которое краситель исчезнет со слизистой глаза и появится в носовых ходах на белой турунде.
Еще одна диагностическая процедура – зондирование носослезного канала. Она часто требует фиксации маленького пациента либо даже неглубокого наркоза. Зондирование проводится не всегда, т.к. оно опасно своими осложнениями: подвывихом шейных позвонков, кровотечением из носа, нарушением целостности слезного мешка и каналов. Новорожденные очень тяжело переносят такое обследование.
В редких случаях требуется дополнительное рентгенографическое обследование – дакриоцистография либо КТ черепа. Данный метод оценивает проходимость канала при помощи контрастного вещества, которое отражается под рентгеновскими лучами.
- Чтобы выяснить, каким организмом вызван дакриоцистит, можно провести культуральный или микроскопический анализ мазка с конъюнктивы глаза.
- Дополнительно потребуется консультация оториноларинголога и педиатра.
- Дифференциальная диагностика дакриоцистита у новорожденных проводится с конъюнктивитом, блефаритом, ринитами и пр.
При выявлении заболевания доктор обычно прибегает к выжидательной тактике. В 60-70% случаев дакриоцистит у грудничков терапии не требует и проходит сам по себе.
Если этого не происходит, необходима комплексная терапия, направленная на:
- восстановление проходимости канала,
- устранение воспалительного процесса.
Лечебные мероприятия начинают с массажа слезного мешка. С помощью специальных движений можно очистить носослезный проток от пробки либо мембраны. Массаж выполняет мама ребенка после обучения у педиатра или офтальмолога.
Для выздоровления нужно проводить 4-5 сеансов в день в течение недели. После процедуры слизистую оболочку глаза омывают раствором антисептика. Чаще всего используют Фурациллин.
В качестве альтернативы можно выбрать отвары трав (ромашка, календула).
Также консервативная терапия включает в себя лечение противомикробными препаратами. В зависимости от тяжести состояния, доктора назначает их либо местно (в виде капель) либо внутрь.
Такие лекарства быстрее снимают отек и воспаление: Тобрадекс, Дексатобром. Длительность лечения – 5-7 дней.
Внутрь назначают следующие антибиотики: Амоксиклав, Сумамед, Цефтриаксон, Цефазолин.
Положительный эффект дает и физиотерапия: УВЧ, ультразвук.
Всю перечисленную выше консервативную терапию проводят 7-10 дней. Если улучшение не наступило, прибегают к более радикальным методам.
Следующий шаг – зондирование слезных каналов. Это процедура не только диагностическая, но и лечебная. Тончайший зонд вводится в проток и разрушает мембрану.
Эффективность такого метода дает 100% результат, если причина дакриоцистита именно в закупорке протока. Сразу после зондирования носослезный канал промывают специальными растворами.
В некоторых случае зондирование можно повторить еще 2-3 раза.
Если все приведенные выше методы не дают результата, то последняя стадия – хирургическое вмешательство. Выполняют его только по достижению 5-летнего возраста. Есть несколько вариантов:
- интубация слезных путей – размещение силиконовых трубок в носослезном канале. С их помощью слезы попадают из глаза в носовую полость;
- надлом кости – носовая кость частично разбивается, что улучшает дренаж. Косметические дефекты процедура не приносит. Практически не используется;
- дакриоцисториностомия – операция по созданию нового носослезного канала рядом с уже существующим.
https://www.youtube.com/watch?v=3uRELZA_tjs
Если дакриоцистит вызвал осложнения (абсцесс либо флегмону), ждать нельзя. Гнойник срочно вскрывают хирургически, полость промывают и назначают мощную антибиотикотерапию.
Прогноз при данном заболевании благоприятный. Чаще всего для выздоровления достаточно только массажа. Тот дакриоцистит у новорожденных, лечение которого произведено в полном объеме, никогда не рецидивирует.
Предвидеть развитие дакриоцистита невозможно, т.к. к заболеванию приводят анатомические особенности малышей. Профилактика осложнений заключается в ранней диагностике болезни и полноценном лечении. Нельзя пускать процесс на самотек. Обязательно обращайтесь к врачу-офтальмологу!
Лечение в клинике
Дакриоцистит у малышей является серьезным заболеванием. Опасность представляет не только отсутствие лечения, но и неправильная диагностика и терапия. Чтобы избежать осложнений воспаления, нужно правильно выбрать лечащего доктора. Лучше отдать предпочтение детскому офтальмологу с первой или высшей медицинской категорией.
Доктора из нашего медицинского центра «Окодент» имеют опыт общения с маленькими пациентами. В кабинетах клиники находится только новейшее оборудование, которое позволяет избежать неприятных ощущений в период обследования и лечения.
Во время приема офтальмолог проводит осмотр маленького пациента и назначает комплекс лечебных мероприятий.
Все причины возникновения дакриоцистита у взрослых и детей разделяют на врожденные и приобретенные.

Новорожденный ребенок рождается с нарушение проходимости слезных путей (сужение, полная закупорка слезных каналов или наличие складчатых участков на слизистой оболочке слезного мешка), сохранение, так называемой, желатиновой пробки (она защищает нижнюю часть слезно-носового канала при внутриутробном развитии и разрывается при первом вдохе).
Ребенку и взрослому можно приобрести болезнь благодаря наличию инородных тел в слезно-носовом канале (реснички, пыль и другое), гнойному конъюнктивиту или других инфекционных заболеваниям глаз и слизистой оболочки носа, последствию травм глаз, воспалению гайморовой пазухи или других пазух носа.
Детский дакриоцистит — это не страшно и легко оперируется
Дакриоцистит – воспаление слезного мешка – встречается, преимущественно, в детском возрасте. Он составляет, в среднем, 10% от всех глазных заболеваний.
Обусловлена столь высокая распространенность особенностями эмбрионального развития слезоотводящих путей и еще некоторыми причинами.
Чтобы вовремя распознать проблему у ребенка и ориентироваться в дальнейшей тактике, родители должны хорошо разбираться в основных вопросах, касающихся дакриоцистита.
Понять механизм развития этой патологии будет легче после небольшого рассказа об анатомическом строении глаза и его слезных проток.

Глазное яблоко у человека омывается слезной жидкостью. Роль ее трудно переоценить:
- она увлажняет слизистые оболочки не только глаза, но и носа;
- имеет дезинфицирующие свойства, удаляет микроорганизмы и сторонние тела;
- участвует в питании роговицы;
- содержит психотропные вещества, что обуславливает благотворное влияние на психику.
Слезная жидкость вырабатывается слезной железой, омывает конъюнктиву и через слезные протоки (верхний и нижний) выводится в слезной мешок. После этого, в норме, посредством носослезногопротока попадает в носовую полость.
Во время внутриутробного периода выходные отверстия носослезных каналов плода закрыты тонкой желатинообразной перегородкой. Такой способ предусмотрен природой для того, чтобы обезопасить попадание околоплодных вод через слезоотводящие пути в дыхательную систему развивающегося малыша.
После рождения эта пленка должна разорваться при крике и первых дыхательных движениях. Но у 3–5% новорожденных этого не происходит, и носослезный проток остается закрытым, иногда и с обеих сторон.
Начинается застой отделяемого в слезном мешке, развивается воспалительный процесс (дакриоцистит) – сначала серозный, потом – гнойный.
Кроме изложенной выше основной причины, приводящей к дакриоциститу у детей, есть еще факторы, способствующие его развитию:
- сужение слезного мешка в месте его перехода в проток;
- дивертикулы, искривления по ходу канала (костных или мягких тканей)
- искривление носовой перегородки;
- травматические повреждения глаза или носа;
- хронические воспаления слизистой носа инфекционного характера.
Эти причины чаще всего провоцируют развитие дакриоцистита у старших деток.
Воспаление слезного мешка у новорожденных имеет характерную клиническую картину, облегчающую диагностику болезни. Через несколько дней после рождения начинаются слизистые, потом гнойные выделения из одного или обеих (если имеет место двусторонняя патология) глаз.
Слизистая оболочка краснеет, особенно с внутренней стороны. До трех месяцев глазное яблоко увлажняется лишь конъюнктивальным секретом, а слезная жидкость начинает вырабатываться в конце второго месяца.
В связи с этим избыточное слезотечение при дакриоцистите у малышей после рождения не наблюдается.
Нередко врачи принимают первые проявления воспаления слезного мешка за конъюнктивит, назначают бактерицидные капли и мази. Только спустя время, при отсутствии результата от лечения, могут начаться поиски другой патологии.
Правильную диагностику облегчит простой способ: на внутренний угол глаза (место расположения слезного мешка) нажимают легонько мизинцем или ватной палочкой, при дакриоцистите появится слизисто-гнойный секрет из слезной точки (чаще нижней).
Но если ребенок в течение недели получал антибактериальную терапию, данный признак может быть неинформативным, поскольку отделяемое, скорее всего, будет скудным и чистым.
Если за помощью обращаются с ребенком после трех месяцев – появляется дополнительные симптомы в виде слезостояния (повышенная увлажненность глаза в спокойном состоянии) и слезотечения, усиливающихся при ветряной погоде. Иногда возможно выпячивание в зоне проекции слезного мешка (дакриоцеле).

Дакриоцистит может переходить в хронический процесс, тогда он характеризуется длительным (несколько месяцев), вялым течением с периодами обострений. Присутствует выделяемое (скудное или обильное) выраженное слезотечение.
Дакриоцистит может вызвать серьезные осложнения, несущие опасность как для самого органа зрения, так и для организма в целом. Речь идет о сращении слезных путей, гнойных язвах роговицы, распространении гнойного воспаления на соседние ткани с формированием абсцесса или флегмоны. Дальнейшее прогрессирование процесса чревато поражением мозговых оболочек (менингит, энцефалит).
Подтвердить или исключить диагноз дакриоцистита может лишь офтальмолог, применив специальные диагностические пробы.
1. Канальцевая проба.
В глаз ребенку закапывают цветной раствор – 2% колларгол и наблюдают: если есть проблемы со слезоотведением, то глаз не будет обесцвечиваться, или процесс займет слишком много времени (более 10 минут).
2. Носовая проба.
Используют закапывание того же колларгола, только теперь в носовой ход (под нижнюю раковину) вводят ватную турунду. Малыша в это время удерживают в вертикальном положении, чуть наклонив голову к переду.
Если же проба негативная – речь идет о полной закупорке.
Наиболее точные методы, после которого все сомнения рассеются – промывание и зондирование слезовыводящих путей. Делает их квалифицированный офтальмолог не только с диагностической, но и с лечебной целью.
Также проводят лабораторный анализ отделяемого – исследуют возбудителя и его чувствительность к антибиотикам.
Детский дакриоцистит требует грамотного подхода к лечению, откладывать которое далеко не безопасно. Основные терапевтические мероприятия направлены на восстановление проходимости путей оттока слезной жидкости и снятие воспаления.
https://www.youtube.com/watch?v=oM9B3LzPvow
В большинстве случаев лечение начинают с массажа. Впервые его должен сделать врач, объясняя маме ребенка все тонкости.
1. Перед началом процедуры следует вымыть руки.
2. Лучше проводить массаж до кормления, 5 раз в день.
3. Указательным пальцем от внутреннего угла глаза проводят от 5 до 10 вертикальных толчкообразных движений к крылу носа, прижимая к костям мягкие ткани. Нельзя массировать непосредственно слезной мешок.

4. После процедуры закапывают глазные капли назначенные врачом, но никак не грудное молоко или крепкий чай.
5. Если есть симптомы острого дакриоцистита с отеком и покраснением слезного мешка – массаж делать запрещено.
6. Неправильная техника массажа не только не принесет ожидаемого результата, но и грозит ухудшением состояния.
У новорожденных эта методика дает положительный результат всего в 30% случаев. И по мере взросления ребенка ее эффективность уменьшается. Если в течение двух недель желаемого эффекта достичь не удалось – следует подумать о более радикальных методах.
Применение медикаментозных препаратов – одно из важных направлений в лечении дакриоцистита. Используют для этого антисептические и антибактериальные средства.
С целью дезинфекции назначают обычный отвар ромашки, раствор фурацилина, капелькиофтальмодек. Выяснив с помощью лабораторных исследований чувствительность патогенной микрофлоры в слезной жидкости, используют антибактериальные препараты.
Чаще всего при дакриоцистите высевают стафилококк (95% случаев), стрептококк и синегнойную палочку. Они положительно реагируют на лечение тобрексом, вигамоксом, флоксалом. Иногда назначают растворы левомицитина и гентамицина.
Если лечение состоит из нескольких препаратов, то надо придерживаться интервала между каждым закапыванием (четверть часа). Все фармакологические посредники должен приписывать исключительно врач.
Он также следит за динамикой состояния маленького пациента и принимает решения, касающиеся дальнейшей тактики. Отсутствие выздоровления после 10-14 дней консервативной терапии свидетельствует о необходимости хирургического вмешательства.
Оперативная методика – наиболее эффективная в лечении детского дакриоцистита. К сожалению, многие родители испытывают необоснованные страхи, касающиеся этого способа. В результате теряется драгоценное время, ведь основной процент выздоровлений дает операция, проведенная в возрасте 2–3 месяцев.
- Говоря о хирургическом лечении, имеют в виду, в основном, зондирование носослезного протока. Делают его в условиях стационара, но после процедуры ребенка можно сразу забирать домой. Суть методики в следующем:
- делают местное (у пациентов до 5 месяцев) или общее обезболивание;
- в носослезный проток через слезную точку вводят микроскопический зонд цилиндрической формы (зонд Боумена);
- им выталкивают желатиновую пробку, закупоривающую проход;
- промывают слезные ходы раствором антисептика для предупреждения инфекционных осложнений;
- в послеоперационном периоде назначают капли, содержащие антибиотик, противоотечныепрепараты;
- в течение 10 дней делают массаж, препятствующий застою слезной жидкости.
Вся операция длится около 5 минут, она не оставляет после себя никаких неприятных ощущений для малыша. Кроме того, результат видно сразу – выделения, беспокоящие всех, исчезают.
Раннее применение радикального способа не только дает лучший результат, но и легче переносится пациентами в психологическом и физическом плане.
У детей, достигших шестимесячного возраста, желатинообразная пленка утолщается, в ней появляются хрящевые элементы. Такую преграду тяжелее устранить с минимальными побочными эффектами.
После года может потребоваться более сложное оперативное вмешательство – дакриоцистопластика. В место закупорки вводят баллон, который с помощью давления жидкости, постепенно расширяют.
Детский дакриоцистит – диагноз достаточно неприятный. Он требует врачебного контроля и грамотного подхода к лечению.
Тем не менее, это совсем не повод для родителей падать в панику, ведь существуют эффективные способы лечения, позволяющие полностью избавиться от проблемы.
Самое результативное – зондирование слезного протока – малотравматическая процедура, при которой практически отсутствуют неприятные последствия.
Развитие патологии у детей старшего возраста зачастую возникает после перенесённых простудных заболеваний, вызывающих отек ткани носоглотки. Непроходимость слезных путей может стать результатом затяжного насморка, а также при наличии бактериальной инфекции.
Путают с конъюнктивитом
Родители зачастую принимают дакриоцистит у новорожденных за конъюнктивит и начинают проводить антибактериальную и антисептическую терапию, закапывая специальные растворы и промывая глаза ребенка. Делать это без консультации с педиатром и окулистом нельзя. Улучшение состояния будет временным, затем симптомы проявятся с новой силой. То есть такая терапия в отношении дакриоцистита не даст ожидаемого эффекта, так как она не избавит от причины его появления.
Как проявляется непроходимость слезного канала у новорожденных?
Зачастую симптомы проявления заболевания, связанного с закупоркой канала, родители малыша путают с конъюнктивитом. В результате неверного самостоятельного лечения, могут возникнуть осложнения, которые повлекут ухудшение зрения ребенка. Главной отличительной чертой дакриоцистита являются гнойные выделения при пальпировании слезного мешочка.
При конъюнктивите у ребенка наблюдается покраснение глаз, возникает зуд и жжение, возможна незначительная припухлость век и выделения с глаз. Если же это дакриоцистит, покраснения не наблюдается, но появляется сильное слезотечение, если же легонько надавить на слезной мешок выделяется гной или слизь. Наблюдается припухлость внутренней области уголка глаз.
Как диагностируется заболевание?
Если же этого не происходит, пленка остается на своем месте, и появляется непроходимость слезного канала. Слизь и жидкость не находит себе выхода и постепенно накапливается в слезном мешочке. Сначала это совсем незаметно, так как в таком возрасте слез у ребенка еще нет, они не вырабатываются примерно первый месяц жизни.
Дакриоцистит становится заметным. Он выглядит как сильный отек во внутреннем углу глаза, распространяющийся на все нижнее веко. Заболевание болезненное, ребенок ощущает сильный дискомфорт, он плачет, беспокоится, плохо спит, может пострадать его аппетит, а в таком возрасте очень важно, чтобы малыш стабильно и уверенно набирал вес.
К числу причин, которые могут спровоцировать дакриоцистит, относятся следующие:
- Нарушения расположения пленки в носослезном канале.
- Наличие остатков эмбриональных тканей, которые формируют плотное препятствие внутри канала и становящиеся причиной развития болезни.
- В редких случаях причиной болезни становятся врожденные нарушения строения слезноносового протока.
Для того чтобы не допустить развития осложнений заболевания, важно вовремя начать правильное лечение, в точности прислушиваясь к рекомендациям лечащего врача.
Первичным недугом непроходимости слезного канала называют врожденный дакриоцистит. Заболевание отмечается в среднем у 6% младенцев и проявляется на 30-70 день после рождения. Причины различные: отсутствие прорыва пленки носослезного канала, аномальное строение носа или поражение организма инфекционными заболеваниями.
https://www.youtube.com/watch?v=9tzK0lZR4WE
Определить точную причину и прописать верный курс лечения дакриоцистита может исключительно детский офтальмолог. Первоначально доктор осматривает веки и слезные мешочки младенца, затем пальпирует припухлую зону, выявляет наличие выделений.
Проба Веста. Процедура требует всего 10 минут. Врач закупоривает малышу нос закрученной ваткой, а в глаза закапывают раствор, обладающим красящим эффектом. Если тампон приобретает цвет за 2-8 минут, то проходимость слезного канала не нарушена и воспаление ока у малыша стало следствием иных неполадок. При заболевании дакриоциститом вата остается белого цвета.
Зондирование слезного канала — это метод диагностики и лечения заболевания. Терапия проводится малышам начиная с двухмесячного возраста. Для этого при помощи инструмента, представляющего собой металлическую проволоку, расширяется слезный канал и ликвидируется пробка, мешающая прохождению слез. Процедура носит довольно неприятный характер и проводится под анестезией.
| При помощи бужирования также определяется и протяженность пробки в слезном канале. |
Дакриосцинтиграфия — один из современных способов выявления заболевания, диагностирующий уровень и степень проходимости слезного канала путем рентгенографического контрастного исследования. В око новорожденного доктор закапывает специальный краситель, после чего проводится компьютерная томография, позволяющая достоверное определить наличие закупорки слезного канала.
Тестирование при помощи флюоресцентного раствора, закапанного в глазки младенца, также может рассказать о наличии дакриоцистита, используя специальный синий цвет. По истечении 15 минут врач осматривает канал младенца. Если в оке остался краситель, это свидетельствует о неполадках в дренажной системе глаза.
После диагностирования заболевания врач выявляет микробных агентов, спровоцировавших инфекцию. Для этого посев жидкости из слезного мешочка отправляется на бактериологическое исследование.
Симптомы дакриоцистита у детей

При воспалении слёзного канала у младенца развиваются следующие симптомы:
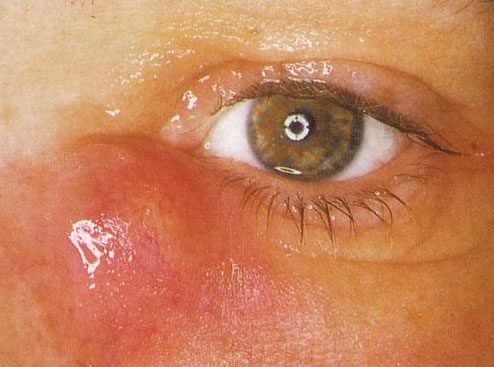
- Образование шаровидного уплотнения в углу глаза, в области слезного мешка. В начале заболевания оно мягкое и небольшое. По мере развития дакриоцистита образование увеличивается в размерах, становится плотнее и болезненнее. Кожа над ним краснеет, а окружающие ткани воспаляются.
- При нажатии на образование из слезного канала появляются прозрачные, а по мере развития болезни – гнойные выделения.
- Из глаза постоянно подтекает жидкость. Так как новорождённый первого месяца жизни не в состоянии вырабатывать слезы, такой симптом прямо указывает на наличие дакриоцистита.
- Наличие острого воспалительного процесса только с одной стороны, то есть на одном глазу, тогда как конъюнктивит, тоже часто встречающийся у новорожденных, захватывает оба глаза.
Если вовремя не начать лечение, заболевание может вызвать сильный отек, воспаление и болезненность, что скажется на общем самочувствии ребенка.
Дакриоцистит врожденного характера начинается себя проявлять в течение первых недель жизни малыша, что касается недоношенных детей, то клиническая картина видна в двух-трехмесячном возрасте.
При начальной стадии заболевания желатинозная пробка отслаивается к 20 дням после рождения и симптомы закупорки слезного канала у новорожденных постепенно сходит на нет.
Отличительные черты недуга:
- Воспаление слезного мешочка глаз;
- Проявление слизистых и гнойных выделений желтого или бурого оттенка;
- Слезотечение;
- Слипшиеся ресницы или веки;
- Опухоль внутреннего угла ока;
- Повышенная температура;
- Признаки отравления.
| В случае подозрения на формирование абсцесса или флегмоны у малыша необходимо госпитализировать в кратчайшие сроки. |
Заболевание проявляется на 10-14 день жизни ребенка.
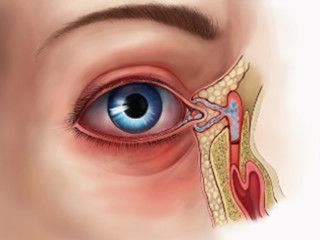
Наблюдается слезотечение, стояние слезы, скудное гнойное отделяемое. Процесс может быть одно- и двусторонним.
Часто эти признаки сочетаются с покраснением конъюнктивы внутреннего угла глаза, что ошибочно принимается за конъюнктивит.
При этом назначаются антибактериальные препараты. Во время их применения гнойные выделения уменьшаются. После отмены лекарств симптомы возвращаются.
Важные симптомы дакриоцистита – увеличение гнойного отделяемого при нажатии на слезный мешок, возобновление симптомов после отмены антибиотиков.
У некоторых детей отмечается самопроизвольное рассасывание пробки. Симптомы заболевания исчезают.
Первым и главным симптомом начала дакриоцистита является обильное слезотечения и припухлость слезного мешка (припухлость проявляется возле внутреннего уголка глаза) у ребенка. Если немного надавить на эту область пальцем может начаться выделение гнойной или слизисто-гнойной прозрачно-желтоватой жидкости. Также может наблюдаться отек конъюнктивы век.
К другим симптомам дакриоцистита относится:
- покраснения внутренних уголков глаз,
- зуд,
- повышенная температура тела,
- болевые ощущения при легком прикасании к припухлостях.
В зависимости от формы течения дакриоцистита, клиническая картина может немного отличатся.
Острый дакриоцистит
При острой форме дакриоцистита наблюдается у ребенка сильное покраснение и отек области слезного мешка, это приводит к закрытию глазной щели. Через два-три дня во внутреннем уголке глаз формируются фистулы (отверстие), которая самостоятельно вскрывается, с них выделяются гнойное содержимое из воспаленных слезных мешков.
В случаи хронического течения дакриоцистита происходит у детей сильное растяжение слезных мешков, кожные покровы которые, находятся над слезным мешком, приобретают синеватый оттенок.
Дакриоцистит, как и конъюнктивит, это воспалительное заболевание глаз. При заболевании у ребенка происходит застой слез, что способствует развитию вредной микрофлоры в слезном мешке и слезных каналах. В результате воспалительного процесса и жизнедеятельности гноеродних микроорганизмов (стафилококков, стрептококков, менингококков и других) возникает нагноение.
1. Слезостояние или застой жидкости в слезном мешке.
2. Слезоточивость.
3. Покраснение конъюнктивы.
4. Отечность и болезненность век.
5. Склеивание ресниц после сна.
6. Гнойное отделяемое из глаз. Данный признак бывает неясен ввиду использования антибактериальных препаратов. Данные признаки непроходимости слезного канала у новорожденных должны насторожить родителей.
Диагностика дакриоцистита новорожденных

Нарушение функции носослезного канала
Нормальный отток слезной жидкости может нарушаться из-за наличия в слезном мешке дивертикулов, врожденной патологии носослезного канала (атрезия, множественные мембраны), сильного искривления носовой перегородки.
Нередко диагностике предшествует лечение антибактериальными препаратами, поэтому для более точной диагностики выполняют специальное исследование.
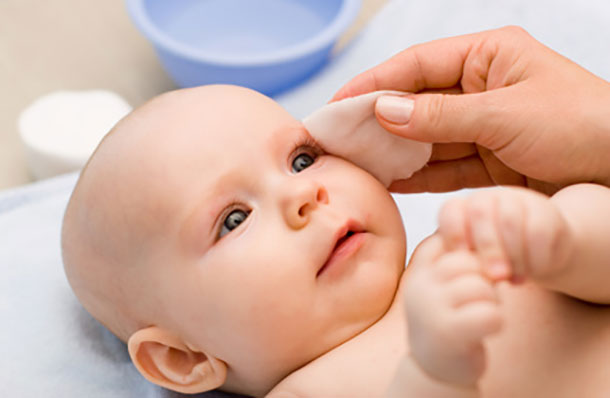
На роговицу наносится 3% раствор колларгола, в носовые ходы вставляется ватный жгутик.
Появление краски на ватном жгутике не позднее 5 минут говорит о положительной пробе Веста. При отсутствии окраски более 20 минут проба считается отрицательной и свидетельствует о непроходимости носослезного канала.
Тактику лечения определяет детский офтальмолог.
Терапия дакриоцистита новорожденных проводится при помощи консервативных и хирургических методов.
Первоначально делают пальцевой вибрационный или толчкообразный массаж слезного мешка при дакриоцистите новорожденных одновременно с местной антибактериальной терапией.

Дакриоцистит новорожденных – инфекционное заболевание глаз, связанное с непроходимостью носослезного канала и воспалением слезного мешка. При дакриоцистите у новорожденных отмечается отек в области слезного мешка, выделение гноя из слезной точки при надавливании на внутренний уголок глаза, слезостояние.
Диагностика дакриоцистита новорожденных осуществляется детским офтальмологом и включает проведение цветной слезно-носовой пробы, бакпосева отделяемого глаза, риноскопии, зондирования слезных путей. Основными мерами по лечению дакриоцистита новорожденных служит массаж слезного мешка, промывание конъюнктивальной полости, инстилляции антибактериальных капель, зондирование слезного канала.
Дакриоцистит новорожденных – патология слезоотводящих путей, характеризующаяся застоем слезы и воспалением слезного мешка вследствие врожденного сужения или непроходимости носослезного канала. В педиатрии и детской офтальмологии дакриоциститы диагностируются у 1-5% всех новорожденных.
Дакриоцистит новорожденных выделяют в отдельную форму, наряду с острым и хроническим дакриоциститом взрослых.
Своевременно неизлеченный дакриоцистит у новорожденного в дальнейшем может потребовать проведения неоднократных хирургических вмешательств, привести к формированию хронического воспалительного процесса, постоянному слезотечению, ограничению выбора профессии.
К развитию воспаления слезного мешка у новорожденных предрасполагают анатомо-функциональные особенности слезоотводящих путей.
Чаще всего дакриоцистит новорожденных возникает по причине врожденной непроходимости носослезного протока, которая может быть вызвана наличием желатинозной пробки в просвете носослезного канала либо рудиментарной эмбриональной мембраны, которая не рассосалась к рождению.
В норме до 8-го месяца внутриутробного развития носослезный канал у плода закрыт. На момент рождения у 35% новорожденных носослезный проток закрыт эмбриональной мембраной; у 10% выявляется непроходимость слезоотводящих путей той или иной степени выраженности.
В большинстве случаев проходимость слезных путей восстанавливается самостоятельно в первые недели после рождения посредством выхождения пробки или разрыва пленки носослезного протока.
В тех случаях, когда просвет канала не раскрывается самостоятельно, скапливающееся в слезном мешке содержимое (детрит, слизь, эпителиальные клетки) становится благоприятной средой для инфекции — развивается дакриоцистит новорожденных.
Кроме этого, проходимость слезоотводящих путей у новорожденных может нарушаться вследствие врожденной патологии или родовой травмы: складок и дивертикулов слезного мешка, сужения носослезного канала, аномально узкого или извитого выхода протока в полость носа, агенезии носослезного протока и др.
Развитию дакриоцистита у новорожденных способствуют аномалии полости носа, узкие носовые ходы, искривление носовой перегородки, риниты.
Иногда дакриоцистит новорожденных развивается на фоне водянки слезного мешка (дакриоцистоцеле).
Клиническая картина дакриоцистита новорожденных развивается в первые сутки или недели жизни, у недоношенных детей — на 2-3-м месяце жизни. В типичных случаях в одном или обоих глазках ребенка появляется слизистое, слизисто-гнойное или гнойное отделяемое.
Может обнаруживаться болезненная припухлость в области слезного мешка, гиперемия конъюнктивы, реже — слезостояние и слезотечение. Очень часто этот процесс ошибочно расценивается как конъюнктивит.
- Отличительным признаком дакриоцистита новорожденных служит выделение гноя из слезных точек при компрессии слезного мешка.
- Обычно воспаление слезного мешка развивается в одном глазу, однако возможен и двусторонний дакриоцистит новорожденных. У некоторых новорожденных к началу третьей недели жизни желатинозная пробка отходит самостоятельно и явления дакриоцистита стихают.
- В случае отсутствия оттока инфицированного содержимого наружу у ребенка может сформироваться флегмона слезного мешка. При этом состояние новорожденного ухудшается: резко повышается температура, нарастают явления интоксикации.
- Подозрение на абсцесс или флегмону слезного мешка требует немедленной госпитализации ребенка.
При признаках воспаления глаза следует незамедлительно обратиться к детскому офтальмологу, который проведет объективное исследование состояния слезных путей: осмотр век и слезных точек, компрессию слезного мешка, оценку характера и количества отделяемого и т. д. Для исключения риногенной, вирусной, аллергической причин слезотечения у ребенка необходима консультация педиатра, детского отоларинголога, детского аллерголога.
Для этого в конъюнктивальную полость закапывают несколько капель колларгола, после чего оценивают скорость исчезновения красителя из полости конъюнктивы (канальцевая проба) и время окрашивания ватной турунды, введенной в полость носа (цветная слезно-носовая проба).
При необходимости уточнения уровня и степени нарушения проходимости слезных путей проводится рентгенографическое контрастное исследование – дакриоцистография. Для идентификации микробных агентов производится бактериологическое исследование мазка с конъюнктивы, соскоб с конъюнктивы век для ПЦР-анализа.
С диагностической целью при дакриоцистите новорожденных может выполняться зондирование и промывание слезного канала. При проведении данных офтальмологических манипуляций требуется фиксация новорожденного, использование атравматичной техники зондирования, при необходимости — анестезиологической поддержки.
В противном случае осложнениями процедур могут являться подвывих шейных позвонков, носовое кровотечение, разрыв стенки слезного канала или слезного мешка с распространением инфекции на окружающие ткани и последующим развитием гайморита, этмоидита, флегмоны глазницы.
Для минимизации риска осложнений зондированию слезного канала при дакриоцистите новорожденных, должна предшествовать риноскопия.
Лечебные мероприятия направлены на восстановление носослезного канала, купирование воспаления слезного мешка и санацию слезоотводящей системы.

Лечение дакриоцистита новорожденных начинают с массажа слезного мешка, позволяющего удалить перекрывающую слезно-носовой проток желатинообразную пробку или эмбриональную пленку. Технике нисходящего массажа обучают мать больного ребенка, поскольку его проведение необходимо 5-6 раз в день.
После массажа проводится промывание конъюнктивальной полости антисептиками (фурацилином) или отваром трав с последующей инстилляцией антибактериальных глазных капель (пиклоксидин, моксифлоксацин, тобрамицин, левомицетин, гентамицин). При дакриоцистите новорожденных может назначаться УВЧ, общая антибиотикотерапия.
При отсутствии результата от массажа и консервативных мероприятий в течение недели, осуществляется лечебное зондирование слезных путей, в процессе которого достигается механический разрыв эмбриональной пробки. Сразу после зондирования выполняется промывание слезно-носового канала.
При дакриоцистите новорожденных, обусловленном обтурацией слезно-носового канала эмбриональной пленкой или пробкой, зондирование эффективно в 92-98%. Возможно проведение курсов лечебного бужирования носо-слезного протока.
- Для полного купирования воспаления и исключения рецидивов дакриоцистита новорожденных медикаментозное лечение и повторные промывания продолжают 1-3 месяца.
В случае неэффективности малоинвазивных офтальмологических манипуляций, в возрасте 5-7 лет детям показано хирургическое лечение: интубация слезных путей или дакриоцисториностомия – радикальная операция, предполагающая восстановление сообщения слезного мешка с полостью носа. При сформировавшемся абсцессе или флегмоне с флюктуацией в области слезного мешка производится вскрытие гнойника, назначается системная антибиотикотерапия препаратами широкого спектра действия.
Своевременное выявление дакриоцистита у новорожденного неонатологом или педиатром, срочное направление ребенка к детскому офтальмологу являются залогом успешного лечения. Тактика применения лечебного массажа и раннего зондирования слезно-носового канала при дакриоцистите новорожденных позволяет быстро купировать воспалительный процесс в подавляющем большинстве случаев.
Неадекватное или несвоевременное лечение дакриоцистита новорожденных может привести к развитию язвы роговицы, выходу гнойного процесса за пределы слезного мешка с возникновением тяжелых жизнеугрожающих осложнений (гнойного перидакриоцистита, флегмонозного дакриоцистита, флегмоны глазницы, тромбоза кавернозного синуса, менингита, сепсиса). В некоторых случаях процесс приобретает хроническое течение, приводя к сращениям, атонии, дилатации и эктазии слезных путей.
Дакриоцистит новорождённых возникает вследствие нарушения проходимости носослёзного канала, в результате чего микроорганизмы и инфекционные агенты не смываются слезой, а накапливаются в слёзном мешке, вызывая развитие воспалительного процесса.
Последствия несвоевременного обращения к специалисту
Дакриоцистит в медицине имеет благоприятные прогнозы и успешно поддается лечению. При пренебрежении с обращением к офтальмологу, заболевание может повлечь осложнения:
- Воспаление тканей век;
- Инфицирование слезного мешочка;
- Уплотнение в области внутреннего уголка ока, говорящее о кистозном образовании;
- Потери зрения;
- Сепсиса;
- Менингита.
| Несвоевременное обращение к офтальмологу может стать причиной инвалидной ребенка и даже привести к летальному исходу. |
Если вовремя обратиться к врачу никаких последствий у ребенка после заболевания не будет. Но если дакриоцистит затянулся или было назначено неверное лечение возможно растяжение слезного мешка. Так же возможно возникновения флегмона слезного мешка (гнойное воспаление мешка, без лечения может привести к его гибели), века, орбитальной клетчатки или панофтальмита – это распространения гнойного воспаления глаз, это может привести полной слепоте или сильному снижению зрения.
Длительный воспалительный процесс может перерасти в абсцесс слезного мешка, что в свою очередь станет причиной развития разного рода осложнения у ребенка, и воспаления оболочек головного мозга (энцефалита или менингита).
Осложнения дакриоцистита
Дакриоцистит у новорожденных может привести к такому осложнению, как водянка или растяжение слезного мешка. Это проявляется в заметном выступании мягких тканей. Бактериальное инфицирование, происходящее при дакриоцистите, может также стать причиной возникновения гнойного конъюнктивита. В данном случае очень важно вовремя начать правильное лечение, так как в противном случае может возникнуть более серьезное осложнение, такое как флегмона слезного мешка. Помимо этого, невылеченная до конца непроходимость слезного канала у новорожденных способна спровоцировать формирование свищей в слезном мешке.
- При поздней диагностике и несвоевременной терапии, дакриоцистит приобретает хроническое течение. Отделяемое из глаз – обильное, гнойное, количество его больше после сна. Слезный мешок растягивается и визуально просматривается под кожей.
- Хронический дакриоцистит приводит к появлению гнойных язв роговицы.
- Самым серьезным осложнением считается флегмона слезного мешка. Ребенок при этом становится беспокойным, повышается температура. Наблюдается гиперемия и отечность внутреннего угла глаза. После вскрытия флегмоны гной прорывается наружу или в полость черепа, что представляет серьезную угрозу для жизни ребенка.
Выявление дакриоцистита
Такая патология диагностируется на основе собранного анамнеза, клинической картины, характерной для дакриоцистита и результатов, полученных в ходе дополнительного обследования. Как определить непроходимость слезного канала у новорожденных?
Чаще всего для диагностики используется так называемая проба Веста. Процедура проводится путем введения в носовые ходы ребенка тонких ватных турунд, одновременно в глаза закапывается 3% раствор колларгола (безвредный краситель). Если спустя 10-15 минут вата окрасилась, проба считается положительной.

Если через несколько минут после закапывания красителя происходит высветление конъюнктивы ребенка, то проба также является положительной.
Проба Веста позволяет диагностировать дакриоцистит, однако не показывает степень его выраженности и причину его появления. Если проба дает отрицательный результат, необходимо показать ребенка отоларингологу. Специалист определит причину заболевания и исключит отек слизистой оболочки носа, который может возникнуть как результат обычной простуды.
Важно во время диагностики дифференцировать дакриоцистит с конъюнктивитом. Это необходимо для назначения корректной терапии.
Средства народной медицины в лечении дакриоцистита
Деление дакриоциститов на первичные и вторичные очень оправдано, т.к. оно ориентирует офтальмолога на правильный выбор тактики и метода лечения.
Если при врожденном дакриоцистите чаще всего приходится проводить лечение, направленное на устранение эмбриональной пленки в устье слезно-носового канала (массаж, промывание и зондирование канала), то при вторичном дакриоцистите проводятся сложные оперативные вмешательства для восстановления слезоотведения.
Массаж и промывание слезных путей, а также применение лекарственных средств относятся к консервативным методам лечения, а зондирование, бужирование и операции относятся к хирургическим методам.
Медикаментозное лечение при дакриоциститах проводят одновременно с хирургическими методами лечения (до и после вмешательства). Медикаментозное лечение применяется с целью купирования и профилактики острых инфекционно-воспалительных явлений.
Для медикаментозного лечения используется целый ряд противовоспалительных средств: от парацетамола и антибиотиков до гормональных препаратов.
При острых проявлениях дакриоцистита применяется антибиотикотерапия общая и местная. Антибиотики назначаются в зависимости от чувствительности выделенных бактерий. Для местного лечения подбирают глазные капли или мази, содержащие антибиотики. Широко используются Тобрекс, Вигамокс, для детей старше 1 года – Офтаквикс. Применяются антибиотики Левомицетин, Гентамицин. Для новорожденных противопоказан Ципрофлоксацин.

Нежелательно в педиатрии применение Альбуцида: во-первых, он вызывает при закапывании выраженное жжение, во-вторых, для него характерна кристаллизация и уплотнение эмбриональной пленки.
Если назначается несколько препаратов, то между закапываниями интервал должен быть не меньше 15 минут.
Как только родители заметили проявления дакриоцистита, необходимо обратиться к офтальмологу, потому что без врача справиться с этим заболеванием не удастся. Назначается также осмотр
и ЛОР-врача.
Медлить с обращением к врачу нельзя, т.к. по истечению 2-3 месяцев желатиновая пленка превратится в клеточную ткань, и консервативное лечение станет невозможным. Правда, некоторые врачи допускают возможность консервативного лечения до шестимесячного возраста ребенка.
Массаж слезного мешка играет значительную роль в лечении дакриоцистита. Но если имеются малейшие признаки воспаления, массаж проводить нельзя из-за опасности попадания гноя в окружающие слезный мешок ткани и развития флегмоны.

Врач должен наглядно показать, как правильно делать массаж. Пред началом процедуры мать должна тщательно вымыть и обработать руки специальным антисептическим раствором или надеть стерильные перчатки.
Перед массажем следует выдавить осторожно содержимое слезного мешка, очистить глазки от гноя с помощью промывания раствором фурацилина. И только после этого можно начинать массаж. Лучше всего проводить массаж непосредственно перед кормлением. Процедуру проводят не менее 5 раз в день (в первые 2 недели до 10 раз в сутки).
Массаж проводят указательным пальцем: 5 раз надавить осторожно на область слезного мешка, двигаясь сверху вниз, и при этом пытаться прорвать желатиновую пленку с помощью резких толчков.
Если массаж проведен правильно, то из канала выделится гной. Убрать гной можно ватным шариком, смоченным в свежезаваренном отваре лекарственной травы (ромашка, календула, чай и др.) или в растворе фурацилина комнатной температуры.
Гнойное отделяемое можно удалить и с помощью промывания глаз, пользуясь для промывания пипеткой. После удаления гноя лечебное средство смывается теплой кипяченой водой. После массажа в глаз следует закапать антибактериальные глазные капли, предписанные врачом.
Во время консервативного лечения следует посещать врача 2 раза в неделю.Через 2 недели офтальмолог оценит эффективность проведенных манипуляций и, при необходимости, откорректирует лечение. Массаж эффективен только в первые месяцы жизни малыша. По данным статистики, полное излечение дакриоцистита у грудничков в возрасте до трех месяцев – 60%;
в возрасте 3-6 месяцев – только 10%; от 6 до 12 месяцев – не выше 2%. Если слезоотток не восстановился, врач подберет другие методы лечения. Специально подготовленный врач может перейти к промыванию слезных путей стерильным физиологическим раствором с добавлением антибиотика. Перед промыванием в глаз закапывают обезболивающее средство – 0,25% раствор дикаина.
Мнения врачей по поводу сроков проведения зондирования слезных протоков различны. Сторонники консервативных методов лечения считают, что зондирование следует проводить не ранее 4-6 месяцев при отсутствии эффекта от массажа. Но есть и сторонники раннего использования зондирования – при отсутствии эффекта от консервативного лечения в течение 1-2 недель.
Если в первые 2-3 месяца жизни младенца массаж не дал нужного эффекта, офтальмолог может назначить зондирование слезных протоков. Проводится эта процедура амбулаторно детским офтальмологом. Под местной анестезией вводится зонд через слезную точку в слезно-носовой канал. Жесткий зонд позволяет пробить сохранившуюся пленку и расширить канал для обеспечения нормального оттока слез.
При проведении зондирования ребенок боли не ощущает, процедура выполняется в течение нескольких минут. Чем меньше возраст малыша, тем меньше он ощущает дискомфорт от зондирования. В 30% случаев приходится проводить зондирование повторно через несколько дней. Восстановить слезоотток с помощью зондирования удается в 90% случаев и выше. Для предотвращения воспаления после зондирования ребенку назначают антибактериальные капли в глаз.
Бужирование – достаточно распространенный метод лечения, более щадящий, чем операция. Он заключается во введении в канальцы специального зонда – бужа, который физически устранит препятствие и раздвинет, расширит суженные стенки слезно-носового канала.
Буж вводится через слезную точку. Процедура не болезненна, но могут быть неприятные ощущения при ее проведении. Иногда применяют внутривенное обезболивание. Процедура выполняется в течение нескольких минут. Иногда требуется несколько бужирований с интервалом в несколько дней.
В некоторых случаях проводят бужирование с введением синтетических эластичных нитей или полых трубочек.
Лечение зависит от возраста пациента, формы дакриоцистита и его причины.
- при отсутствии эффекта от проведенного лечения первичного дакриоцистита; при выраженной аномалии развития слезных путей;
- лечение вторичного дакриоцистита, хронического дакриоцистита и его осложнений проводится только хирургическим путем.
При первичном дакриоцистите (у новорожденных) применяется менее травматичная операция – лазерная дакриоцисториностомия.
Хирургическое лечение вторичного дакриоцистита у детей и хронического дакриоцистита у взрослых проводится только оперативным путем. У взрослых и детей старше 3 лет проводится операция дакриоцисториностомии – создается искусственный слезно-носовой канал, соединяющий полость глаза с полостью носа. Удаление слезного мешка у взрослых при дакриоцистите проводят в исключительных случаях.
До проведения операции рекомендуют 2 раза в день надавливать на область слезного мешка; для удаления гнойного отделяемого тщательно промывают глаза проточной водой и закапывают противовоспалительные антибактериальные капли (20% раствор сульфацил-натрия, 0,25% раствор левомицетина, 0,5% раствор гентамицина, 0,25% раствор сульфата цинка с борной кислотой) 2-3 раза в день.
Существует два вида операционного доступа: наружный и эндоназальный (через нос). Преимуществом эндоназального доступа являются меньшая травматичность операции и отсутствие рубца на лице после операции. Цель операции – создание широкого устья между полостью носа и слезным мешком.
Операцию проводят под местным обезболиванием в положении пациента сидя. В результате оперативного лечения при эндоназальном доступе полное излечение от хронического дакриоцистита достигается в 98% случаев.
При дакриоцистите новорожденных оперативное лечение проводится при неэффективности консервативного лечения. Перед операцией проводится достаточная антибактериальная терапия с целью профилактики инфекционных осложнений. Инфекционные осложнения представляют опасность возникновения абсцесса головного мозга, т.к.
с венозной кровью инфекция из области слезно-носовых путей может попасть в головной мозг и вызвать развитие гнойного воспаления головного мозга или образование абсцесса мозга. В ходе операции под общим наркозом восстанавливается нормальное сообщение между полостью носа и конъюнктивальной полостью.
При дакриоцистите, причиной которого явились врожденная аномалия или искривление носовой перегородки, оперативное лечение проводится в 5-6-летнем возрасте ребенка.
Многие взрослые пациенты и мамы больных детей начинают лечить дакриоцистит самостоятельно, народными средствами. Иногда такое лечение непростительно затягивает время, что приводит к затяжному течению заболевания или к развитию осложнений.

Промывание глаз отварами трав и применение глазных капель может лишь на какое-то время уменьшить или устранить проявления болезни, но на причину, вызвавшую дакриоцистит, не влияет. Через некоторое время симптомы заболевания появляются вновь.
Народные средства и методы лечения дакриоцистита применять можно, но согласовав их с офтальмологом:
- Компрессы на основе настоев ромашки, мяты, укропа.
- Примочки: пакетики-саше с чайной заваркой ненадолго нужно опустить в горячую воду, дать им немного остыть и приложить к глазам, прикрыв сверху полотенцем.
- Примочки или капли из сока каланхоэ
Русские знахари рекомендовали от болезней глаз такой заговор (просить нужно молодой месяц): «Месяц молодой, у тебя рог золотой. Тебе на сияние, мне на здоровье. Тебе темные ночи, а мне светлые очи.»
Больше всего мам пугает зондирование слезно-носовых каналов, как один из методов лечения дакриоцистита. Но далеко не каждый дакриоцистит требует зондирования каналов. У 80% детей с дакриоциститом эмбриональная желатиновая пленка сама разрывается на 2-3 неделе жизни младенца, т.е. наступает самоизлечение. Массаж слезно-носового канала только поможет и ускорит разрыв пленки.
Как проводится массаж?
1. Ногти необходимо состричь максимально коротко, чтобы избежать повреждения кожи ребенка.

2. Руки нужно тщательно вымыть в горячей воде с использованием антибактериального мыла, чтобы избежать заражения.
3. Гной из глаза следует удалять стерильным тампоном, смоченным в специальном растворе. Это может быть как отвар ромашки, так и фурацилин в соотношении 1:5000 (1 таблетка на стакан воды). Главное, чтобы раствор был антибактериальным. Глаз нужно очищать от наружного края по направлению к носу.
4. Тампоны для обработки глаза должны быть ватными, использовать бинты или марлю не рекомендуется.
После того как будет произведена антисептическая обработка, можно начинать массаж. Указательным пальцем делается до 10 толчкообразных движений в проекции слезного канала. Для этого во внутреннем уголке глаза следует определить бугорок, а точнее, его самую удаленную от носа точку. Далее на эту точку необходимо легко нажимать и проводить пальцем к носу ребенка. Перерыв между движениями делать не нужно.
Во время массажа при непроходимости слезного канала у новорожденных возможно появление гнойного отделяемого в конъюнктиве. Его необходимо удалять тампоном, пропитанным антисептиком и продолжать проводить массажную процедуру. После массажа глаза закапываются противовоспалительным и антибактериальным раствором.
Как определить наличие недуга
Первичные проявления можно заметить практически сразу после рождения ребенка:
- образование в глазе гнойно-жилистой жидкости;
- наличие слез, хотя их выработка начинается только к концу первого месяца жизни.
Имеет значение ширина носослезного канала: чем она больше, тем позже проявляет себя заболевание.
При использовании антибактериальных препаратов все симптомы могут исчезать ровно до момента прекращения лечения.
Анатомия зрительного органа
На более позднем этапе родители могут обнаружить:
- слезотечение;
- покраснение уголка глаза (связано с размножением микроорганизмов из-за застоя слезы);
- гнойные выделения при надавливании на область около носовой перегородки.
Если дакриоцистит не диагностируется длительное время и не лечится, вероятно развитие флегмоны. Характерны следующие симптомы:
- внезапное появление сильного отека нижнего века;
- повышенная температура тела;
- признаки воспалительного процесса в крови – превышение нормального уровня лейкоцитов и СОЭ.
Флегмона представляет опасность из-за риска проникновения инфекции в глазницу и череп.
Статья носит информационно-позновательный характер. Для получения подробной информации следует обратиться к специалисту.
Соглашаться ли на операцию для улучшения остроты зрения? — Минусы лазерной коррекции зрения подробно описаны в статье.
Запущенный вариант
При обращении к офтальмологу необратимо поделиться своими наблюдениями. Дакриоцистит обычно диагностируется при простом осмотре. В ситуации неопределенности возможно проведение специальной процедуры:
- Раствор колларгола инстиллируется в конъюнктивальный мешок обоих глаз.
- В носовой проход вставляется ватный тампон.
- Засекается время.
- В норме из глаза окрашенная жидкость должна пропасть через 5 минут. Если этот временной интервал превышен, можно говорить о наличии заболевания.
- Тампон в носу должен приобрести цвет раствора примерно в течение 10-15 минут. Если этого не происходит, носослезный канал закрыт.
При оценке непроходимости иногда используется рентгенография с использованием контрастного вещества.
Не обязательно возникновение дакриоцистита для обоих глаз. Чаще всего можно наблюдать его проявления только с одной стороны.

В каких случаях следует прибегнуть к операции на глаза Ласик узнайте тут.
Раствор колларгола используется для диагностики
При лечении дакриоцистита применяется:
- специализированный массаж;
- промывание глаза;
- инстилляция капель.
Массаж показан на ранних стадиях проявления заболевания. Он целесообразен только в случае точной постановки диагноза. Чем младше ребенок, тем больше вероятность добиться положительного эффекта. Посредством массажа происходит естественное выталкивание мембраны из носослезного канала наружу.
Правильность проведения массажа определяется количеством отделяемого из глаза вещества: его должно быть больше, чем обычно.
Надежное средство для борьбы с бактериальным конъюнктивитом — глазные капли Левомицетин.
Гигиена — залог успешного лечения
Если поставлен диагноз бактериальный конъюнктивит и выписан Левофлоксацин, разумно будет для начала ознакомиться с инструкцией по применению глазных капель Левофлоксацин по ссылке.
Методика проведения
Методике проведения массажа обучает родителей медицинский сотрудник. Первый сеанс проводится в медицинском учреждении. Плач ребенка способствует отхождению мембраны. Существую основные правила:
- частота зависит от количества кормлений (проводится до еды, обычно около 10 раз в сутки);
- нельзя совершать слишком сильных надавливаний, важна умеренность;
- после проведения массажа необходимо сразу обработать глаз во избежание инфицирования.
Во время проведения массажа необходимо строго соблюдать санитарные нормы. Следует избегать попадания отделяемой жидкости обратно в носослезный канал, другой глаз и ухо.
Когда нет возможности ежедневно менять и надевать контактные линзы на помощь придут — линзы непрерывного ношения.
Техника:
- подушечки пальцев совершают легкие вибрирующие и толчковые движения;
- интенсивность надавливания должна быть умеренной;
- направление снизу—вверх;
- зона проведения массажа – внутренний угол глаза;
- 1 процедура включает 12 движений, последнее совершается в обратном направлении.
Противоглаукомная терапия, которая действительно работает, — инструкция глазных капель Люксфен.

Схема массажа глаза младенца
Причины лопающихся сосудов в глазах подробно описаны в статье.
Слезотечение — один из первых симптомов развития недуга
Мнение известного детского педиатра — доктора Комаровского:
- массаж является наиболее эффективным методом лечения дакриоцистита новорожденных;
- перед началом процедуры необходимо обучиться технике массажа у медработника или с помощью видео-урока;
- самое важное – соблюдение техники безопасности (подстриженные ногти, чистые руки и умеренность надавливания).
- Запрещено проводить массаж, если у ребенка проявился отек нижнего века и покраснение слизистых оболочек.
- Смотрите как правильно проводить массаж при дакриоцистите новорожденных на видео от врача-офтальмолога:
- Неосторожность, которая может стать причиной полной потери зрения, — ожог глаз от сварки.
При верной технике проведения на ранних этапах заболевания потребуется около двух недель до получения желаемого результата. Временной промежуток варьируется в зависимости от ширины носослезного канала и возраста ребенка.
В случае неэффективности консервативных методов лечения проводится зондирование. Процедура проходит следующим образом:
- в глаз инстиллируются обезболивающие капли;
- по естественному каналу проводится зонд для выталкивания мембраны.

Процедура не занимает много и времени и безболезненна для ребенка. Неприятные ощущения проходят достаточно быстро.
Комплексный препарат для лечения инфекций глаз и ушей — глазные капли Нормакс.
Зондирование проводят после того, как прочие методы показали свою неэффективность
Глюкокортикостероид для местного применения в офтальмологии — глазные капли Максидекс.
Дакриоцистит новорожденных вызван блокированием выхода из носослезного канала. В результате происходит застаивание слезной жидкости. При длительном течении возможно развитие серьезных осложнений. С самого раннего возраста назначается консервативное лечение посредством проведения массажа. Правильная техника и соблюдение санитарных правил дает высокую эффективность процедуры.
Массаж при дакриоцистите новорожденных является стандартным лечением такой патологии, благодаря которому удается восстановить отток слезы из глаза. Основной задачей при массаже является прорыв желатинозной пленки, которая вызывает скопление слезной жидкости и ее застой. Такую процедуру можно выполнять родителям в домашних условиях с соблюдением некоторых правил и рекомендаций врача.
Массаж – это эффективная лечебная процедура, которая проводится на начальном этапе борьбы с дакриоциститом у детей. Важно разобраться в особенностях строения слезных путей у маленького ребенка. Нижний и верхний канал соединяются между собой и впадают в слезный мешочек, а из него жидкость через специальный проток поступает в носовую полость.
У здорового ребенка в органах зрения скапливается небольшое количество слезной жидкости, и она из слезного мешочка постепенно поступает в носовой проход.
При развитии такой патологии, как дакриоцистит, проход затруднен или вовсе не возможен. Проведение массажа помогает улучшить движение слезы, ускорить рассасывание и прорвать желатинозную пленку.
Все это значительно улучшает функционирование слезных канальцев, и восстанавливает отток слезной жидкости.
При выполнении массажа у новорожденных важно соблюдать некоторые правила, о которых на первом посещении обязательно рассказывает врач.
Перед процедурой следует коротко подстричь ногти, иначе массажистка может повредить нежную кожу малыша.
Кроме этого, следует заранее подготовить фурацилиновый и физиологический раствор, а также специальные капли, которые назначает офтальмолог. Для протирания глазок могут потребоваться стерильные ватные тампоны или диски.
Курс массажа при дакриоцистите составляет две недели и проводится несколько раз на протяжении суток перед кормлением ребенка. Процедура выполняется указательными пальцами толчкообразными движениями от уголков глаза до крыльев носа.

Дакриоцистит без труда поддается лечению при любом возрасте малышей при своевременном обращении к офтальмологу. На первоначальном этапе терапия осуществляется консервативными методами в виде глазных капель, физиопроцедур и специально разработанного массажа, о котором мы поговорим чуть ниже.
Если же заболевание имеет запущенный характер и сопровождается осложнениями, без хирургического вмешательства не обойтись. Зачастую для пробивания пробки используется процедура зондирования. Если данная терапия не принесла положительного эффекта, потребуются более серьезные оперативные методы лечения.
Консервативные методы лечения дакриоцистита предусматривают щадящие средства в виде глазных капель, профилактического массажа и физиотерапии. План терапии назначается офтальмологом, поскольку самолечение может привести к развитию флегмоны слезного мешка, что неизбежно повлечет хирургическое вмешательство.
Глазные капли антибактериального эффекта прописываются малышу для снятия воспаления и ускорения процесса излечения. Они помогают бороться с возникшей инфекцией. Малышам назначают следующие препараты:
- Вигамокс;
- Гентамицин;
- Левомецитин.
| Важно производить закапывание глазок младенца чистыми руками, предварительно обработанными Хлоргексидином. |
Око малыша протирают раствором Фурацилина, после чего ребенка необходимо туго запеленать дабы избежать непредвиденных травм. Пипетку, при помощи которой будет происходить закапывание, в обязательном порядке следует прокипятить. Аккуратно придерживая и раскрывая веки младенца, необходимо закапать по одной капли в каждое око, а остатки средства промокнуть стерильным тампоном.
Процедура повторяется 2-4 раза за день. При тяжелой симптоматике заболевания врачом могут быть прописаны антибиотики для внутреннего введения.
Массажная техника
Правильно выполненный массаж слезного канала может пробить пробку. В 30-40% случаев данная методика позволяет избавить младенца от дакриоцистита не прибегая к оперативному вмешательству. Технику процедуры матери объясняет врач офтальмолог, поскольку самостоятельность в данном вопросе может спровоцировать осложнение недуга.
Исследование гнойного отделяемого
Прежде чем начинать антибактериальную терапию и лечение дакриоцистита, врачи советуют провести исследование гнойного отделяемого, чтобы выявить чувствительность микроорганизмов к назначаемым препаратам. В ином случае терапия может не дать положительный результат. Такое лекарственное средство, как «Альбуцид», например, хоть и зарекомендовало себя как высокоэффективный препарат при борьбе с гнойными инфекциями, новорожденным с непроходимостью слезных каналов не рекомендуется. Это связано с тем, что препарат имеет свойство кристаллизоваться, что может ухудшить состояние маленького пациента.
Советы доктора Комаровского
Если воздействовать на дакриоцистит по методам доктора Комаровского, то есть начинать лечение как можно раньше и использовать массаж, результат будет очень хорошим и удастся избежать не только осложнений, но и хирургического вмешательства. Обычно несложного и непродолжительного воздействия на скопившуюся жидкость бывает достаточно, чтобы создалось избыточное давление.
То же самое происходит, если носослезный канал оказывается закупоренным. Изменение давления в жидкости при массаже буквально «пробивает» закупорку, что приводит к быстрому облегчению, и заболевание проходит естественным и максимально щадящим для малыша образом.
При выполнении массажа доктор Комаровский рекомендует действовать настойчиво, но максимально бережно. Очень важно соблюдать гигиену и коротко остричь и подпилить ногти, чтобы не травмировать очень нежную и чувствительную кожу ребенка. Такой несложной процедурой можно уберечь свое дитя от множества неприятных последствий и болезненного состояния, опасного для зрения и общего благополучия крошечного организма.
Сторонники Школы доктора Комаровского хорошо знают, что этот специалист настоятельно рекомендует не прибегать сразу к «тяжелой артиллерии» в виде массированного медикаментозного лечения. Особенно справедливо и применимо это по отношению к дакриоциститу. Если родители тщательно изучат методику массажа, у них не возникнет сложностей при его лечении.
Массаж – простой и эффективный способ избавления от дакриоцистита у новорожденных.
Известный детский доктор Евгений Комаровский полагает, что массаж – это единственный безопасный и наиболее эффективный способ лечения дакриоцистита. Процедуру необходимо проводить ежедневно несколько раз, строго следуя разработанной технике. Массаж совместно с применением капель и витаминного комплекса способствует восстановлению малыша уже через 14 дней.
Более подробно смотрите в видео ниже.

При дакриоцистите новорожденных Е. Комаровский действенной мерой считает массаж. По мнению доктора Комаровского, не следует назначать грудничкам без особой на то необходимости лекарственные препараты, содержащие антибиотики.
Доктор Комаровский рекомендует срочно искать другого врача, если ребенку-грудничку назначил лечащий врач капли, содержащие антибиотик. Капли при дакриоцистите, по мнению Комаровского, являются вспомогательным средством.
Основное значение при дакриоцистите новорожденных имеет массаж. На сайте популярного доктора можно найти видеоклип, где Комаровский демонстрирует, как правильно делать массаж.
Не занимайтесь самолечением. Выбор капель или мазей в глаза с антибиотиками — дело врача. Желательно предварительно сдать анализ на бактериальный посев, чтобы подобрать препарат, действующий против конкретных бактерий, которые вызывают воспалительный процесс именно у вашего чада. Частоту закапываний также определяет врач. Не стоит капать препараты после каждого массажа, ведь процедур в день может быть до 8.
Если техника массажа осталась непонятной или есть сомнения, мама всегда может обратиться в поликлинике к офтальмологу, который покажет ей, как проводить процедуру.
Если нет сильного нагноения, Комаровский советует начинать массаж с легкого теплого компресса на глазки.Так результативность процедуры будет существенно выше.
Мнение Доктора Комаровского о массаже слезного канала у новорожденных вы узнаете из следующего видео.
Прогноз дакриоцистита
При своевременной диагностике и лечении прогноз благоприятный.
У большинства детей требуется проведение двухэтапного лечения, хотя у некоторых дакриоцистит проходит самостоятельно или после первого этапа лечения.
Процедура зондирования носослезного канала излечивает дакриоцистит у 90 % детей до 9 месяцев.
Данная манипуляция неэффективна при серьезных врожденных патологиях канала или сильном искривлении носовой перегородки. Таким детям проводят более сложную операцию не ранее 5-6 лет.
Залогом успешного лечения дакриоцистита является своевременное обращение к педиатру и офтальмологу и следование рекомендациям детского доктора. Правильное исполнение лечебного массажа, своевременное зондирование позволяют восстановить здоровье ребенка в течение 2-3 недель.
Профилактика
Предотвратить проявление дакриоцистита практически не представляется возможным, поскольку зачастую заболевание имеет врожденный характер. В руках родителей не допустить хронической формы воспалительного процесса и своевременно обратиться к соответствующему специалисту.
Необходимо уделять особе внимание здоровью детей и лечить все формы ЛОР-заболеваний. Не допускайте травмирования органов зрения, следите чтобы малыш не прикасался к глазам грязными руками и не занес инфекции, что в последующем может поспособствовать развитию детского дакриоцистита.
Для профилактики заболевания, воспаления слезного канала у новорожденных рекомендуется проводить следующие мероприятия:
- избегать антисанитарных условий: все предметы, с которыми малыш находится в тесном контакте, требуется стерилизовать;
- перед тем как контактировать с крохой, родители должны мыть руки;
- при слезоточивости глаз у грудничка нельзя использовать повязки, так как они могут спровоцировать развитие осложнений;
- при возникновении любых подозрительных симптомов нельзя заниматься самолечением, а следует сразу же обратиться к офтальмологу за помощью.
Для того чтобы избавиться от инфекции и устранить непроходимость слезного канала при дакриоцистите у новорожденных необходимо обязательно массировать область стенок носа и рядом с глазами. Эти манипуляции помогут нормализовать отток слезы, вывести застоявшуюся жидкость. Если имеются показания к проведению зондирования, перед процедурой в обязательном порядке необходимо исключить вероятность наличия патологий роговицы, оценить проходимость слезных каналов. Это поможет избавить малыша от неэффективного оперативного вмешательства.
Отзывы
Отзывы родителей имеются в большом количестве. Люди в своих комментариях пишут, что при несвоевременном вмешательстве или проведении некорректной терапии возможны осложнения, которые потребуют проведения сложной операции под названием дакриоцисториностомия по достижении ребенком пяти лет.
Родителям необходимо следить за состоянием новорожденного ребенка и в случае постоянной слезоточивости и гнойных выделениях срочно обратиться к специалисту за помощью. Самолечением заниматься не следует, так как это может навредить ребенку и привести к тяжелым осложнениям.
Поэтому так важно знать, как лечить непроходимость слезного канала у новорожденных.
больше для мамы, чем для ребенка.
Особое недовольство мам вызывает необходимость повторных зондирований. Если дакриоцистит развивается не у первого ребенка в семье, то мамы уже опытны в его лечении, и более тщательно выполняют массаж и другие рекомендации врача. Такое лечение приводит к успеху.
