Оглавление
- 1 I. Органосохраняющие операции.
- 2 Народные средства для лечения бесплодия у женщин
- 3 2. Удаление субмукозных миоматозных узлов матки трансвагинальным путем.
- 4 Бесплодие у мужчин
- 5 Маточная форма бесплодия
- 6 Симптомы и признаки бесплодия
- 7 Причины женского бесплодия
- 8 Степени маточного бесплодия
- 9 Диагностика бесплодия
- 10 1. Оценка физического и полового развития детей и подростков (морфограмма, половая формула).
I. Органосохраняющие операции.
1.
Консервативная миомэктомия
одного или нескольких подбрюшинных,
интерстициальных или субмукозных
миоматозных узлов
1)
при
субсерозной локализации миомы,
узлы которой могут быть на ножке или
широком основании – ножка иссекается
из стенки матки с захватом небольшого
участка тканей матки вокруг нее; рана
на матке ушивается отдельными (1-2)
погружными швами для гемостаза и (2-3) –
для перитонизации
2)
при
удалении интерстициально расположенных
узлов
– серозная оболочка матки
рассекается
над узлом (предпочтительнее в
поперечном направлении тела матки,
особенно при локализации опухоли в ее
нижних отделах; при наличии нескольких
узлов разрезы выполняются так, чтобы
их было меньше, а через один разрез можно
было удалить два или более миоматозных
узла) и последний удаляется потягиваем
наложенными на него щипцами тупым и
острым путем.
При
удалении интерстициально локализованной
миомы матки нередко вскрывается
ее полость.
Последняя формируется путем ушивания
непрерывным или отдельными швами без
захвата в шов эндометрия (с учетом
профилактики возможного аденомиоза).
При
выполнении пластической органосохраняющей
операции на матке может потребоваться
резекция
ее отдельных участков.
В таких случаях формирование матки
производится из оставшихся лоскутов,
которые выкраиваются в зависимости от
локализации опухоли из передней или
задней стенки. При этом важно сохранить
достаточную площадь эндометрия, вокруг
которого формируется полость матки
путем соединения участков мышечного
слоя.
В
процессе пластических операций на матке
возможно повреждение
углов матки с трубами.
При этом необходимо конец трубы подвести
к полости матки (трубно-маточный
анастомоз). По возможности следует
стремиться сохранить интактной хотя
бы одну трубу (за исключение случаев,
когда сохранение детородной функции
не важно).
Слишком
травматичные пластические операции на
матке следует выполнять только
для сохранения генеративной функции,
т.к. они сопровождаюся большим количеством
осложнений и требуют специфического
послеоперационного ведения больной.
В
особо трудных случаях по окончании
операции показано дренирование брюшной
полости (для своевременной диагностики
возможного кровотечения).
Народные средства для лечения бесплодия у женщин
Основным признаком бесплодия является отсутствие беременности. Исходя из причины, которая способствовала ему возможно присоединение дополнительных симптомов.
- Первичное бесплодие это тип, при котором беременность у женщины не наступала вообще. В данном случае следует учитывать, что к беременностям следует относить не только случаи рождения ребёнка, но и все случаи при которых возникало зачатие, но беременность не развилась до момента родов.
- Вторичное бесплодие — патологическое состояние, при котором беременность не наступает в течение года или более, но до этого в анамнезе у женщины были случаи оплодотворения яйцеклетки. Не всегда данные случаи заканчиваются родами, это выкидыши, замершие и эктопические беременности.
Также следует отличать абсолютное и относительное бесплодие:
- В первом случае наступления беременности быть не может. Это генетические патологии, недоразвития органов и т.д. В данной ситуации лечение будет бесперспективным.
- В то время как в случае относительного можно предпринимать различные методики лечения. Обычно это назначение гормональных средств, противовоспалительной терапии, а так же хирургических способов.
Имуунологическое
Иммунологическое. Это один из самых тяжелых и трудно устраняемых видов невозможности забеременеть. Может возникать как у мужчин, так и у женщин. Среди представительниц женского пола данная проблема встречается гораздо чаще.
Формируется данный тип из-за нарушения в системе иммунитета при котором происходит выработка специфических антител, препятствующих оплодотворению.
Данное вещество называется антиспермальным. Может содержаться в различных биологических жидкостях, не только в сперме и секрете влагалища, но так же и в сыворотке крови и семявыводящем протоке.
С развитием новых методов исследования доказано, что данная проблема отмечается больше чем у пятой части всех пар. Но при этом не все считаются бесплодными.
Все зависит от концентрации антител, при этом действовать они могут на любые этапы, необходимые для оплодотворения:
- В первую очередь со стороны мужского организма, нарушают целостность, структуру и функциональные возможности сперматозоидов.
- Уже проникнув женском организме к ним могут прикрепляться антитела на фоне их хорошего качества и затруднить проникновение сперматозоидов через секрет цервикальной слизи, а так же нарушить процессы катапультации в яйцеклетку и предотвратить процесс оплодотворения.
Даже при развитии процесса оплодотворения происходит нарушение дальнейшего развития беременности, так возникают трудности с имплантацией зародыша к стенке матки, формированием полноценной плодной оболочки.
Качество сформировавшегося зародыша гораздо ниже при наличии антиспермальных антител в организме, его жизнеспособность снижена. Любой провоцирующий патологический фактор провоцирует развитие самопроизвольного выкидыша. Формируется данный тип из-за нарушений процессов иммунных ответов.
Происходит нарушение защитных функций сперматозоидов, они теряют способность к мимикрии. Любой организм, особенно женский начинает воспринимать его как чужеродное вещество, попадающее внутрь и формирует факторы патогенности. Происходит образование супрессивных тел и меньшее количество хелперов.

Сперматозоиды начинают напрямую контактировать с веществами, входящими в иммунную систему. Для того, чтобы в мужском организме произошла выработка веществ, против собственных клеток, необходимо воздействие неблагоприятного фактора.
Это могут быть травматические воздействия, оперативные вмешательства, воспаления, инфекционные процессы, вызванные как специфическим, так и неспецифическим возбудителем, различные аномалии строения органа половой системы, а так же злокачественный процесс.
Трубное бесплодие
Трубное бесплодие. Это один из вариантов невозможности наступления беременности, связанного с развитием невозможности проникновения сперматозоидов к яйцеклетке.
При этом страдает данной проблемой около половины всех женщин, у которых выявлена невозможность оплодотворения. Может быть, как первичным, так и вторичным. Чаше всего это вторичное бесплодие у женщин зрелого возраста.
Возникает из-за многих причин:
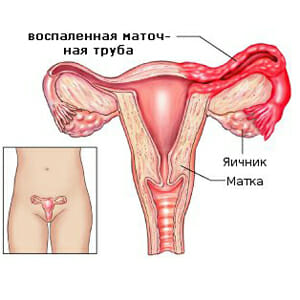 Основной является воспаление, вызванное специфическими возбудителями, такими как трихомонады, хламидии, гонококки.
Основной является воспаление, вызванное специфическими возбудителями, такими как трихомонады, хламидии, гонококки.- Так же это может быть гормональная дисфункция, локальное повышение тонуса гладкой мускулатуры, а так же анатомические дефекты, создающие препятствие к прохождению. Преимущественно выявляется спаечный процесс, создающий облитерацию прохождения маточной трубы. Данная проблема достаточно легко диагностируется и существует много методов ее устранения.
В настоящее время самым популярным и эффективным способом постановки диагноза является гистеросальпингография, при которой через полость матки вводится контрастное вещество и проверяется его проход через маточные трубы.
В некоторых случаях процесс может быть лишь односторонним, чаще всего это связано с объемными образованиями малого таза, а так же предшествующих операциях на маточных трубах (например внематочная беременность).
Лечение преимущественно хирургическое, если причиной выявлена инфекция, то в комплексе назначается и противовоспалительное лечение.
Маточное

Маточный тип бесплодия. Это ещё один вид бесплодия, который вызывается патологией основного репродуктивного органа женщины.
Именно матка выполняет одну из главных ролей в деторождении, она является плодовместилищем. В данном случае оплодотворение может наступить, но процесс имплантации не наступает.
Чаще всего это анатомические дефекты в полости. Это менее распространённый вид, встречающийся преимущественно у женщин как вариант первичного.
Обращаются с данной проблемой женщины молодого возраста, в большинстве случаев данная проблема может быть сопряжена с другими патологиями репродуктивной сферы:
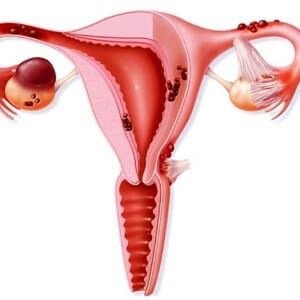 В первую очередь это такие врожденные дефекты, как нарушение развития органа, к ним относят двурогую и седловидный матки, гипоплазия, удвоение и т.д.
В первую очередь это такие врожденные дефекты, как нарушение развития органа, к ним относят двурогую и седловидный матки, гипоплазия, удвоение и т.д.- Также это патологические образования в полости, например, синехии и внутриматочные перегородки, могут встречаться и полипы, занимающие все свободное пространство.
- Иногда процессы имплантации нарушают миоматозные узлы, которые вырастают в полость или деформируют орган. Не всегда они бывают большими, иногда достаточно малого размера, который нарушит процесс имплантации в слизистую оболочку. С такой проблемой преимущественно обращаются женщины с вторичным бесплодием, у которых миоматозные узлы формируются после предшествующего внутриматочного вмешательства.
Эндокринное
Эндокринное бесплодие. Это один из самых трудноизлечимых типов бесплодия, формирующийся из-за нарушения работы желёз преимущественно внутренней секреции.

Причины:
 В данном случае почти всегда имеется нарушение менструального цикла, при котором происходит не только неполноценная подготовка слизистой оболочки к имплантации, но и нарушение созревания яйцеклетки.
В данном случае почти всегда имеется нарушение менструального цикла, при котором происходит не только неполноценная подготовка слизистой оболочки к имплантации, но и нарушение созревания яйцеклетки.- Самым опасным случаем данного вида является гермафродитизм, при котором произошла неправильная закладка желёз и половых органов относительно того пола, у которого произошло формирование наружных половых органов.
- Так же к данной группе относится недостаточное функционирование яичников, с отсутствием формирования созревания фолликулов и яйцеклетки, а так же выработки эстрогенов.
- Не всегда бесплодие развивается из-за нарушения работы половых желез, это могут быть и изменения выработки гормонов щитовидной железы, гипоталамуса, гипофиза и надпочечников. Часто проводят оценку работы щитовидной железы, особенно обращают внимание на нестаточную активность.
- В некоторых случаях требуется искать гормонально-активные опухоли в организме, которые могут изменять эндокринный фон женщины.
- Также к данной группе относят болезни обмена веществ, например, сахарный диабет.
Поликистоз
Поликистоз. Это состояние, являющееся многофакторный и отражающим патологию со стороны яичников. При этом чаще всего это проявление генетического дефекта.
Встречается не более, чем у пятой части всех женщин, обращающихся к репродуктологам или гинекологам с проблемами не наступления беременности.
Поликистоз принято относить к эндокринной причине бесплодия. Характеризуется патология повышенным содержанием в кровеносном русле андрогенов, являющихся мужскими половыми гормонами, а так же изменениям регулярности
менструального цикла, отсутствием созревания яйцеклетки и следовательно, овуляторных процессов. Так же проявляются и другие изменения обмена веществ.
Существует несколько типов изменений яичников:
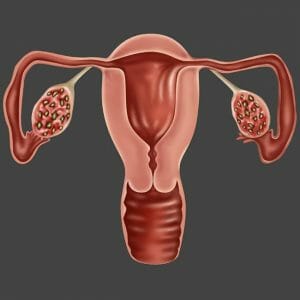 Первый, это центральный. Он обусловлен нарушением в работе женских половых органах, связанных с гипоталамо— гипофизарными сбоями, а так же опухолевымироцессами, сопровождающихся повышенной гормональной активностью.
Первый, это центральный. Он обусловлен нарушением в работе женских половых органах, связанных с гипоталамо— гипофизарными сбоями, а так же опухолевымироцессами, сопровождающихся повышенной гормональной активностью.- Яичниковый. Нарушение непосредственно на яичниковом уровне.
- Смешанный. Связан с нарушенной работой как яичников, так и надпочечников.
В настоящее время данную проблему расценивают как врожденный генетический дефект, при котором происходит изменение в выработке эстрогена и тестостерона. Выражается у женщин данная проблема не только нарушением процесса созревания яйцеклетки из изменений в менструальном цикле, а так же кожными проявлениями и метаболически и сдвигами. Женщина замечает выраженную андрогенизацию, проявляющуюся повышенным образованием волосяного покрова, себореей, повышенной активностью сальных желёз и акантовом кожных покровов. Так же женщины, имеющие данную проблему, сталкиваются с проблемой лишнего веса. Жировая ткань сконцентрирована преимущественно в абдоминальной области. Подобные признаки связаны чаще всего с инсулинорезистентностью.
Эндометриоз

Это распространённая патология, которая сопровождается выходом слизистой оболочки полости матки— эндометрий за свои анатомические границы.
В норме данный слой принято называть ещё функциональным, так как он изменяется в зависимости от гормонального фона и во время менструации слущивается.
Кроме того, он является участком, на который происходит имплантация плодного яйца во время беременности.
При эндометриозе происходит распространение ткани не только на область матки, но так же и на любой другой орган как репродуктивной системы, так и находящийся в брюшной полости. В результате серьезных дисгормональных нарушений не происходит формирования яйцеклетки и не возникает овуляции.
2. Удаление субмукозных миоматозных узлов матки трансвагинальным путем.
1)
при
удалении “рождающихсся” субмукозных
узлов
– шейка матки фиксируется щипцами Мюзо,
узел захватывается абортцангом или
другим инструментом и покручиванием в
одну сторону удаляется (“выкручивается”)
или отсекается скальпелем. Как правило,
сосуды, питающие узел, также закручиваются
и кровотечения не бывает.
2)
при
удалении низко расположенных “не
рождающихся” субмукозных узлов
– предварительно расширяется цервикальный
канал, после фиксации и низведения
шейки матки щипцами миоматозный узел
захватывается абортцангом и откручивается
или отсекается скальпелем. Это возможно
при низком расположении подслизистого
узла.
3)
при
удалении высоких “не рождающихся”
субмукозных узлов
– после раскрытия цервикального канала
расширителями Гегара производится
раскрытие шейки матки.
Слизистая
на границе влагалища и мочевого пузыря
рассекается полулунным разрезом и
мочевой пузырь отеепаровывается кверху.
По расширителю Гегара рассекается
передняя губа шейки матки и внутренний
зев. Через отверстие захватывается
подслизистый узел и откручивается или
отсекается скальпелем.
Во
всех случаях трансвагинального удаления
субмукозной миомы матки производится
выскабливание
слизистой матки и последующее его
цитологическое исследование с
диагностической целью.
Иногда
при невозможности остановить кровотечение
из области удаленного подслизистого
миоматозного узла приходится выполнять
трансабдоминальное удаление матки.
В
настоящее время через влагалище
изложенными методами удаляются в
основном “рождающиеся” субмукозные
узлы матки. В других случаях для удаления
через влагалище субмукозных узлов
используется эндоскопическая
техника
(миомрезектоскоп). В перименопаузальном
периоде при наличии субмукозной миомы
целесообразно произвести радикальное
хирургическое вмешательство (субтотальную
или тотальную гистерэктомию).
1)
с
рассечением круглых связок матки,
маточных концов труб и собственных
связок яичников
– этапы отделения от матки круглых связок
и придатков с рассечением брюшины
спереди и низведением мочевого пузыря
производятся так же, как и при надвлагалищной
ампутации матки без придатков. Дно матки
иссекается конусовидным разрезом с
основанием, направленным в сторону
шейки, при этом разрез доходит до
эндометрия, который максимально
сохраняется.
Матка ушивается: первый
ряд – мышечно-мышечные швы накладываются
без захватывания эндометрия; второй
ряд – непрерывный мышечно-мышечный шов;
третий ряд – серозно-мышечный шов
(перитонизация). Накладывание швов без
захвата эндометрия предусматривает
профилактику аденомиоза. В процессе
ушивания к стенкам матки фиксируются
культи круглых связок матки и ее
придатков.
2)
с
сохранением круглых связок матки,
маточных концов труб и собственных
связок яичников
– иссечение дна матки производится
таким же конусовидным разрезом с
основанием, направленным кверху, с
последующим его ушиванием трехрядными
швами.

4.
Высокая ампутация матки
– выполняется у женщин детородного
периода с целью сохранения менструальной
функции. Начальные этапы – как и при
обычной надвлагалищной ампутации матки,
различие состоит в том, что перевязка
сосудистых маточных пучков производится
выше внутреннего зева матки на 3-4 см и
также выше над ними отсекается тело
матки в виде конуса с основанием,
направленным кверху, но с сохранением
эндометрия путем его отсепаровки.
Передний листок брюшины освобождается
в виде большого подвижного лоскута.
Ушивается культя матки двухрядными
отдельными или непрерывными швами.
Осуществляется контроль гемостаза.
После фиксации матки культями круглых
связок и культями придатков матки с
собственными связками яичников
производится перитонизация.
II.
Радикальные операции на матке
– хирургические вмешательства, при
которых удаляют всю матку или большую
ее часть; женщина, перенесшая такую
операцию, лишается детородной и
менструальной функции.
Бесплодие у мужчин
Издавна ошибочно считается, что невозможность зачать и выносить ребенка – это беда женщин. На самом же деле, бесплодие у мужчин встречается едва ли не так же часто – около 45% случаев репродуктивных проблем приходится на их долю. Причиной сбоя является нарушение подвижности и жизнеспособности сперматозоидов, уменьшение их количества, препятствия на пути семяизвержения, а способствовать этому может множество болезней и неблагоприятных факторов. Каким бывает бесплодие у мужчин?
- Секреторное, когда ухудшается качество и количество спермы.
Лечить его можно при помощи медикаментов и гормонов.
Связано с нарушением проходимости семявыносящих путей из-за травмы, повреждения во время операции на других органах, туберкулеза, сифилиса и воспаления придатка яичка, ведущего к склеиванию протоков и невозможности сперматозоидов выйти в семенные пузырьки.
Причиной иммунологического бесплодия у мужчин является выработка антител к собственным сперматозоидам. В нормальном состоянии спермии не подвержены влиянию клеток иммунной системы, так как имеют особый биологический барьер (гематотестикулярный). Когда этот барьер нарушается из-за травм и инфекций, антиспермальные антитела атакуют сперматозоиды, склеивая их и обездвиживая.
К относительному бесплодию у мужчин относят такие его виды, когда обследование не выявило существенных проблем, но беременность у его партнерши не наступает. Причиной этого являются, как правило, стрессы и переживания. Лечением мужского бесплодия такой формы занимается психотерапевт.
Маточная форма бесплодия

Маточная форма бесплодия – это когда матка становится неспособной принять зародыш и дать ему возможность расти. То есть яйцеклетка вырабатывается, но она:
- или не может пройти в полость матки, чтобы встретиться со сперматозоидом: когда опухоль, воспаление или спайки расположены непосредственно возле маточных труб;
- или может и вполне способна встретиться со сперматозоидом, но измененная структура матки делает невозможной саму имплантацию;
- или может встречаться со сперматозоидом, может имплантироваться. Но из-за развития гормонального дисбаланса, связанного с болезнью матки, мышечный слой матки сокращается и выталкивает эмбрион.
Маточный фактор бесплодия имеет место в 15% случаев женского бесплодия. Его причинами являются:
- эндометриоз, в частности, его форма – аденомиоз, когда эндометрий появляется еще и внутри мышечного слоя матки;
- гиперплазия эндометрия, в том числе такой ее вид как полипы эндометрия;
- врожденные дефекты развития или положения матки: ее полное отсутствие, синдром Рокитанского-Кюстнера, разные варианты удвоения, седловидная матка, поворот ее вокруг вертикальной или продольной оси, перегиб матки, смещение ее вверх или в стороны;
- маточная доброкачественная опухоль – миома (фибромиома);
- приобретенные пороки строения матки: внутриматочный спаечный процесс, в том числе синдром Ашермана, последствия перенесенного туберкулезного эндометрита, рубцовые деформации маточной полости;
- инородные тела в маточной полости: внутриматочные спирали и их отдельные части, нерассасывающиеся нити и материалы, остающиеся при операции, а также костные фрагменты плода.
Причин появления маточного бесплодия – множество, они отличаются для каждой патологии. Основные состояния, вызывающие нарушение структуры матки – это:
- генетические нарушения;
- повышенное количество эстрогена в крови, которое вызывается, в том числе и гормон-продуцирующими опухолями надпочечников, яичников, гипоталамуса или гипофиза;
- аборты (особенно множественные);
- выскабливания, операции в полости матки;
- роды, особенно осложненные;
- гистероскопии, проведенные с нарушениями техники манипуляции;
- туберкулез легких, осложнившийся генитальным туберкулезом.
Как будет проходить лечение данного вида бесплодия, зависит от того, какое заболевание является причиной маточного фактора. Так, если это:
- миома матки, ее можно лечить гормональными препаратами, после чего индивидуально решить вопрос – удалять узлы или нет;
- аденомиоз, то его лечение, в основном, консервативное;
- внутриматочные спайки – то их лечат только хирургическим рассечением с последующим назначением физиотерапевтического лечения;
- гиперплазию эндометрия лечат выскабливанием, эндометрий исследуется гистологически, после чего выбирается дальнейшая тактика лечения;
- полипы эндометрия удаляют, после чего выскабливают полость матки и отправляют эндометрий на гистологическое исследование;
- некоторые аномалии строения матки лечатся хирургическим путем, но, к сожалению, есть и такие, которые коррекции не поддаются.
Только после лечения основной причины маточного бесплодия можно предпринимать попытки забеременеть. Даже если зачать ребенка сразу не получится, но с помощью лечения структура матки пришла в норму, можно стать матерью! Для этого применяется экстракорпоральное оплодотворение.
* — Травмпункт работает в круглосуточном режиме только для взрослых.Для детей ведется прием детского травматолога в соответствие с расписанием.Расписание уточняйте у операторов в кол-центре
Обращаем ваше внимание, что вся информация, включая цены, предоставлена для ознакомления и не является публичной офертой (ст.435 ГК РФ, cт. 437 ГК РФ)
Для получения более детальных консультаций по услугам и их стоимости обращайтесь в колл-центр по телефонам, указанным выше.
Цены действительны для потребителей — физических лиц.
Значительную роль в структуре женского бесплодия играет, так называемый, маточный фактор, который объединяет самые различные состояния матки, включая пороки развития, хронические воспалительные процессы и заболевания невоспалительного характера. Данные о распространенности маточного бесплодия достаточно противоречивы, однако, широкое распространение среди женщин состояний, которые могут стать причинами инфертильности, не обсуждается. Поговорим о некоторых из них подробнее.
Фибромиома матки
Миома матки по мнению некоторых отечественных экспертов является причиной бесплодия в 2-10% случаев. Проблемы с наступлением беременности возникают в результате сдавления опухолью маточных труб и нарушения имплантации плодного яйца вследствие относительной недостаточности прогестерона или механической деформации полости матки.
Диагностировать миому, опираясь на данные гинекологического осмотра и дополнительных средств диагностики, несложно. В роли последних могут выступать ультразвуковое исследование, гистероскопия, иногда — лапароскопия.
Выбор метода лечения зависит от расположения и размеров узла, однако, так или иначе, его удаление доказано приводит к восстановлению репродуктивной функции в части случаев.
Через некоторое время после операции решается вопрос об естественном зачатии или лечении с применением ВРТ.

Если принято решение в пользу восстановления естественной фертильности, то зачатие ожидают в течение 2 лет с возможным проведением циклов стимуляции овуляции. Если беременность не наступает, женщине показано экстракорпоральное оплодотворение.
Сращения в полости матки, которые возникают вследствие механических травм слизистой оболочки и вторичной инфекции. Причинами этого выступают диагностические выскабливания, аборты и операции на матке, осложненные роды и хронические воспалительные заболевания.
Проблемы с зачатием обусловлены перекрыванием устьев маточных труб, механическими препятствиями к внедрению плодного яйца и снижением площади нормально функционирующего эндометрия. Основным методом лечения является рассечение сращений под контролем гистероскопа и дальнейшая гормональная терапия.
Гиперплазия — чрезмерное разрастание ткани за счет увеличения числа нормальных неопухолевых клеток. Одним из вариантов такого разрастания служат полипы эндометрия — очаговые разрастания тканей с формированием своеобразного узелка. Главными проявлениями гиперплазии эндометрия являются маточные кровотечения, изменение характера менструаций и нарушения менструального цикла.
Причины возникновения состояния достоверно неизвестны. Существует воспалительные, гормональные, метаболические и генетические теории его развития.
Диагноз устанавливается по результатам УЗИ, гистероскопии и диагностического выскабливания. Лечение состоит в удалении измененного эндометрия и нормализации гормональных и метаболических процессов в организме.
Неправильное положение матки, в том числе ее смещения, перегибы и наклоны, могут стать следствием спаечных процессов и опухолей. Беременность не может наступить в результате сложностей продвижения сперматозоидов и вследствие некоторых причин, которые вызвали аномалию. Лечение состоит в устранении этих причин, например, в рассечении спаек в малом тазу.
Под ВРТ понимают такие методики лечения, при которых все или отдельные стадии зачатия происходят вне организма.
К таким технологиям относятся ЭКО, искусственная инсеминация, донорство спермы и яйцеклеток и некоторые другие.
Прямыми показаниями к использованию этих методов являются отсутствие эффекта от других вариантов лечения и бесплодие, шанс преодолеть, которое с помощью ВРТ выше, чем другим способом.
- Профессионализм. Начало новой жизни в рамках ВРТ дает Лилия Владиславовна Курганова, которая прошла обучение в Дании и работает в этом направлении больше 5 лет.
- Богатый практический опыт. Специалисты клиники занимаются лечением бесплодия различными методами свыше 10 лет, используя при этом только методы, доказавшие свою эффективность и безопасность.
- Широкие диагностические возможности. Все необходимые для амбулаторной диагностики методы, которые применяются в мировой медицине, доступны всем нашим пациентам.
Бесплодие — тяжелое испытание для обоих супругов и предмет их душевных терзаний, и его лечение то трудная и кропотливая работа, требующая от врача высокой профессиональной подготовки и опыта. Специалисты нашей клиники обладают всем необходимым, чтобы превратить сказку в быль, и подарить Вам радость материнства.
- Маточные формы бесплодия
- Маточные формы бесплодия могут быть обусловлены гиперпластическими процессами эндометрия, миомой, аденомиозом, внутриматочными синехиями, пороками развития матки, аномалиями положения матки, инородными телами матки, патологией шейки матки (цервикальные факторы бесплодия).
- Диагностика маточной формы бесплодия: субъективные ощущения циклических изменений в организме при сохраненной функции яичников; обследование по тестам функциональной диагностики, определение уровней Е2 и прогестерона; гормональные пробы с гестагенами, комбинированными эстроген-гестагенными препаратами; гистеросальпингография, УЗИ, гистероскопия.
Лечение маточных форм бесплодия: синехии в области цервикалъного канала — зондирование и разрушение спаек; синехии в полости матки — предварительное введение лидазы в полость матки и сеанс УЗ-терапии на область проекции матки, разрушение спаек под контролем гистероскопии и введение внутриматочного контрацептива на 2-3 месяца, циклическая гормонотерапия.
При тотальной облитерации полости матки лечение бесперспективно.

Иммунологическое бесплодие
Иммунологическое бесплодие связано с образованием антиспер-мальных антител, как у мужчин, так и у женщин.
У мужчин аутоантитела к сперматозоидам образуются в семенной плазме, у женщин — синтезируются в слизистой оболочке цервикального канала (реже в эндометрии и трубах) и вызывают полную иммобилизацию сперматозоидов, их агглютинацию.
- Диагноз устанавливается на основании биологических проб (посткоитальных) и специальных проб, оценивающих подвижность сперматозоидов в цервикальной слизи: посткоиталъный тест Шуварского – Гунера; проба Курцрока — Миллера — проникновение сперматозоидов в цервикальную слизь женщины в период овуляции; проба Изоджима — определение иммобилизации сперматозоидов в цервикальной слизи.
- Лечение иммунологического бесплодия включает: кондом-терапию в течение 6-8 месяцев, назначение небольших доз кортикостероидов на протяжении 2-3 месяцев или ударных доз в течение 7 дней перед овуляцией, неспецифическую десенсибилизацию антигистаминными препаратами, иммуностимуляторы, внутриматочное введение спермы мужа или донора (после исключения эндоцервицита и кольпита у женщины, простатита и уретрита у мужчины).
- Вспомогательные репродуктивные технологии
- Виды вспомогательных репродуктивных технологий: вынашивание эмбриона женщиной добровольцем («суррогатное» материнство) для последующей передачи ребенка (детей) генетическим родителям, донорство ооцитов и эмбрионов, интрацитоплазматическая инъекция сперматозоида (ИКСИ), криоконсервация ооцитов и эмбрионов, преимплантационная диагностика наследственных заболеваний, редукция эмбрионов при многоплодной беременности, собственно эктракорпоральное оплодотворение (ЭКО) и перенос эмбрионов (ПЭ).
Решение вопроса о лечении бесплодия принимается после получения и оценки результатов всех проведенных обследований и установления причин, его вызвавших. Обычно лечение начинают с устранения первостепенной причины бесплодия. Лечебные методики, применяемые при женском бесплодии, направлены на: восстановление репродуктивной функции пациентки консервативными или хирургическими методами; применение вспомогательных репродуктивных технологий в случаях, если естественное зачатие невозможно.
При эндокринной форме бесплодия проводится коррекция гормональных расстройств и стимуляция яичников. К немедикаментозным видам коррекции относятся нормализация веса (при ожирении) путем диетотерапии и увеличения физической активности, физиотерапия. Основным видом медикаментозного лечения эндокринного бесплодия является гормональная терапия. Процесс созревания фолликула контролируется с помощью ультразвукового мониторинга и динамики содержания гормонов в крови. При правильном подборе и соблюдении гормонального лечения у 70-80% пациенток с этой формой бесплодия наступает беременность.
При трубно-перитонеальной форме бесплодия целью лечения является восстановление проходимости маточных труб при помощи лапароскопии. Эффективность этого метода в лечении трубно-перитонеального бесплодия составляет 30-40%. При длительно существующей спаечной непроходимости труб или при неэффективности ранее проведенной операции, рекомендуется искусственное оплодотворение. На эмбриологическом этапе возможна криоконсервация эмбрионов для их возможного использования при необходимости повторного ЭКО.
В случаях маточной формы бесплодия – анатомических дефектах ее развития – проводятся реконструктивно-пластические операции. Вероятность наступления беременности в этих случаях составляет 15-20%. При невозможности хирургической коррекции маточного бесплодия (отсутствие матки, выраженные пороки ее развития) и самостоятельного вынашивания беременности женщиной прибегают к услугам суррогатного материнства, когда подсадка эмбрионов осуществляется в матку прошедшей специальный подбор суррогатной матери.
Бесплодие, вызванное эндометриозом, лечится с помощью лапароскопической эндокоагуляции, в ходе которой удаляются патологические очаги. Результат лапароскопии закрепляется курсом медикаментозной терапии. Процент наступления беременности составляет 30-40%.
При иммунологическом бесплодии обычно используется искусственное оплодотворение путем искусственной инсеминации спермой мужа. Этот метод позволяет миновать иммунный барьер цервикального канала и способствует наступлению беременности в 40% случаях иммунного бесплодия. Лечение неустановленных форм бесплодия является наиболее сложной проблемой. Чаще всего в этих случаях прибегают к использованию вспомогательных методов репродуктивных технологий. Кроме того, показаниями к проведению искусственного оплодотворения являются:
- трубная непроходимость или отсутствие маточных труб;
- состояние после проведенной консервативной терапии и лечебной лапароскопии по поводу эндометриоза;
- безуспешное лечение эндокринной формы бесплодия;
- абсолютное мужское бесплодие;
- истощение функции яичников;
- некоторые случаи маточной формы бесплодия;
- сопутствующая патология, при которой невозможна беременность.
Основными методами искусственного оплодотворения являются:
На эффективность лечения бесплодия влияет возраст обоих супругов, особенно женщины (вероятность наступления беременности резко снижается после 37 лет). Поэтому приступать к лечению бесплодия следует как можно ранее. И никогда не следует отчаиваться и терять надежду. Многие формы бесплодия поддаются коррекции традиционными либо альтернативными способами лечения.
- Легкая форма, когда синехии похожи на ниточки, и они заполняют примерно одну четверть матки, а дно матки и трубные уголки либо чисты, либо заполнены немного.
- Форма средней тяжести – это когда порядка двадцати пяти процентов полости забиты синехиями, равно как и уголки матки, а дно лишь наполовину.
- И при тяжелой форме маточного бесплодия маточное дно, трубные углы сращены полностью.
Такие заболевания, как патология матки, эндометрия, миома матки, аденомиоз, пороки матки и др. Зачастую, во время заболевания данным видом бесплодия, у женщины отсутствуют месячные, либо же появляется так называемая вторичная аменорея.
Лечат маточное бесплодие путем разрушения синехий, используя гистероскопию. Данный метод проводят после того, как закончатся очередная менструация, и после всех процедур назначают гормонотерапию, что как правило длится два или три цикла. И по окончании применении гормонов, проводят контрольную ГСГ.
Хотя в последнее время врачи пришли к выводу, что после гистероскопии, введение внутриматочных контрацептивов не является столь необходимым. Ведь их применение само по себе может вызвать очередное образование синехий или нитей, или появление эндометрита.
Симптомы и признаки бесплодия
Основной симптом бесплодия – не наступающая беременность у пары фертильного возраста, если при этом соблюдены благоприятные условия для зачатия:
- Полный отказ от всех средств контрацепции.
- Половые контакты происходят часто (не реже нескольких раз в неделю).
- У мужчины нет проблем с качеством спермы.
Как правило, бесплодие не имеет каких-то специфических признаков, а заподозрить его можно по косвенным симптомам и проявлениям заболеваний, которые ведут к проблемам с зачатием и вынашиванием:
- Отклонение в менструальном цикле указывает на проблемы с овуляцией (например, цикл менее 20 дней обычно бывает ановуляторным). Своевременное обращение к врачу позволяет излечить провоцирующие сбой заболевания на ранней стадии.
- Косвенным симптомом бесплодия может быть избыточный рост волосяного покрова на теле и лице, а также отсутствие волос в лобковой зоне и подмышками – все это указывает на избыток андрогенов («мужских» гормонов). Об излишней секреции андрогенов говорит также жирная кожа с угревой сыпью.
- Гиперпролактинемия, или избыточная выработка пролактина гипофизом проявляется отсутствием менструаций и выделением молока из молочных желез вне беременности и лактации.
- Венерические заболевания могут быть причиной воспаления в малом тазу и нарушения проходимости фаллопиевых труб.
- Недостаточный вес, резкое похудение приводят к снижению выработки эстрогена, за счет которого развиваются фолликулы. Результатом неумеренной борьбы с лишними килограммами становится отсутствие менструаций и невозможность забеременеть. Плох и второй вариант, когда дама страдает ожирением – в этом случае нарушается выработка «женских» гормонов, развиваются сердечно-сосудистые заболевания.
- Медицинские аборты, нарушающие целостность и качество внутренней слизистой оболочки матки, становятся причиной бесплодия матки – эмбрион не может прикрепиться на тонком поврежденном эндометрии.
- Привычное невынашивание, когда выкидыши случаются несколько раз подряд, является признаком женского бесплодия и указывает на гормональные отклонения, нарушение гемостаза, проблемы с эндометрием.
Причины женского бесплодия
- аденомиоз;
- миома матки;
- гиперпластические процессы эндометрия;
- пороки матки;
- инородное тело в матке;
- странное положение матки.
Для того, чтобы поставит диагноз, врач назначает прохождение УЗИ, на основе которого можно определит, насколько истончена оболочка матки. Еще гинеколог может назначить гистерографию, благодаря которой можно обнаружить внутриматочные синехии, какого они характера, и где они точно распложены.
Так называемые синехии могут привести к тому, что матка частично или полностью может зарасти. Причины возникновения сращений могут быть травмы базального слоя эндометрия при абортах, воспалительные процессы половых органов женщины, сложные роды, хирургическое вмешательство на матке. Установлен тот факт, что использование внутриматочных контрацептивов может спровоцировать возникновение сращений.
В мужском бесплодии бывают виноваты:
- Инфекционные заболевания, передающиеся половым путем.
Не меньше проблем доставляет инфекционный паротит, вызывающий воспаление одного или сразу двух яичек. Поэтому мальчикам обязательно нужно ставить против него прививку, чтобы избежать заражения.
Варикозное расширение вен яичка и семенного канатика, из-за чего внутри яичка повышается температура, страдает секреция спермиев и их качество. Варикоцеле поначалу не имеет симптомов, и лишь на поздней стадии может увеличиваться и болеть мошонка. Вылечить заболевание можно хирургически. После операции улучшаются характеристики спермы, и становится возможным зачатие.
- Травмы и врожденные патологии.
Еще одна возможная причина бесплодия – травмы и врожденные патологии строения половых органов (крипторхизм и перекрут яичек). При крипторхизме яички находятся вне мошонки у новорожденного: они могут располагаться в животе, подкожно на лобке и в др. местах. В стандартном случае крипторхизм диагностируют в младенческом возрасте, тогда же делают и операцию по приведению яичек в мошонку.
Например, недостаток секреции тестостерона приводит к проблемам с эрекцией и секрецией спермы.
- Воспалительные заболевания мочеполовой системы.
Простатит, уретрит нарушают процесс выработки спермы, ухудшают ее качество.
Когда организм вырабатывает антитела к собственным сперматозоидам, что влечет за собой их неподвижность.
- Нарушения в сексуальной сфере.
Импотенция, преждевременное семяизвержение также могут быть причиной бесплодия у мужчин.

Табакокурение, алкоголизм, наркотическая зависимость, прием гормонов с целью обрести хорошую физическую форму, злоупотребление тугой одеждой, горячими ваннами, баней и сауной.
- Неблагоприятные условия жизни
Признаки бесплодия могут наблюдаться у тех, кто живет в регионе с плохой экологией или работает на вредном химическом производстве – все это ухудшает качество спермы.
Стрессы, бессонница и переутомление также негативно сказываются на мужской репродуктивной функции – поэтому полезно уметь полноценно отдыхать и восстанавливать силы.
После 35 лет фертильность стремительно уменьшается из-за того, что разрушаются хромосомы в яйцеклетках.
- Недостаточный или лишний вес.
Причиной бесплодия может быть ожирение или дистрофия, так как количество жировой клетчатки в организме влияет на производство эстрогенов, а значит и на менструальный цикл.
Воспаление в малом тазу – инфекции, передающиеся половым путем, приводят к воспалительным заболеваниям репродуктивных органов, а это нарушает проходимость маточных труб, влияет на прикрепление и вынашивание плода.
Бесплодие у женщин бывает вызвано гормональными нарушениями, из-за которых не происходит овуляция, не вырабатываются гормоны для сохранения беременности, не вырастает эндометрий нужного качества. Гормональный дисбаланс часто приводит к развитию поликистоза яичников, когда организм не способен выработать зрелые яйцеклетки, и на их месте образуются кисты с жидкостью внутри. Патологии щитовидной железы, нарушение секреции «мужских» гормонов также могут стать причиной бесплодия.
Эндометриоз – болезнь, при которой эндометриоидные клетки внутреннего слоя матки оказываются за ее пределами и разрастаются, из-за чего нарушается проходимость маточных труб и затрудняется овуляция. Кроме того, есть исследования, доказывающие негативное воздействие очагов эндометриоза на сперматозоиды.
У некоторых женщин цервикальная слизь содержит антитела, губительно влияющие на жизнеспособность сперматозоидов. Признак бесплодия в этом случае – долго не наступающая беременность при кажущемся благополучии со здоровьем у обоих партнеров.
- Вредные привычки (курение, алкоголь, злоупотребление кофеином в больших дозах), воздействие химических веществ при работе на вредном производстве сказываются на репродуктивной сфере и снижают фертильность.
С признаками бесплодия сегодня сталкивается до 30% пар, и потому проблема фертильности стала актуальной проблемой для здравоохранения и общественности. Количество людей, которые страдают заболеваниями, влияющими на способность зачать и выносить ребенка, увеличивается. Особенно это актуально для тех, кто проживает в больших городах и крупных промышленных районах.
Один из основных факторов бесплодия – трубно-перитонеальный – лидирует среди остальных причин нарушения фертильности и является следствием перенесенных половых инфекций. Врачи связывают это с беспорядочностью сексуальных контактов, ранним началом интимной жизни, малой грамотностью молодых людей в вопросах безопасной контрацепции.
На рост статистики по бесплодию влияет возросшая активность населения в переездах, длительном раздельном проживании супругов, большое количество разводов и частая смена сексуальных партнеров. Негативно сказывается пренебрежение контрацепцией, самолечение гинекологических заболеваний вместо обращения к врачу – в результате у женщин развиваются воспаления яичников и внутренней полости матки, эрозия шейки матки, эндометрит и эндометриоз.
Жизненный сценарий, полный стрессов и переживаний, недосыпания и перегрузок, приводит к изменению гормонального фона, эндокринным нарушениям, расстройству овуляции, обостряет общие заболевания, которые могут препятствовать зачатию.
Еще одна проблема, связанная с бесплодием, состоит в том, что пары обращаются к доктору лишь в позднем фертильном возрасте (от 35-40 лет), когда времени для лечения остается не так много, овариальный резерв истощен, спермограмма плохая, а организм отягощен другими заболеваниями. Поэтому врачам не остается ничего другого, как предлагать ЭКО с донорской яйцеклеткой или спермой, что по морально-этическим соображениям устраивает далеко не всех – многие пары не хотят растить лишь наполовину «своего» ребенка.
Болезнь бесплодие загадочна тем, что зачастую непонятно, почему пара не может забеременеть – в этом случае его называют идиопатическим (необъяснимым). Диагноз может выставляться, когда мужчина и женщина прошли полный перечень обследований, и никакой патологии не выявлено, но беременность не наступает больше года регулярных интимных отношений без контрацепции.
Что может быть фактором бесплодия неясного генеза?
- Генетические нарушения в яйцеклетке.
- Ановуляция по неустановленной причине.
- Отсутствие захвата маточной трубы яйцеклеткой.
- Неспособность сперматозоида к определенным биохимическим реакциям и проникновению в яйцеклетку.
- Прекращение деления эмбриона, невозможность прикрепления его к стенке матки.

Как быть в том случае, когда доктор сообщает о признаках бесплодия неясного генеза? Есть несколько вариантов:
- Ожидание – его предлагают, если женщина не достигла 30 лет, и есть запас времени для попыток естественного зачатия.
- Стимуляция овуляции медикаментозными средствами.
- Искусственная инсеминация.
- Экстракорпоральное оплодотворение.
К женским факторам бесплодия в браке относятся:
В зависимости от причин, приводящих у женщин к проблемам с зачатием, классифицируют следующие формы женского бесплодия:
- Эндокринную (или гормональную) форму бесплодия
- Трубно-перитонеальную форму бесплодия
- Маточную форму бесплодия
- Бесплодие, вызванное эндометриозом
- Иммунную форму бесплодия
- Бесплодие неустановленного генеза
Эндокринная форма бесплодия вызывается нарушением гормональной регуляции менструального цикла, обеспечивающей овуляцию. Для эндокринного бесплодия характерна ановуляция, т. е. отсутствие овуляции вследствие невызревания яйцеклетки либо невыхода зрелой яйцеклетки из фолликула. Это может быть вызвано травмами или заболеваниями гипоталамо-гипофизарной области, избыточной секрецией гормона пролактина, синдромом поликистозных яичников, недостаточностью прогестерона, опухолевыми и воспалительными поражениями яичников и т. д.
Трубное бесплодие возникает в тех случаях, когда имеются анатомические препятствия на пути продвижения яйцеклетки по маточным трубам в полость матки, т. е. обе маточные трубы отсутствуют либо непроходимы. При перитонеальном бесплодии препятствие возникает не в самих маточных трубах, а между трубами и яичниками. Трубно-перитонеальное бесплодие обычно возникает вследствие спаечных процессов или атрофии ресничек внутри трубы, обеспечивающих продвижение яйцеклетки.
Маточная форма бесплодия обусловлена анатомическими (врожденными либо приобретенными) дефектами матки. Врожденными аномалиями матки являются ее недоразвитие (гипоплазия), удвоение, наличие седловидной матки или внутриматочной перегородки. Приобретенными дефектами матки являются внутриматочные синехии или ее рубцовая деформация, опухоли. Приобретенные пороки матки развиваются в результате внутриматочных вмешательств, к которым относится и хирургическое прерывание беременности – аборт.
Бесплодие, вызванное эндометриозом, диагностируется приблизительно у 30% женщин, страдающих этим заболеванием. Механизм влияния эндометриоза на бесплодие окончательно неясен, однако можно констатировать, что участки эндометриоза в трубах и яичниках препятствуют нормальной овуляции и перемещению яйцеклетки.
Возникновение иммунной формы бесплодия связано с наличием у женщины антиспермальных антител, то есть специфического иммунитета, вырабатываемого против сперматозоидов или эмбриона. В более чем половине случаев, бесплодие вызывается не единичным фактором, а сочетанием 2-5 и более причин. В ряде случаев причины, вызвавшие бесплодие, остаются неустановленными, даже после полного обследования пациентки и ее партнера. Бесплодие неустановленного генеза встречается у 15% обследуемых пар.
Степени маточного бесплодия
- Лёгкая степень, при которой наблюдаются относительно тонкие синехии, отсутствующие в трубах и на дне матки.
- Средняя степень тяжести. Дно матки поражено полностью, а трубы лишь частично закрыты ( синехии покрывают от 25-75% поверхности матки).
- Тяжёлая степень, при которой синехии распространены по всей поверхности матки.
1 степень бесплодия
Бесплодие 1-й степени характеризуется невозможностью зачатия ребенка ни одного раза на протяжении всей предыдущей жизни. Не стоит паниковать – это вовсе не означает, что детей не будет никогда. Большинство заболеваний, являющихся причиной бесплодия, можно вылечить:
- Инфекции и воспалительные заболевания органов малого таза.
- Гормональные отклонения.
- Нарушение кровотока в полости матки.
- Проблемы в эндокринной системе и гемостазе.
- Иммунные нарушения.
- Гинекологические заболевания (эндометриоз, миома, кисты яичников и шейки матки).
- Нарушения сперматогенеза и инфекционные заболевания у мужчин, образование АСАТ.
Если пара живет в неблагоприятных условиях, и фактором бесплодия являются стрессы, недосыпание, тяжелая работа и эмоциональное выгорание, помочь забеременеть может простая нормализация режима и хороший отдых.
2 степень бесплодия
Вторая степень бесплодия – это вторичная его форма, при которой люди не могут зачать ребенка, несмотря на беременности в прошлом. Причин тому много:
- Снижение фертильности с возрастом, ранний климакс у женщин.
- Нарушение сперматогенеза.
- Гинекологические заболевания (миомы, эндометриоз, воспаления придатков и др.).
- Гормональные нарушения.
- Иммунные отклонения.
- Болезни щитовидной железы.
- Осложнения после предыдущей беременности и родов, а также после абортов.
- Нездоровый образ жизни, вредные привычки.
В зависимости от того, что вызвало вторую степень бесплодия, одному или обоим супругам назначается специальное лечение. Шанс зачатия после лечения высокий, а если забеременеть не удалось, на помощь придут вспомогательные репродуктивные технологии – искусственная инсеминация, ЭКО, суррогатное материнство.
3 степень бесплодия
Термин «третья степень бесплодия» практически не используется в медицине. Он означает, что человек никогда не сможет зачать и родить ребенка. Так бывает в случае врожденного отсутствия яичников и матки, яичек. Как правило, это случается крайне редко, и даже тогда остаются варианты стать родителями – прибегнуть к донорской яйцеклетке или сперме, суррогатному материнству.
Диагностика бесплодия
Это достаточно сложный процесс, который начинается с опроса пациентки и выяснения точных жалоб. Большое значение уделяется уточнению возможных причин, приводящих к данной патологии, а так же анамнезу.
Следует поинтересоваться не было ли в семье случаев бесплодия. Врача в большинстве случаев интересует определение менструальной функции, симптомов гормональных нарушений, а так же составление общего впечатления о развитии женщины.
После этого проводится осмотр, как внешний, так и специализированный. Необходима оценка состояния половых органов, исключение органических патологий, а так же воспалительных процессов.
После этого методом исключения начинают применять лабораторные и инструментальные методы диагностики:
- Тесты функциональной диагностики, это одни из самых трудоемких, но при этом эффективным методов оценки репродуктивной системы. Применяются при исключении возможных органических причин отсутствия беременности, а так же мужского фактора. Тесты бывают следующих видов:
 Среди них самым популярным является метод оценки базальной температуры. Он основан на колебании температуры тела в зависимости от дня менструального цикла. Подобная зависимость возникает из-за выработки прогестерона, способствующего повышению температуры тела. При ежедневном измерении ректальном температуры идёт построение графика. Во время овуляции и процесса формирования желтого тела происходит повышение температуры, что выражается подъемом графика. Если созревания фолликула не происходит, значит температура подниматься не будет.
Среди них самым популярным является метод оценки базальной температуры. Он основан на колебании температуры тела в зависимости от дня менструального цикла. Подобная зависимость возникает из-за выработки прогестерона, способствующего повышению температуры тела. При ежедневном измерении ректальном температуры идёт построение графика. Во время овуляции и процесса формирования желтого тела происходит повышение температуры, что выражается подъемом графика. Если созревания фолликула не происходит, значит температура подниматься не будет.- Следующим тестом является симптом зрачка. В данном случае производится оценка состояния цервикального канала. Размер его отверстия будет зависеть от влияния эстрогенов на гормонально зависимые органы, одним из них является шейка матки. Она способствует проникновению сперматозоидов. Так под действием эстрогенов происходит его расширение, достигая пика в момент овуляции. Оценка производится при гинекологическом осмотре шейки в зеркалах в различные фазы менструального цикла. Симптом оценки растяжимости шеечной слизи. В данном случае так же производится оценка работы эстрогенового компонента. Поскольку слизь в шейке матки выполняет сразу несколько функций, ее состав изменяется в зависимости от дня менструального цикла. В период максимального содержания эстрогенов, то есть в овуляцию происходит повышение ее растяжимости. В результате полученная из цервикального канала слизь не разрывается, а остаётся эластичной.
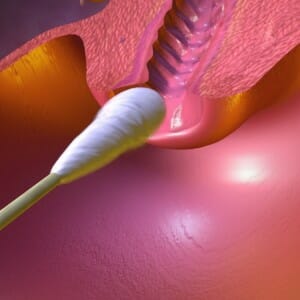 Симптом папоротника это так же оценка состояния шеечный слизи на предмет содержания в ней эстрогенов. При их достаточном содержании происходит большое ветвление рисунка, образовавшегося на предметном стекле. Метод не занимает много времени и экономических затрат, так как для него достаточно нанести слизь и дождаться ее полного высыхания. После чего производится оценка. В данном случае нельзя использовать только один метод. Для полноценной оценки менструального цикла и гормонального фона нужно проводить несколько методов, характеризующих различные гормоны, ответственные за наступление созревания яйцеклетки, а так же процесса овуляции. Преимуществом их использования является относительно невысокая стоимость и малое количество энергозатрат.
Симптом папоротника это так же оценка состояния шеечный слизи на предмет содержания в ней эстрогенов. При их достаточном содержании происходит большое ветвление рисунка, образовавшегося на предметном стекле. Метод не занимает много времени и экономических затрат, так как для него достаточно нанести слизь и дождаться ее полного высыхания. После чего производится оценка. В данном случае нельзя использовать только один метод. Для полноценной оценки менструального цикла и гормонального фона нужно проводить несколько методов, характеризующих различные гормоны, ответственные за наступление созревания яйцеклетки, а так же процесса овуляции. Преимуществом их использования является относительно невысокая стоимость и малое количество энергозатрат.
- Одним из основным лабораторных исследований является исключение инфекций передающихся половым путём. Для этого берутся мазки различными способами. Самый обычный это мазок на флору, при котором можно обнаружить трихомонад и гонококков. Большую опасность представляют такие возбудители как хламидии, микоплазма, уреаплазма, цитомегаловирус, возбудитель простого герпеса. Для этого полученный материал исследуют с помощью полимеразной цепной реакции. В некоторых случаях может потребоваться забор крови для исследования:
 Для определение гормонального фона для этого исследуется уровень Пролактина, а так же оценивается фолликулостимулирующий и лютеинизирующий гормоны, при необходимости проверяется эстрадиол.
Для определение гормонального фона для этого исследуется уровень Пролактина, а так же оценивается фолликулостимулирующий и лютеинизирующий гормоны, при необходимости проверяется эстрадиол.- При диагностике бесплодия уточняется и работа щитовидной железы, в частности тиреоидинах гормонов, тестостерона, кортизола. Подобные исследования проводятся в начале менструального цикла не позднее 5—7 дня.
- Прогестерон, один из основных гормонов беременности, который участвует в процессе имплантации. Сдаётся данный анализ на 20—21 день менструального цикла. Именно он отразит произошедшую овуляцию.
- Большое внимание уделяется антиспермальным антителам, которые и формируют иммунный механизм бесплодия. Для этого производится забор материала из содержимого шейки матки, а так же венозной крови.
- Антимюллеров гормон оценивает функциональные возможности органа, резерв фолликулярных клеток. Сдавать его рекомендуется не позднее 5 дня менструального цикла. Для получения результата требуется взятие венозной крови.
 Одним из основных исследований является ультразвуковой метод. В данном случае требуется после исключение органических патологий, оценить состояние эндометрия и яичников. Это основные моменты, от которых зависит наступление беременности. Рекомендуется проводить сканирование в течение нескольких раз за цикл, для более точной оценки роста эндометрия и фолликулов. Но если такой возможности нет, то УЗИ проводится в день предполагаемой овуляции, данный временной промежуток высчитывает врач, но при нормальном цикле это 12—16 день от начала менструации. В это время происходит созревание яйцеклетки и ее последующий выход.
Одним из основных исследований является ультразвуковой метод. В данном случае требуется после исключение органических патологий, оценить состояние эндометрия и яичников. Это основные моменты, от которых зависит наступление беременности. Рекомендуется проводить сканирование в течение нескольких раз за цикл, для более точной оценки роста эндометрия и фолликулов. Но если такой возможности нет, то УЗИ проводится в день предполагаемой овуляции, данный временной промежуток высчитывает врач, но при нормальном цикле это 12—16 день от начала менструации. В это время происходит созревание яйцеклетки и ее последующий выход.- Кольпоскопическое исследование. Производится осмотр шейки матки под увеличением с помощью микроскопа. Для более точной оценки проводят ее с нанесением реактивов йода и уксуса.
В случае подозрения на патологию эндометрия проводится диагностическое выскабливание полости матки, а так же взятие аспирата из его полости. Это необходимо для проведения диагностики клеточного состава. 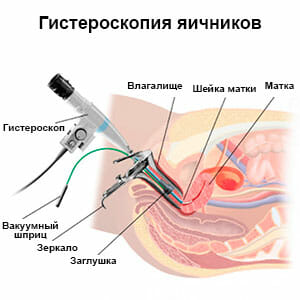 Гистероскопия это универсальный и очень полезный метод, который применяется при бесплодии. В первую очередь, его используют для уточнения причины развития данной патологии. Проводится оценка полости матки и проходимости маточных труб. Так же можно выявить патологии, связанные с анатомическими дефектами или наличии функциональных причин, приводящих к невозможности имплантации плодного яйца. Гистероскопия в настоящее время достаточно распространена, поскольку обладает высокой точностью. Входит в один из стандартов диагностики бесплодия.
Гистероскопия это универсальный и очень полезный метод, который применяется при бесплодии. В первую очередь, его используют для уточнения причины развития данной патологии. Проводится оценка полости матки и проходимости маточных труб. Так же можно выявить патологии, связанные с анатомическими дефектами или наличии функциональных причин, приводящих к невозможности имплантации плодного яйца. Гистероскопия в настоящее время достаточно распространена, поскольку обладает высокой точностью. Входит в один из стандартов диагностики бесплодия.
Метод опроса в диагностике бесплодия
Для диагностики и выявления причин бесплодия женщине необходима консультация гинеколога. Важное значение имеет сбор и оценка сведений об общем и гинекологическом здоровье пациентки. При этом выясняются:
- Жалобы (самочувствие, продолжительность отсутствия беременности, болевой синдром, его локализация и связь с менструациями, изменения в массе тела, наличие выделений из молочных желез и половых путей, психологический климат в семье).
- Семейный и наследственный фактор (инфекционные и гинекологические заболевания у матери и ближайших родственников, возраст матери и отца при рождении пациентки, состояние их здоровья, наличие вредных привычек, количество беременностей и родов у матери и их течение, здоровье и возраст мужа).
- Заболевания пациентки (перенесенные инфекции, в том числе половые, операции, травмы, гинекологическая и сопутствующая патология).
- Характер менструальной функции (возраст наступления первой менструации, оценка регулярности, продолжительности, болезненности менструаций, количество теряемой при менструациях крови, давность имеющихся нарушений).
- Оценка половой функции (возраст начала половой жизни, количество половых партнеров и браков, характер сексуальных отношений в браке – либидо, регулярность, оргазм, дискомфорт при половом акте, ранее применяемые методы контрацепции).
- Детородность (наличие и количество беременностей, особенности их протекания, исход, течение родов, наличие осложнений в родах и после них).
- Методы обследования и лечения в случае, если они проводились ранее, и их результаты (лабораторные, эндоскопические, рентгенологические, функциональные методы обследования; медикаментозные, оперативные, физиотерапевтические и другие виды лечения и их переносимость).
Методы объективного обследования в диагностике бесплодия
Методы объективного обследования делятся на общие и специальные:
Методы общего обследования в диагностике бесплодия позволяют оценить общее состояние пациентки. Они включают осмотр (определение типа телосложения, оценку состояния кожи и слизистых оболочек, характера оволосения, состояния и степени развития молочных желез), пальпаторное исследование щитовидной железы, живота, измерение температуры тела, артериального давления.
Методы специального гинекологического обследования пациенток с бесплодием многочисленны и включают лабораторные, функциональные, инструментальные и другие тесты. При гинекологическом осмотре оценивается оволосение, особенности строения и развития наружных и внутренних половых органов, связочного аппарата, выделения из половых путей. Из функциональных тестов наиболее распространенными в диагностике бесплодия являются следующие:
- построение и анализ температурной кривой (на основе данных измерения базальной температуры) – позволяют оценить гормональную активность яичников и совершение овуляции;
- определение цервикального индекса – определение качества шеечной слизи в баллах, отражающее степень насыщенности организма эстрогенами;
- посткоитусный (посткоитальный) тест – проводится с целью изучения активности сперматозоидов в секрете шейки матки и определения наличия антиспермальных тел.
Из диагностических лабораторных методов наибольшее значение при бесплодии имеют исследования содержания гормонов в крови и моче. Гормональные тесты не следует проводить после гинекологического и маммологического обследований, полового акта, сразу после утреннего пробуждения, так как уровень некоторых гормонов, в особенности пролактина, при этом может изменяться. Лучше гормональные тесты провести несколько раз для получения более достоверного результата. При бесплодии информативны следующие виды гормональных исследований:
- исследование уровня ДГЭА-С (дегидроэпиандростерона сульфата) и 17- кетостероидов в моче – позволяет оценить функцию коры надпочечников;
- исследование уровня пролактина, тестостерона, кортизола, тиреоидных гормонов (ТЗ, Т4, ТТГ) в плазме крови на 5-7 день менструального цикла – для оценки их влияния на фолликулярную фазу;
- исследование уровня прогестерона в плазме крови на 20-22 день менструального цикла – для оценки овуляции и функционирования желтого тела;
- исследование уровня фолликулостимулирующего, лютеинизирующего гормонов, пролактина, эстрадиола и др. при нарушениях менструальной функции (олигоменорее и аменорее).
В диагностике бесплодия широко используются гормональные пробы, позволяющие более точно определить состояние отдельных звеньев репродуктивного аппарата и их реакцию на прием того или иного гормона. Наиболее часто при бесплодии проводят:
- прогестероновую пробу (с норколутом) – с целью выяснения уровня насыщенности организма эстрогенами при аменорее и реакции эндометрия на введение прогестерона;
- циклическую или эстроген-гестагенную пробу с одним из гормональных препаратов: гравистат, нон-овлон, марвелон, овидон, фемоден, силест, демулен, тризистон, триквилар – для определения рецепции эндометрия к гормонам-стероидам;
- кломифеновую пробу (с кломифеном) – для оценки взаимодействия гипоталамо-гипофизарно-яичниковой системы;
- пробу с метоклопрамидом – с целью определения пролактиносекреторной способности гипофиза;
- пробу с дексаметазоном – у пациенток с повышенным содержанием мужских половых гормонов для выявления источника их выработки (надпочечники или яичники).
Для диагностики иммунных форм бесплодия проводится определение содержания антиспермальных антител (специфических антител к сперматозоидам – АСАТ) в плазме крови и цервикальной слизи пациентки. Особое значение при бесплодии имеет обследование на половые инфекции (хламидиоз, гонорея, микоплазмоз, трихомониаз, герпес, цитомегаловирус и др.), влияющие на репродуктивную функцию женщины. Информативными методами диагностики при бесплодии являются рентгенография и кольпоскопия.
Пациенткам с бесплодием, обусловленным внутриматочными сращениями или спаечной непроходимостью труб, показано проведение обследования на туберкулез (рентгенография легких, туберкулиновые пробы, гистеросальпингоскопия, исследование эндометрия). Для исключения нейроэндокринной патологии (поражений гипофиза) пациенткам с нарушенным менструальным ритмом проводится рентгенография черепа и турецкого седла. В комплекс диагностических мероприятий при бесплодии обязательно входит проведение кольпоскопии для выявления признаков эрозии, эндоцервицита и цервицита, служащих проявлением хронического инфекционного процесса.
С помощью гистеросальпингографии (ренгенограммы матки и маточных труб) выявляются аномалии и опухоли матки, внутриматочные сращения, эндометриоз, непроходимость маточных труб, спаечные процессы, зачастую являющиеся причинами бесплодия. Проведение УЗИ позволяет исследовать проходимость моточных труб. Для уточнения состояния эндометрия проводится диагностическое выскабливание полости матки. Полученный материал подвергается гистологическому исследованию и оценке соответствия изменений в эндометрии дню менструального цикла.
Хирургические методы диагностики бесплодия
К хирургическим методам диагностики бесплодия относятся гистероскопия и лапароскопия. Гистероскопия – это эндоскопический осмотр полости матки с помощью оптического аппарата-гистероскопа, вводимого через наружный маточный зев. В соответствии с рекомендациями ВОЗ – Всемирной организации здравоохранения современная гинекология ввела проведение гистероскопии в обязательный диагностический стандарт пациенток с маточной формой бесплодия.
Показаниями к проведению гистероскопии служат:
- бесплодие первичное и вторичное, привычные выкидыши;
- подозрения на гиперплазию, полипы эндометрия, внутриматочные сращения, аномалии развития матки, аденомиоз и др.;
- нарушение менструального ритма, обильные менструации, ациклические кровотечения из полости матки;
- миома, растущая в полость матки;
- неудачные попытки ЭКО и т. д.
Гистероскопия позволяет последовательно осмотреть изнутри цервикальный канал, полость матки, ее переднюю, заднюю и боковые поверхности, правое и левое устья маточных труб, оценить состояние эндометрия и выявить патологические образования. Гистероскопическое исследование обычно проводится в стационаре под общим наркозом. В ходе гистероскопии врач может не только осмотреть внутреннюю поверхность матки, но и удалить некоторые новообразования или взять фрагмент ткани эндометрия для гистологического анализа. После гистероскопии выписка производится в минимальные (от 1 до 3 дней) сроки.
Лапароскопия является эндоскопическим методом осмотра органов и полости малого таза с помощью оптической аппаратуры, вводимой через микроразрез передней брюшной стенки. Точность лапароскопической диагностики близка к 100%. Как и гистероскопия, может проводиться при бесплодии с диагностической или лечебной целью. Лапароскопия проводится под общим наркозом в условиях стационара.
Основными показаниями к проведению лапароскопии в гинекологии являются:
Неоспоримыми преимуществами лапароскопии являются бескровность операции, отсутствие выраженных болей и грубых швов в послеоперационном периоде, минимальный риск развития спаечного послеоперационного процесса. Обычно через 2-3 дня после проведения лапароскопии пациентка подлежит выписке из стационара. Хирургические эндоскопические методы являются малотравматичными, но высокоэффективными как в диагностике бесплодия, так и в его лечении, поэтому широко применяются для обследования женщин репродуктивного возраста.
1. Оценка физического и полового развития детей и подростков (морфограмма, половая формула).
При
осмотре девочки особое внимание уделяют
ее внешнему виду, цвету кожных покровов,
телосложению, развитию подкожной жировой
клетчатки, измеряют рост и массу тела,
исследуют пульс и артериальное давление,
оценивают характер оволосения.
В
случае избыточного оволосения определяют
гирсутное число по
шкале выраженности оволосения кожных
покровов Феримана-Голвеи.
В данной шкале оценивается в баллах (от
0 до 4) выраженность оволосения на
различных областях тела (верхняя губа,
подбородок, грудь, верхняя половина
спины, нижняя половина спины, верхняя
половина живота, нижняя половина живота,
бедро, голень, плечо, предплечье).
Вначале
по этой шкале определяют индифферентное
число, равное сумме баллов оволосения
предплечья и голени. Далее вычисляют
гормональное число – сумму баллов
оволосения остальных частей тела.
Суммируя индифферентное и гормональное
числа, получают значение гирсутного
числа (в норме менее 12 баллов).
Степень
полового развития
записывается в следующем виде: МаАхРМen
(половая
формула),
где Ма – молочные железы, Ах – подмышечное
оволосение, Р – лобковое оволосение, Мen
– возраст менархе. Для оценки степени
выраженности вторичных половых признаков
используется четырехбальная система
(0 – Ма0Ах0Р0 – отсутствие подмышечного и
лобкового оволосения, возраст до 10 лет;
1 – Ма1Ах1Р1 – молочные железы представлены
“грудной почкой” – припухание,
увеличение в размерах ареолы, которые
вместе с соском имеют форму конуса,
единичные и прямые волосы в подмышечной
впадине и на лобке, возраст 10 лет; 2 –
Ма2Ах2Р2 – молочные железы конусообразны,
с большой ареолой бледно-розового цвета
и плоским соском – стадия “бутона”,
умеренное подмышечное и лобковое
оволосение, возраст 11-13 лет, 3 – Ма3Ах3Р3
– молочные железы округлой формы, ареола
пигментирована, сосок возвышается над
ней, выраженное подмышечное и лобковое
оволосение (“вьющиеся волосы”),
возраст 14 лет и более).
Для
оценки физического развития
используют клиническую антропометрию
по морфограмме, которая представляет
собой номограмму. В ней учитывается: 1)
рост стоя 2) окружность грудной клетки
выше и ниже молочных желез 3) размер таза
(ширина таза и сумма основных его размеров
– d. spinarum, d.cristarum, d.
trohanterica, conjugata externa) 4)
календарный возраст. Полученные данные
наносят на сетку морфограммы. При
нормальном развитии девочки морфограмма
представляет собой прямую линию с
возможными отклонениями в 1,5 сигмы. При
задержке полового развития или
преждевременном половом созревании
морфограмма имеет значительное отклонение
от нормы и позволяет выявить патологические
формы развития.
